Medicinos ekspertas
Naujos publikacijos
Židininė alopecija
Paskutinį kartą peržiūrėta: 08.07.2025

Visas „iLive“ turinys yra peržiūrėtas medicinoje arba tikrinamas, kad būtų užtikrintas kuo didesnis faktinis tikslumas.
Mes turime griežtas įsigijimo gaires ir susiejamos tik su geros reputacijos žiniasklaidos svetainėmis, akademinių tyrimų institucijomis ir, jei įmanoma, medicininiu požiūriu peržiūrimais tyrimais. Atkreipkite dėmesį, kad skliausteliuose ([1], [2] ir tt) esantys numeriai yra paspaudžiami nuorodos į šias studijas.
Jei manote, kad bet koks mūsų turinys yra netikslus, pasenęs arba kitaip abejotinas, pasirinkite jį ir paspauskite Ctrl + Enter.
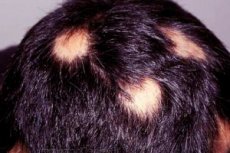
Alopecija židinio pavidalu (angl. Alopecia areata) yra gana reta liga, kuri vis dėlto pritraukia daugelio mokslininkų dėmesį. Ji įdomi tuo, kad plaukų slinkimas, prasidėjęs esant visiškam pagerėjimui, staiga sustoja. Jis gali tęstis ilgą laiką ir sukelti visišką tam tikrų galvos ar net kūno sričių plikimą arba gali sustoti gana greitai.
Alopecija židinine forma (alopecia areata) paprastai prasideda nedideliu plikimo plotu, kuris gali progresuoti iki visiško plaukų slinkimo galvos odoje (alopecia totalis) arba visame kūne (alopecia universalis). Didelis plaukų slinkimas pasireiškia tik nedidelei daliai žmonių, sergančių alopecija židinine forma, maždaug 7 %, nors neseniai ši dalis siekė 30 %.
Plikės srities kraštuose yra trijų tipų plaukai – kūgio formos, kuokos formos ir šauktuko formos. Ataugantys plaukai yra ploni ir nepigmentuoti, ir tik vėliau jie įgauna normalią spalvą ir tekstūrą. Plaukų regeneracija gali vykti vienoje galvos odos vietoje, o plaukų slinkimas gali tęstis kitoje.
Įvairiais skaičiavimais, nuo 7 iki 66 % (vidutiniškai 25 %) žmonių, kenčiančių nuo židininės alopecijos, taip pat turi nagų formavimosi sutrikimų. Nagų distrofija gali būti nuo lengvo (šiurkštumas, lūžinėjimas) iki labai sunkios.
Įvairių ligos apraiškų priežastys nebuvo pakankamai gerai ištirtos. Ilgą laiką buvo abejotina, ar skirtingos plaukų slinkimo formos yra ta pati liga. Matyt, yra tam tikrų ligos atsiradimo ir vystymosi skirtumų, kurių mokslininkai vis dar nežino. Šioje srityje atliekami intensyvūs tyrimai, ir kai kurie dalykai jau išaiškinti.
Kas yra jautrus alopecijai areata?
Demografiniai tyrimai parodė, kad 0,05–0,1 % gyventojų bent kartą yra patyrę alopeciją. Anglijoje židinine alopecija serga 30–60 tūkst. žmonių, Amerikoje – 112–224 tūkst., o visame pasaulyje – 2,25–4,5 mln. žmonių. Pirmieji alopecijos požymiai daugumai žmonių pasireiškia sulaukus 15–25 metų amžiaus.
Įrodyta, kad 10–25 % atvejų liga yra šeimyninės kilmės. Dauguma žmonių, kenčiančių nuo židininės alopecijos, yra sveiki, išskyrus atvejus, kai alopeciją sukelia Dauno sindromas, Adisono liga, skydliaukės sutrikimai, vitiligas ir nemažai kitų ligų.
Yra dvi nuomonės apie židininės alopecijos dažnį vyrams ir moterims: arba liga vienodai paveikia vyrus ir moteris (1:1), arba dažniau paveikia moteris (2:1). Sergant daugeliu autoimuninių ligų, moterys paveikiamos dar labiau (sisteminė raudonoji vilkligė – 10:1).
Manoma, kad tai lemia vyrų ir moterų hormonų lygio skirtumai.
Moterų humoralinis ir ląstelinis imunitetas vidutiniškai yra aktyvesnis nei vyrų, jis geriau atsparus bakterinėms ir virusinėms infekcijoms. Tačiau toks labai mobilus imunitetas yra labiau linkęs vystytis autoimuniniams procesams. Yra žinoma, kad daugelis hormonų, įskaitant lytinius steroidus, adrenaliną, gliukokortikoidus, užkrūčio liaukos hormonus ir prolaktiną, veikia limfocitų aktyvumą. Tačiau vis dėlto galingiausias imuninę sistemą veikiantis hormonas yra estrogenas – moteriškasis lytinis hormonas.
Alopecijos židinio gydymo strategija
Plaukai gali atsigauti net ir po daugelio metų ligos. Nemažai pacientų, ypač sergančių lengva ligos forma, gali patirti savaiminį plaukų atsigavimą. Tinkamai gydant, remisija gali įvykti net ir sunkiais atvejais. Žinoma, yra nepagydomų formų ir atvejų, kai plaukų augimas atsistato tik nuolat gydant, o jį sustabdžius, plaukai vėl iškrenta per kelias dienas.
Kai kuriems pacientams, nepaisant gydymo, liga atsinaujina. Deja, nėra universalių priemonių ar metodų židininei alopecijai gydyti. Štai keletas naudingų praktinių patarimų:
- Norint maksimaliai padidinti kosmetinį gydymo poveikį esant sunkiai, pastebimai alopecijai areatai, būtina gydyti visą galvos odą, o ne tik akivaizdžiai pažeistas vietas;
- Neturėtumėte tikėtis jokių teigiamų pokyčių anksčiau nei po trijų mėnesių;
- Kosmetinis plaukų ataugimas gali užtrukti metus ar ilgiau, o nuolatinis gydymas padidina nuolatinio plaukų ataugimo tikimybę, tačiau pavienės plikės dėmės gali atsirasti ir išnykti;
- Pacientams, kuriems periodiškai slenka plaukai, gydymo poveikis pagerėja profilaktiškai skiriant antihistamininių vaistų;
- Plaukų augimą taip pat skatina profilaktinis multivitaminų vartojimas; sunkiais ligos atvejais rekomenduojamos B grupės vitaminų injekcijos;
- Psichologinis veiksnys vaidina svarbų vaidmenį gydymo veiksmingumui. Yra nemažai gydymo metodų, kurie gali duoti tam tikrų rezultatų, tačiau juos nutraukus liga atsinaujina. Visi šiuo metu naudojami metodai yra veiksmingiausi esant lengvoms ligos formoms ir mažiau veiksmingi esant sunkiems pažeidimams. Įvairius gydymo metodus galima suskirstyti į kelias grupes:
- nespecifiniai dirgikliai: antralinas, krotono aliejus, ditranolis ir kt.;
- kontaktinį dermatitą sukeliantys agentai: dinitrochlorbenzenas, difenilciklopropenonas, kvadratinės rūgšties dibutilo esteris ir kt.;
- nespecifiniai imunosupresantai: kortikosteroidai, 8-metoksipsoralenas kartu su UVA (PUVA terapija);
- specifiniai imunosupresantai: ciklosporinas;
- tiesioginio poveikio plaukų folikulams metodai: minoksidilis;
- alternatyvūs gydymo metodai;
- eksperimentinis gydymas: neoral, takrolimuzas (FK506), citokinai.
Vaistiniai preparatai nuo plikimo
Iki šiol mokslininkai stebėjosi žmonių, pasirengusių išbandyti bet kokias plaukų atkūrimo priemones, patiklumu. Tačiau, kaip parodė tyrimai, žmonės taip lengvai pasiduoda minčiai, kad plaukų augimą gali sukelti inertinė medžiaga.
Įvairios emocijos ir psichinis požiūris gali stipriai paveikti plaukus, sukelti jų augimą arba slinkimą. Visa tai apsunkina objektyvų įvairių plikimo gydymo priemonių veiksmingumo vertinimą. Papildomų sunkumų kyla dėl to, kad plikimas gali prasidėti dėl įvairių priežasčių. Atitinkamai, medžiaga gali veikti vieno tipo plikimui, bet ne kito.
Šios medžiagos, susijusios su vaistais, naudojamos alopecijai gydyti:
- minoksidilis ir jo analogai;
- dihidrotestosterono blokatoriai ir kiti antiandrogenai;
- priešuždegiminiai vaistai (kortikosteroidai);
- dirgikliai, turintys imunosupresinį poveikį;
- medžiagos, reguliuojančios proliferacinius procesus epidermyje;
- fotosensibilizatoriai, naudojami fotochemoterapijoje. Fizioterapiniai metodai ir vadinamoji alternatyvioji medicina – preparatai, kurių pagrindą sudaro natūralūs junginiai ir augalų ekstraktai, kuriuos skirtingos tautos naudoja plaukams stiprinti ir auginti – yra gera pagalbinė priemonė kompleksiškai gydant alopeciją.
Fotochemoterapija židinio alopecijai
UV spinduliuotė vaidina svarbų vaidmenį gydant alopeciją. Yra žinoma, kad trumpalaikis pacientų buvimas saulėtose vietovėse teigiamai veikia plaukų augimą.
Tačiau pasitaiko ir taip, kad kai kuriems pacientams vasarą alopecija paūmėja. PUVA terapija (fotochemoterapija) – tai sutrumpintas metodo, kurio metu naudojami fotosensibilizatoriai (psoralenai) ir ilgųjų bangų UV spinduliuotė A diapazone, pavadinimas. Ultravioletinio spektro srities skirstymas į A (320–400 nm), B (280–320 nm) ir C (<280 nm) diapazonus medicinoje buvo pradėtas taikyti dėl skirtingo odos jautrumo šioms spinduliuotės rūšims.
Oda yra mažiausiai jautri UVA spinduliuotei.
Šiuo metu taikoma vietinė (lengvos ir vidutinio sunkumo židininės alopecijos atveju) ir bendroji (sunkios ligos formos atveju) PUVA terapija, kai psoralenai vartojami išoriškai tirpalų pavidalu (lengvos formos atveju), per burną tablečių pavidalu arba kartu (sunkios formos atveju). Gydymo kursą sudaro 20–25 apšvitinimo procedūros lengvoms formoms arba 25–30 procedūrų vidutinio sunkumo ir sunkioms ligos formoms, atliekamos 4–5 kartus per savaitę. Kursai kartojami po 1–3 mėnesių, priklausomai nuo klinikinio poveikio.
Naudojamos šios psoralenų grupės:
- geriamajam vartojimui - 8-metoksipsoralenas, 5-metoksipsoralenas;
- vietiniam vartojimui - 1% 8-metoksipsoraleno ("Oxoralen-Ultra") aliejaus emulsija ir sintetinis vaistas 4,5,8-trimetilpsoralenas (naudojamas vonių pavidalu).
Pagrindinis vietinio psoralenų vartojimo privalumas yra pykinimo ir galvos skausmo pašalinimas (šalutinis poveikis, pastebėtas didelėje dalyje pacientų, vartojančių psoralenus per burną).
Psoralenai veikia odą tik tada, kai ji yra veikiama ultravioletinių spindulių. Fotosensibilizacijos metu ląstelių DNR sintezė epidermyje selektyviai slopinama fotocheminiu DNR prisijungimu prie psoraleno, kuris tiesiogiai veikia odos imuninę sistemą neslopindamas epidermio ląstelių funkcijos. Manoma, kad PUVA terapija veikia T ląstelių funkciją ir antigenų pateikimą, taip pat slopina vietinę imunologinę ataką prieš plaukų folikulą, išeikvodama Langerhanso ląsteles. PUVA terapija užtikrina bendrą imunosupresiją tiesiogiai arba netiesiogiai (per interleukiną 1) stimuliuojant prostaglandinus E2, dėl ko sukeliama eferentinė limfos blokada.
PUVA terapija atliekama tik medicinos įstaigoje, specialios kvalifikacijos ir patirties turinčio gydytojo. Pacientas psoraleną vartoja su neriebiu maistu arba pienu 1,5–2 valandas prieš švitinimą. Pirmojo seanso metu skiriama vidutinė 0,5–3,0 J/cm2 dozė (priklausomai nuo odos tipo) arba minimali fototoksinė dozė. Kiek laiko praleidžiama gydymo kabinoje kiekvienam pacientui, tas pats. Švitinimo laikas registruojamas ir ilginamas kiekvieno seanso metu. Gerų rezultatų duoda vietinis 8-metoksipsoraleno aliejinės emulsijos (1 mg/l) naudojimas 37 °C temperatūroje ir UV spinduliuotė vienkartinėmis 0,3–8,0 J/cm2 dozėmis 20 minučių 3–4 kartus per savaitę. Po 24 savaičių, kai bendra spinduliuotės dozė buvo 60,9–178,2 J/cm2, 8 iš 9 pacientų pastebėtas beveik visiškas plaukų ataugimas.
Kai kuriems pacientams liga gali atsinaujinti, palaipsniui mažinant PUVA, vidutiniškai po 10 savaičių po gydymo nutraukimo. Taip pat yra PUVA terapijos veiksmingumo priklausomybė nuo klinikinės alopecijos formos, ligos trukmės, proceso stadijos ir paskutinio atkryčio trukmės. PUVA terapija derinama su vietinio poveikio kortikosteroidais, antralinu, kalcipotrioliu, aromatiniais retinoidais (acitretinu, etretinatu). Šis derinys leidžia naudoti mažesnę bendrą UV spindulių dozę.
PUVA terapijos kontraindikacijos yra šios: individualus vaistų netoleravimas, ūminės virškinimo trakto ligos, cukrinis diabetas, tireotoksikozė, hipertenzija, tuberkuliozė, nėštumas, kacheksija, katarakta, navikai, kepenų, inkstų, širdies, nervų sistemos ligos, ligos, kurioms būdingas padidėjęs jautrumas šviesai. Netinkama atlikti terapiją vaikams ir asmenims iki 18 metų, taip pat pacientams, vyresniems nei 55 metų.
Lyginamoji mokslinių publikacijų, publikuotų per pastaruosius 10 metų, analizė rodo, kad PUVA terapija yra mažiau veiksminga nei vietinis imunosupresinis gydymas pacientams, sergantiems židinine alopecija.
 [ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ]
[ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ]

