Medicinos ekspertas
Naujos publikacijos
Folikulinė limfoma
Last reviewed: 05.07.2025

Visas „iLive“ turinys yra peržiūrėtas medicinoje arba tikrinamas, kad būtų užtikrintas kuo didesnis faktinis tikslumas.
Mes turime griežtas įsigijimo gaires ir susiejamos tik su geros reputacijos žiniasklaidos svetainėmis, akademinių tyrimų institucijomis ir, jei įmanoma, medicininiu požiūriu peržiūrimais tyrimais. Atkreipkite dėmesį, kad skliausteliuose ([1], [2] ir tt) esantys numeriai yra paspaudžiami nuorodos į šias studijas.
Jei manote, kad bet koks mūsų turinys yra netikslus, pasenęs arba kitaip abejotinas, pasirinkite jį ir paspauskite Ctrl + Enter.
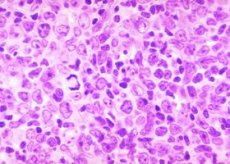
Diagnozė – folikulinė limfoma. Tokia iš pirmo žvilgsnio nesuprantama ir bauginanti liga priklauso švelniausių ir santykinai saugių patologijų, susijusių su piktybiniais navikais, kategorijai. Tuo pačiu metu džiugina tai, kad nagrinėjama patologija gerai reaguoja į sudėtingą medikamentinį gydymą ir todėl yra gydoma.
Priežastys folikulinė limfoma
Verta iš karto paminėti, kad nėra jokios priežasties per daug džiaugtis. Šiuolaikinė medicina dar nesugebėjo pasiekti visiškos remisijos. To negalima tikėtis net tada, kai chirurginis gydymas pavyko sėkmingai ir navikas buvo visiškai pašalintas. Net ir esant tokiam gydymo rezultatui, liga paprastai atsinaujina po trejų metų, geriausiu atveju – po penkerių.
Šią terminologiją ši liga gavo todėl, kad daugeliu atvejų piktybinis navikas pradėjo formuotis ir vystytis epidermio dengiančiose ląstelėse, patologiškai keisdamas plaukų folikulus arba, kaip jie dar vadinami, folikulus.
Iki šiol joks onkologas nesiims įvardyti visų folikulinės limfomos priežasčių, nes jos pobūdis dar nėra iki galo ištirtas. Galime tik pasakyti, kad vienas iš šaltinių, provokuojančių patologinę ląstelės degeneraciją, yra genų mutacijos. Tačiau kas buvo šių metamorfozių katalizatorius – šis klausimas kol kas lieka atviras.
Tačiau gydytojams pavyko nustatyti keletą priežasčių:
- Chirurginė intervencija, susijusi su organų transplantacija.
- Endoprotezavimas yra operacija, kurios metu sąnarys pakeičiamas implantais.
- Ilgalaikis tam tikrų farmakologinių preparatų, tokių kaip imunosupresantai, vartojimas.
- Įgimta chromosomų anomalija, tačiau vien jos nepakanka folikulinei limfomai išsivystyti. Tam šią patologiją turi „lydėti“ kiti veiksniai. Pavyzdžiui, tai gali būti trisomija ir (arba) monosomija, kuri taip pat susijusi su genetiniais sutrikimais.
- Įvairios autoimuninės ligos.
- Gana glaudus kontaktas dirbant su pesticidais, kuris šiandien beveik neišvengiamas žmogaus veiklos žemės ūkio sektoriuje.
- Žalingų įpročių buvimas asmenyje. Tai ypač pasakytina apie nikotiną.
- Dėl jonizuojančiosios spinduliuotės dozės gavimo.
- Bet koks sąlytis su toksiškais cheminiais junginiais, kancerogeninėmis medžiagomis.
- Rizika susirgti minėta liga padidėja, jei žmonės gyvena ekologiškai užterštoje vietovėje. Tai gali būti didelis didmiestis su dideliais pramonės objektais. Arba, pavyzdžiui, žmonės, gyvenantys pavojingai arti chemijos gamyklos.
- Įgimta arba įgyta liga, turinti įtakos žmogaus imuninei būklei.
Simptomai folikulinė limfoma
Dažniausios aptariamos ligos lokalizacijos sritys yra: pažastys, kirkšnis, žmogaus galva ir kaklas. Kaip bebūtų keista, ši liga pasireiškia daugiausia jauniems žmonėms, kurie patenka į amžiaus kategoriją iki keturiasdešimties metų.
Šios patologijos, kaip ir kitų onkologinių ligų, klastingumas yra tas, kad ankstyvosiose jos progresavimo stadijose pacientui niekas netrukdo, o liga gali būti diagnozuota tik atsitiktinai, atliekant įprastinį profilaktinį tyrimą arba atliekant tyrimus, kurie buvo skirti gydant kitą ligą.
Kai navikas toliau progresuoja, jį galima atpažinti palpuojant. Vėliau pradeda ryškėti folikulinės limfomos simptomai:
- Piktybinis darinys gali išsikišti virš odos paviršiaus.
- „Patinimas“ turi aiškius kontūrus.
- Neoplazmos spalva gali būti šiek tiek rausva arba violetinė-raudona.
- Padidinto tankio medžiaga.
- Skausmingi pojūčiai atsiranda naviko vietoje.
- Neoplazma gali kraujuoti.
- Epidermis tampa opinis.
- Pacientas pradeda jausti silpnumą visame kūne.
- Skirtumas tarp limfmazgių uždegimo (nuo infekcinio pažeidimo) yra tas, kad jie yra ne tik skausmingi, bet ir nejautrūs antibiotikams.
- Padidėjusi prakaito gamyba atitinkamose liaukose.
- Gydytojai pastebi chromosomų translokaciją t(14:18).
- Gali būti pastebėtas kūno temperatūros padidėjimas.
- Žmogus pradeda mesti svorį be jokios priežasties.
- Atsiranda problemų su virškinamuoju traktu.
- Sumažėjęs našumas.
- Pykinimas.
- Gali būti pilvo pilnumo jausmas, spaudimo jausmas veide ar kakle, pasunkėjęs kvėpavimas. Tai gali būti dėl padidėjusio spaudimo virškinimo organams iš blužnies, kepenų ar tiesiai limfmazgio (esant tam tikrai naviko lokalizacijai) arba kitiems žmogaus kūno organams.
- Galvos svaigimas, net iki alpimo.
- Priklausomai nuo vietos, pacientui gali kilti rijimo problemų, kurios yra susijusios su ryklės limfinio žiedo tūrio padidėjimu.
- Karščiavimas gali pasirodyti be jokios akivaizdžios priežasties.
- Klausos praradimas.
Verta paminėti, kad simptomai, priklausomai nuo pažeisto limfmazgio vietos, gali derinti įvairias apraiškas iš aukščiau išvardytų.
Kartais šią ligą galima aptikti ir diagnozuoti tik tada, kai piktybinis procesas pradeda veikti kaulų čiulpus. Gerai tai, kad besimptomė limfoma yra gana reta.
Ne Hodžkino folikulinė limfoma
Pati folikulinė limfoma, pagal medicininę klasifikaciją, priklauso ne Hodžkino tipui. Kad ir kaip liūdnai tai skambėtų, šiuolaikinė medicina tik kai kuriais atvejais sugeba atpažinti ligą ankstyvoje jos atsiradimo stadijoje. 70% atvejų pacientas kreipiasi į specialistą, kai prasideda akivaizdžios ligos apraiškos. Pavyzdžiui, dažnas pykinimas ir žmogus pradeda alpti. Taip yra dėl to, kad sutrikimai jau yra užvaldę kaulų čiulpus.
Dažnai ne Hodžkino folikulinė limfoma diagnozuojama ankstyvoje vystymosi stadijoje atliekant išsamų medicininį tyrimą, naudojant modernią didelio tikslumo diagnostinę įrangą. Būtent todėl gydytojai reikalauja, kad žmogus bent kartą per metus atliktų išsamų profilaktinį tyrimą. Toks požiūris į savo sveikatą žymiai sumažins visapusiškos žalos žmogaus organizmui ir negrįžtamų patologinių pokyčių riziką.
Ne Hodžkino limfomas sukelia vėžiniai B ir T ląstelių tipo navikai. Tokios patologijos šaltinis gali kilti iš bet kurio limfmazgio ar kito organo, o tada „užkrėsti“ limfą. Vėliau metastazės vyksta trimis būdais: hematogeniniu, limfogeniniu, hematogeniniu-limfogeniniu.
Tokios limfomos turi savo kvalifikaciją, kuri skiriasi morfologija, klinikiniais simptomais ir ligos parametrais. Priklausomai nuo lokalizacijos srities, gydytojai išskiria limfomas – vėžinius navikus, pažeidžiančius limfoidinius sluoksnius, turinčius pirminę kilmę, nepažeidžiančius kaulų čiulpų, ir leukemijas – vėžinius pokyčius, jau pirmiausia pažeidžiančius kaulų čiulpų sluoksnius.
Šiai ligai jautrūs visų amžiaus grupių gyventojai, tačiau vis dar didesnis procentas tenka žmonėms, kuriems jau sukako 60 metų.
Iki šiol limfosarkomos etiologija nėra iki galo žinoma. Todėl kalbant apie priežastis, galinčias išprovokuoti ligą, būtina aptarti ir tuos aspektus, kurie padidina jos atsiradimo ir vystymosi riziką. Tai apima:
- Virusinės patologijos. Pavyzdžiui, AIDS, Epstein-Barr virusas, hepatitas, ypač hepatitas C.
- Infekcinis Helicobacter pylori pažeidimas, kuris, kaip mano kai kurie mokslininkai, yra virškinamojo trakto gleivinės opinių pažeidimų „kaltininkas“.
- Įgimtas ar įgytas imunodeficitas gali padidinti ligos tikimybę.
- Ir kitos, jau minėtos aukščiau, priežastys.
Ne Hodžkino tipo folikulinė limfoma turi savo gana plačią klasifikaciją:
Limfmazgiuose lokalizuotos limfinės sarkomos vadinamos mazgelinėmis, kitos lokalizacijos atveju (seilių liaukos, tonzilės, skydliaukė, epidermis, smegenys, plaučiai ir kt.) – ekstramazgelinėmis. Folikulinę (mazginę) arba difuzinę sudaro naviko struktūrinis komponentas.
Taip pat yra suskirstymas pagal ligos greitį:
- Indolentas – progresavimas sklandus. Be gydymo toks pacientas gali gyventi nuo septynerių iki dešimties metų. Gydymas duoda gana palankią prognozę.
- Agresyvi ir labai agresyvi ligos eiga. Be medikamentinio gydymo toks pacientas gali gyventi nuo kelių mėnesių iki pusantro ar dviejų. Gydymas duoda gana palankią prognozę.
Šiandien onkologinėje medicinoje yra daugiau nei 30 skirtingų ne Hodžkino limfomų tipų. Dauguma jų (apie 85 %) yra B ląstelių limfomos (B limfocitomos), o likę 15 % – T ląstelių limfomos (T limfocitomos). Kiekvienas iš šių tipų turi savo potipius.
B ląstelių folikulinė limfoma
Šis ligos tipas aiškiai dominuoja diagnozuojant ligą. Vaikams šio tipo limfinės sistemos sutrikimas beveik niekada nesutinkamas.
Gydytojai klasifikuoja B tipo ląstelių limfomą kaip:
- Difuzinė didelių B ląstelių limfoma yra labiausiai paplitęs ligos tipas. 31 % diagnozuotų ne Hodžkino limfomų yra šio tipo. Pagrindiniai ligos parametrai yra agresyvumas ir didelis progresavimo greitis. Tačiau nepaisant šių neigiamų savybių, laiku kreipiantis į gydytoją, yra didelės prielaidos visiškai pasveikti.
- Ląstelinės folikulinės limfomos atveju šio tipo diagnozės lygis yra 22 atvejai iš šimto atpažintų ne Hodžkino limfomų. Patologijos eiga yra vangi, tačiau pasitaiko atvejų, kai eiga transformuojasi ir įgauna agresyvią difuzinę formą. Onkologai turi tokį kriterijų kaip penkerių metų išgyvenamumas. Taigi ši ligos kategorija rodo, kad 60–70 žmonių iš šimto išgyvena šį penkerių metų laikotarpį. Nuo 30 iki 50 % pacientų, kuriems diagnozuota tokia diagnozė, sugeba įveikti dešimties metų ribą. Šis tipas turi antrinio folikulo požymių. Ląstelę sudaro centrocitai ir centroblastai. Šis patologijos tipas, atsižvelgiant į ląstelių sudėtį, skirstomas į tris citologinius tipus. Pagal ląstelių sudėtį, išskiriami III citologiniai folikulinės limfomos tipai.
- B ląstelių limfomos, pažeidžiančios marginalines ląsteles – diagnostinis procentas nėra didelis. Jos nėra agresyvios ir auga lėtai. Jei aptinkamos ankstyvoje stadijoje, jos gerai reaguoja į gydymą.
- Mantijos ląstelių limfoma – ši patologija sudaro apie 6 % atvejų. Liga yra gana specifinė. Tik penktadalis sergančiųjų išgyvena penkerius metus.
- Smulkialąstelinė limfocitinė limfoma ir lėtinė limfocitinė leukemija – apie 7 % pacientų yra jautrūs šiai ligai. Šio tipo patologija panaši į ne Hodžkino limfomą. Ji nėra itin agresyvi, tačiau mažai jautri priešvėžiniam gydymui.
- B ląstelių mediastininė limfoma – diagnozavimo dažnis yra 2 %. Dažniausiai diagnozuojama 30–40 metų moterims. Tik pusę pacientų galima išgydyti.
- Burkitto limfoma – dažnis yra apie du procentus. Ligos eiga agresyvi, tačiau taikant intensyvią terapiją galima pasiekti visišką pasveikimą (50 % pacientų).
- Valdenstromo makroglobulinemija – tik 1% atvejų. Padidina kraujo skysčio klampumą, dėl kurio atsiranda trombozė ir sutrinka kraujagyslių vientisumas. Sergant šia liga, žmogus gali gyventi tiek 20 metų, tiek mažiau nei metus.
- Plaukuotųjų ląstelių leukemija yra gana reta ir paveikia vyresnio amžiaus žmones.
- Centrinės nervų sistemos limfoma – pažeidimo šaltinis yra CNS, po to metastazės pradeda veikti kaulų ir smegenų ląsteles. Tik 30 % pacientų išgyvena penkerius metus.
Folikulinės limfomos 2 tipo citologinis tyrimas
Vienas iš pagrindinių kriterijų diagnozuojant ir teisingai skiriant chemoterapiją yra histologinės analizės rezultatas. Praktikai patvirtino poreikį suskirstyti nagrinėjamą ligą į citologinius tipus (pagal morfologinį principą), priklausomai nuo paciento organizme nustatytų didelių ląstelių skaičiaus.
Onkologai išskiria:
- 1 citologinis tipas – mažų suskaidytų ląstelių buvimas.
- Citologiškai 2 tipo folikulinė limfoma yra didelių ir mažų ląstelių, morfologiškai panašių viena į kitą, rinkinys.
- 3 citologinis tipas – didelės folikulų ląstelės.
Pakartotinės biopsijos atveju gali būti stebima pirmojo tipo transformacija į antrąjį, bet niekada į trečiąjį.
Diagnozuojant tipą, gydytojai remiasi citologinio tyrimo rezultatais. Remiantis tuo, onkologai nustato tipą (priklausomai nuo centroblastų skaičiaus, nustatyto mikroskopo matymo lauke):
- 1 tipas – nuo nulio iki 5.
- 2 tipas – nuo 6 iki 15.
- 3 tipas – daugiau nei 15. Šis tipas skirstomas į:
- 3-a potipyje centrocitai jau stebimi regėjimo lauke.
- 3-b potipyje centroblastai sudaro plačias formacijas be centrocitų.
Antrojo citologinio tipo vėžiniai navikai progresuoja gana agresyviai ir reikalauja radikalesnių chemoterapinių vaistų vartojimo priemonių. Tačiau bendras visų citologinių grupių pacientų išgyvenamumas yra maždaug vienodas.
Folikulinė limfoma 3a citologinis tipas
Jei pacientui diagnozuojama 3a citologinio tipo folikulinė limfoma, šio asmens prognozė yra labai nepalanki. Pacientams, sergantiems šia patologija, net ir po išsamaus tyrimo bei kokybiško tinkamo gydymo, pasikartojantys ligos atsinaujinimo požymiai pastebimi daug dažniau ir anksčiau nei kitiems (sergant 1 arba 2 tipo folikuline limfoma).
Šią prognozę galima šiek tiek pagerinti į tokio paciento gydymo protokolą įtraukus doksorubicino terapiją. O centrocitų buvimas regėjimo lauke yra priežastis onkologams skirti pacientui žymiai agresyvesnę terapiją. 3a tipas (citologinė klasifikacija) – ši stadija priskiriama, kai piktybinio proceso išplitimas pažeidžia vieną ar du tolimus limfmazgius.
Tokiems pacientams, kuriems būdinga didžiausia ankstyvųjų atkryčių tikimybė, taip pat būdingas didesnis penkerių metų išgyvenamumo procentas.
Diagnostika folikulinė limfoma
Net ir menkiausiu įtarimu dėl onkologinės problemos, vietinis gydytojas-terapeutas pacientui siunčia siuntimą į specializuotą onkologinį dispanserį, kur jam atliekami reikiami tyrimai. Folikulinės limfomos diagnozę atlieka siauresnės specializacijos specialistas – onkohematologas.
Tyrimo indikacijos yra keletas kriterijų, lemiančių patologinį klinikinį vaizdą: vieno ar kelių limfmazgių tūrio padidėjimas, akivaizdžių paciento intoksikacijos (sisteminio apsinuodijimo) požymių atsiradimas, ekstranodaliniai pokyčiai.
Norint nustatyti teisingą diagnozę, kuri rodo, kad pacientas serga ne Hodžkino limfoma, onkologas turi paimti naviko ląstelinio substrato mėginį tyrimui. Tam ir norint gauti išsamesnį asmens sveikatos vaizdą, skiriami tiek instrumentiniai metodai, tiek laboratoriniai tyrimai:
- Išorinė hospitalizuota paciento apžiūra.
- Limfmazgių palpacija leidžia specialistui įvertinti naviko tūrį ir tankį. Tačiau ne visus navikus galima ištirti tokiu būdu. Todėl būtinas išsamus tyrimas.
- Atliekama pažeisto limfmazgio biopsija.
- Laparoskopija yra terapinis arba diagnostinis pilvo organų tyrimas.
- Torakoskopija yra pleuros ertmės endoskopinis tyrimas.
- Atliekama kaulų čiulpų punkcija – ši analizė leidžia atmesti arba patvirtinti metastazių buvimą tam tikroje kūno vietoje.
Atlikus minėtas priemones, ląstelinė medžiaga siunčiama tolesniam tyrimui. Atliekami šie tyrimai:
- Imunohistochemija – tai metodas, leidžiantis tiksliai nustatyti konkretaus ląstelinio ar audinio komponento (antigeno) vietą, prijungiant jį prie žymėtų antikūnų.
- Citologinis tyrimas – tai ląstelių struktūros ypatybių, žmogaus kūno organų, audinių ir skysčių ląstelinės sudėties tyrimas, skirtas diagnozuoti įvairias ligas naudojant didinamąją įrangą.
- Citogenetinis – mikroskopinis žmogaus chromosomų tyrimas, metodų rinkinys, nustatantis ryšius tarp paveldimų sutrikimų ir ląstelių struktūros (ypač ląstelės branduolio struktūros).
- Kiti tyrimai.
Skirdamas folikulinės limfomos terapinių priemonių protokolą, gydytojas taip pat skiria kitus papildomus tyrimus, kad nustatytų naviko vietą ir metastazių mastą:
- Įtariamos pažeistos srities rentgeno nuotrauka.
- Limfmazgių, skydliaukės ir pieno liaukų, kepenų, blužnies, kapšelio ir kitų organų ultragarsinis tyrimas.
- Pilvaplėvės ir krūtinės ląstos kompiuterinė tomografija, leidžianti atpažinti net mažiausius struktūrinius sutrikimus.
- Limfoscintigrafija yra metodas, leidžiantis gauti limfinių kraujagyslių vaizdą.
- Kaulų ir vidaus organų scintigrafija – metastazių diagnostika.
- Magnetinio rezonanso tomografija (MRT) yra metodas, skirtas vizualiai aptikti pirminius ir metastazavusius vėžinių navikų židinius.
- Bendra ir biocheminė kraujo analizė.
Jei tyrimo metu aptinkamos smulkiai išsibarsčiusios ląstelių struktūros, onkologas priskiria pirmąjį arba antrąjį patologijos tipą. Didelės ląstelės limfoma jau rodo didesnį proceso piktybiškumo laipsnį: 3a etapas - pažeidimas užfiksavo vieną ar du limfmazgius, esančius toliau nuo pagrindinės lokalizacijos vietos; 3b etapas - tai jau didesnis žmogaus kūno, o tiksliau, jo limfinės sistemos, pažeidimas.
Gana dažnai, be ne Hodžkino limfomų, onkologas nustato ir daugybę gretutinių patologijų, kurios tik pablogina situaciją.
Su kuo susisiekti?
Gydymas folikulinė limfoma
Būtent dėl blogėjančios onkologinių ligų situacijos, kurių procentinė dalis kasmet didėja, onkologai rekomenduoja neignoruoti profilaktinių tyrimų. Kuo anksčiau diagnozuojama liga, tuo didesnė paciento galimybė ne tik tęsti kokybišką gyvenimą po priešvėžinio gydymo, bet ir išgelbėti savo gyvybę. Folikulinės limfomos gydymas kiekvienam pacientui skiriamas griežtai individualiai, koreguojant jį gydymo eigos metu. Pasitaiko atvejų, kai onkologai, teikdami pacientui tam tikras rekomendacijas, laikosi laukimo pozicijos, periodiškai stebėdami paciento sveikatos būklę ir naviko augimo greitį. Dėl santykinai mažo naviko progresavimo greičio gali praeiti dešimt metų, kol jis pradės pasireikšti, todėl gydytojai neskuba imtis radikalių priemonių, nes chirurginės intervencijos ir chemoterapinių vaistų skyrimas taip pat nepalieka pėdsakų žmogaus organizmui.
Tai yra, jei diagnozuojamas pirmasis arba antrasis patologijos etapas su lėta vystymosi forma, tada tokį klinikinį vaizdą galima stebėti dešimtmetį, periodiškai kaitaliojantis remisijos ir recidyvų laikotarpiais, gydytojas tik nuolat stebi paciento būklę, pasiruošęs bet kuriuo metu imtis tinkamų priemonių.
Tačiau turėtume nedelsdami jus nuraminti, kad folikulinė limfoma, laiku aptikusi ir tinkamai gydyta, pavieniais atvejais tampa paciento mirties priežastimi.
Tačiau galima stebėti ir priešingą klinikinį vaizdą, kai navikas pradeda sparčiai progresuoti, metastazėmis plinta į visas puses tarsi čiuptuvai. Esant tokiam klinikiniam vaizdui, gydytojai nedelsdami imasi veiksmų, paskirdami lazerio ir (arba) chemoterapijos kursą. Jei paciento metastazės paveikė kaulų čiulpus, onkologas gali nuspręsti skirti operaciją jų persodinimui. Verta iš karto paminėti, kad esant tokiam ligos vaizdui nereikėtų tikėtis visiškos remisijos. Net jei patologijos židinys būtų visiškai pašalintas, toks pacientas gali gyventi daugiausia trejus–penkerius metus.
Vėlesniuose patologinio vystymosi etapuose, atsiradus metastazėms ir organuose, esančiuose toliau nuo židinio, gydantis gydytojas onkologas tokiam pacientui skiria lazerinę ir/ar policheminę terapiją.
Šiandien populiariausias gydymo režimas, duodantis gerus terapinius rezultatus, yra CHOP metodas, kurį apibūdina gydymo protokolas, apimantis tokius vaistus kaip vinkrestinas, ciklofosfamidas, doksorubicinas ir prednizolonas.
Augalinės kilmės alkaloidas vinkrestinas turi priešnavikinį poveikį paciento organizmui. Šis vaistas pacientui skiriamas per burną į veną. Vartojimo grafikas yra kartą per savaitę.
Gydantis gydytojas vaisto dozę skiria griežtai individualiai. Vienkartinė pradinė vaisto dozė, skiriama suaugusiam pacientui, yra nuo 0,4 iki 1,4 mg, skaičiuojant 1 m2 paciento kūno paviršiaus, vartojama vieną kartą per savaitę. Pradinė dozė mažiems pacientams yra 2 mg, skaičiuojant 1 m2 kūno paviršiaus, vartojama vieną kartą per savaitę.
Jei reikia, gydytojas gali paskirti vaisto intrapleurinį vartojimą, t. y. farmakologinis skystis tiekiamas į ertmės tarpą tarp plaučių membranų. Taikant šį vartojimo būdą, į paciento kūną tiekiamas 1 mg vaisto, kuris prieš pat procedūrą buvo praskiestas 10 ml fiziologinio tirpalo.
Kontraindikacijos vartoti šį vaistą yra centrinės arba periferinės nervų sistemos ligos, padidėjęs paciento organizmo jautrumas vienam ar keliems vaisto komponentams. Tai taip pat apima nėštumą ar žindymą.
Taip pat yra rekomendacijų, kaip elgtis su šios farmakologinės kategorijos vaistais.
- Šį vaistą reikia skirti itin atsargiai, įsitikinus, kad adata yra venoje. Neleiskite farmakologinio skysčio infuzuoti ne į veną, kad išvengtumėte nekrozės.
- Šios medicininės procedūros metu slaugytoja privalo saugoti akis, o jei į jas pateko vaistų, labai greitai ir kruopščiai jas praplauti švariu tekančiu vandeniu.
- Prieš pradedant skirti chemoterapinius vaistus gydymo metu, būtina reguliariai stebėti periferinio kraujo būklę.
- Taip pat būtina nuolat stebėti kepenų funkcijos biochemines charakteristikas.
- Jei neutrofilų lygis sumažėja žemiau kritinio lygio, chemoterapinio vaisto skyrimo procedūra nenustatyta, bet atidedama, kol bus atkurti normalūs parametrai.
- Siekiant išvengti hepatotoksinio poveikio, chemoterapinį vaistą draudžiama vartoti lygiagrečiai su spinduline terapija, kuri veikia inkstų ir kepenų sritį.
Medicinos personalas, dirbantis su šiais chemoterapijai naudojamais vaistais, privalo laikytis visų asmeninių apsaugos priemonių reikalavimų, taikomų esant artimam kontaktui su toksiškais cheminiais junginiais.
Kartu su CHOP, ne mažiau veiksmingas yra ir CVP režimas, apimantis tokius vaistus kaip vinkrestinas, ciklofosfamidas ir prednizolonas.
Antineoplastinis vaistas ciklofosfamidas, priklausantis alkilinantiems cheminiams junginiams, gali būti skiriamas gydytojo, atsižvelgiant į patologinį vaizdą, į raumenis, į veną, į pilvaplėvės ertmę arba į pleurą.
Prieš pat atitinkamą procedūrą vaistas skiedžiamas injekciniu vandeniu, 10 ml skiediklio vienam buteliukui vaisto, kurio dozė yra 0,2 g. Vaisto kokybės kontrolinis rodiklis yra laikas, per kurį vaistas ištirpsta vandenyje - jis neturėtų viršyti keturių minučių.
Specialistas savarankiškai pasirenka vaisto vartojimo schemą. Yra keletas tokių schemų.
- Vienkartinė dozė apskaičiuojama kaip 3 mg vienam paciento svorio kilogramui, maždaug 200 mg, kurie skiriami vieną kartą per dieną. Vaisto vartojimo būdas: į veną arba į raumenis.
- Vienkartinė dozė apskaičiuojama kaip 6 mg vienam paciento svorio kilogramui, maždaug 400 mg, kurie skiriami vieną kartą du kartus per dieną. Vaisto vartojimo būdas: į veną arba į raumenis.
- Vienkartinė dozė apskaičiuojama kaip 15 mg vienam paciento svorio kilogramui, maždaug 1 g, leidžiama į veną kartą per penkias dienas.
- Vienkartinė dozė apskaičiuojama kaip 30–40 mg vienam paciento svorio kilogramui, maždaug 2–3 g, kurie įvedami į veną kartą per dvi ar tris savaites.
Vienam gydymo kursui vartojamo vaisto kiekis svyruoja nuo 6 iki 14 g. Baigus pagrindinį kursą, paprastai taikoma palaikomoji terapija, kurios metu į veną arba į raumenis suleidžiama 0,1–0,2 g vaisto du kartus per savaitę.
Šis vaistas taip pat vartojamas kaip imunosupresantas. Tokiu atveju gydytojas skiria kiekybinę vaisto dalį 1,0–1,5 mg vienam paciento svorio kilogramui, o tai atitinka 50–100 mg paros dozę. Jei organizmas yra toleruojamas vaistui, gydytojas gali skirti 3–4 mg vienam paciento svorio kilogramui.
Intraperitoniniam arba intrapleuriniam vartojimui vaisto dozė gali svyruoti nuo 0,4 iki 1,0 g.
Kontraindikacijos vartojant šį vaistą yra padidėjęs paciento jautrumas vaisto sudedamosioms dalims, taip pat jei paciento ligos istorijoje yra sunkus inkstų funkcijos sutrikimas, leukopenija (leukocitų kiekis kraujyje mažesnis nei 3,5 x 109/l), kaulų čiulpų hipoplazija, anemija arba kacheksija, trombocitopenija (trombocitų kiekis kraujyje mažesnis nei 120 x 109/l). Ši rekomendacija taikoma ir pačiai ligos pabaigai, taip pat jei moteris yra nėščia arba maitina naujagimį krūtimi.
Tačiau onkologinė medicinos kryptis nuolat tobulėja, mokslininkai ir farmakologai atranda naujų vaistų, metodų ir formų. Šiandien kai kurios onkologijos klinikos taiko novatoriškus gydymo metodus, naudodamos paciento kamienines ląsteles. Nors net ir esant dabartiniam medicinos lygiui, tokia liga kaip folikulinė limfoma dar nėra iki galo ištirta ir nėra visiškai išgydoma.
Onkologai mano, kad šie veiksniai padidina nepalankaus rezultato riziką:
- Pacientų amžiaus grupė, vyresnė nei 60 metų.
- Paciento hemoglobino kiekis nustatomas, kai rodikliai yra mažesni nei 120 g/l.
- Jei pacientui diagnozuojama trečia ar ketvirta vystymosi stadija.
- Laktatdehidrogenazės padidėjimas.
- Jei gydytojas pastebi, kad pacientas serga vėžiu, kuris pažeidžia daugiau nei keturias limfmazgių grupes.
Po chemoterapijos ar lazerio terapijos kurso pacientui reikalinga palaikomoji terapija, kurios tikslas – pagerinti jo imuninę būklę, kuri dėl gydymo buvo žymiai sumažinta.
Gavus chemoterapinių vaistų, paciento imunitetas labai sumažėja ir norint išvengti antrinės infekcijos, kuri daugeliu atvejų yra mirties priežastis, toks pacientas tam tikrą laiką turi pabūti sterilioje aplinkoje.
Kai pacientui nustatoma antrinė leukemija, kuri išsivysto folikulinės limfomos fone ir pažeidžia kaulų čiulpus, onkologas yra priverstas paskirti pacientui šios medžiagos transplantaciją iš vieno artimiausio giminaičio. Priešingu atveju bus gana sunku rasti visavertį donorą. Tačiau jei operacija pavyko sėkmingai, šis metodas rodo aukštus terapinius rezultatus.
Svarbiausia – nepraleisti progos ir kuo greičiau kreiptis į specialistą! Kartais nuo laiko priklauso ne tik būsima žmogaus gyvenimo kokybė, bet ir jo gyvybė!
Prevencija
Gana sunku patarti, kaip išvengti šiame straipsnyje aptariamos patologijos, tačiau vis tiek verta aptarti kai kuriuos gyvenimo aspektus, kurie padės sumažinti bet kokių vėžinių navikų riziką.
Todėl folikulinės limfomos prevencijai taikomos kelios rekomendacijos:
- Sveiko gyvenimo būdo palaikymas.
- Atsisakymas žalingų įpročių.
- Subalansuota, racionali mityba, praturtinta mikroelementais ir vitaminais.
- Palaikyti tinkamą imuninės sistemos lygį.
- Ligos (bet kokio pobūdžio) atveju, palengvinimo terapija turėtų būti atliekama laiku ir iki visiško pasveikimo.
- Įsitikinkite, kad kūnas ilgą laiką neperšaltų ar neperkaistų.
- Venkite per dažno deginimosi saulėje, vonių, pirčių ir soliariumų.
- Renkantis vietą savo namams, patartina teikti pirmenybę vietovėms, kuriose yra švari ekosistema, atokiau nuo didelių pramoninių zonų.
- Hipodinamijos pašalinimas. Judėjimas yra gyvenimas.
- Daugelis ekspertų mano, kad mintis yra materiali, kad nebūtų išbandytas neigiamas šios išraiškos aspektas ant savęs – mąstykite tik teigiamai, laukiamas atsipalaidavimas ir maloni muzika.
- Žmogaus dienos režimas turėtų harmoningai derinti darbo krūvį ir poilsio laikotarpius.
- Reguliariai, bent kartą per metus, atlikite išsamų profilaktinį tyrimą specializuotoje medicinos įstaigoje.
Prognozė
Vienareikšmiškai įvertinti patologijos pasekmes pacientui, kuriam diagnozuota ne Hodžkino limfoma, yra problemiška, nes priešvėžinio gydymo rezultatas labai priklauso nuo ligos laipsnio.
Jei gydytojai diagnozuoja pirmojo ar antrojo laipsnio patologiją, rodančią mazginį progresavimo greitį, tai devyniems iš dešimties pacientų folikulinės limfomos prognozė yra gana palanki, kuri pagrįsta teisinga diagnoze ir tinkamu chemoterapijos režimu.
Nustačius ne Hodžkino limfomą, kuri yra viena iš trečiojo vystymosi etapo veislių, ligos mazgelinės eigos prognozė yra mažiau palanki. Išgyvenamumas esant tokiai klinikinei situacijai yra tik penki žmonės iš dešimties diagnozuotų atvejų.
Geros žinios yra tai, kad ketvirtosios ligos stadijos patologinis vystymasis, kai metastazės jau pažeidžia gana tolimus organus, yra labai retas. Šios ligos eigos prognozė yra nepalanki, net ir taikant būtinas terapines priemones. Terapinė terapija leidžia tik šiek tiek (geriausiu atveju, keleriems metams) pailginti paciento gyvenimą, tačiau mirtina baigtis beveik neišvengiama.
Gana dažnai tokio paciento mirtis įvyksta ne tiesiogiai nuo vėžinio naviko, o mirties priežastis yra antrinė infekcija, kuri gana lengvai patenka į ligos nusilpusį organizmą.
Tokių pacientų išgyvenamumo stebėjimas gana liūdnas: iš dvidešimties pacientų, kuriems diagnozuota IV stadijos folikulinė limfoma, išgyvena du ar trys.
Užteršta aplinka, maistas ir greitas gyvenimo tempas šiuolaikiniam žmogui neduoda sveikatos. Monokloninis navikas, sudarytas iš subrendusių B limfocitų – folikulinė limfoma. Vėžio diagnozė išmuša iš vėžių žmogų ir jo artimus giminaičius, pastatydama juos į dilemą – ką daryti? Yra tik vienas atsakymas – nedelsiant kreiptis patarimo į specializuotą onkologijos centrą, atlikti išsamų tyrimą ir galimą onkologo paskirtą gydymą. Tik laiku ir greitai reaguota į problemą bei tinkama terapija gali padidinti paciento galimybes pagerinti tolesnio gyvenimo kokybę ar net tiesiog patį gyvenimą. Negalima ignoruoti profilaktinių tyrimų. „Rūpinkitės savo sveikata nuo mažens“ – ši liaudies išmintis geriausiai tinka šiandienos straipsnio temai! Rūpinkitės savimi ir būkite sveiki!
 [ 23 ]
[ 23 ]

