Medicinos ekspertas
Naujos publikacijos
Fibroelastozė
Paskutinį kartą peržiūrėta: 05.07.2025

Visas „iLive“ turinys yra peržiūrėtas medicinoje arba tikrinamas, kad būtų užtikrintas kuo didesnis faktinis tikslumas.
Mes turime griežtas įsigijimo gaires ir susiejamos tik su geros reputacijos žiniasklaidos svetainėmis, akademinių tyrimų institucijomis ir, jei įmanoma, medicininiu požiūriu peržiūrimais tyrimais. Atkreipkite dėmesį, kad skliausteliuose ([1], [2] ir tt) esantys numeriai yra paspaudžiami nuorodos į šias studijas.
Jei manote, kad bet koks mūsų turinys yra netikslus, pasenęs arba kitaip abejotinas, pasirinkite jį ir paspauskite Ctrl + Enter.
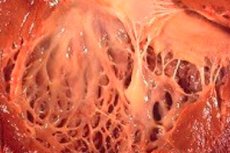
Medicinoje terminas „fibroelastozė“ reiškia kūno jungiamojo audinio, dengiančio vidaus organų ir kraujagyslių paviršių, pokyčius, kuriuos sukelia elastinių skaidulų augimo sutrikimas. Tuo pačiu metu pastebimas organų sienelių ir jų struktūrų sustorėjimas, kuris neišvengiamai veikia gyvybiškai svarbių kūno sistemų, ypač širdies ir kraujagyslių bei kvėpavimo sistemų, funkcionavimą. Tai savo ruožtu reiškia paciento savijautos pablogėjimą, ypač fizinio krūvio metu, o tai turi įtakos gyvenimo kokybei ir trukmei.
Epidemiologija
Apskritai ligos, kurias lydi jungiamojo audinio pokyčiai, dėl kurių sustorėja vidaus organų membranos ir pertvaros, gali būti suskirstytos į 2 grupes: širdies fibroelastozę ir plaučių fibroelastozę. Širdies patologija gali būti įgimta ir įgyta; plaučių ligos forma yra įgyta.
Plaučių fibroelastozė pradeda vystytis vidutinio amžiaus (arčiau 55–57 metų), nors puse atvejų ligos kilmės reikia ieškoti vaikystėje. Būdingas „lengvas“ laikotarpis, kai ligos simptomų nejaučiama. Tuo pačiu metu liga neturi lyties preferencijų ir gali vienodai paveikti tiek moteris, tiek vyrus. Šiai gana retai patologijai būdingi plaučių pleuros ir parenchimos (funkcinių ląstelių) audinių pokyčiai, daugiausia viršutinėje plaučių skiltyje. Kadangi ligos etiologija ir patogenezė lieka neaiški, liga priskiriama idiopatinei patologijai. Pagal medicininę terminologiją ji vadinama „pleuroparenchimatine fibroelastoze“. [ 1 ]
Širdies fibroelastozė yra apibendrintas širdies membranų patologijos, kuriai būdingas jų sustorėjimas ir sumažėjęs funkcionalumas, pavadinimas. Įgimtoms patologijos formoms būdingas difuzinis (plačiai išplitęs) širdies vidinės membranos sustorėjimas. Tai plonas jungiamasis audinys, išklojantis širdies ertmę (jos dalis) ir sudarantis jos vožtuvus.
Suaugusiems pacientams dažniausiai diagnozuojama židininė ligos forma, kai vidinis širdies paviršius atrodo padengtas stipresnio ir storesnio audinio lopais (jame gali būti ne tik peraugusių skaidulų, bet ir trombozinių masių).
Puse širdies fibroelastozės atvejų sustorėja ne tik organo sienelė, bet ir vožtuvai (dviburinis mitralinis vožtuvas tarp prieširdžio ir to paties pavadinimo skilvelio, triburis aortos vožtuvas tarp kairiojo skilvelio ir aortos, plaučių vožtuvas tarp dešiniojo skilvelio ir plaučių arterijos). Tai savo ruožtu gali sutrikdyti vožtuvų veikimą ir susiaurinti arterijos angą, kuri ir taip yra maža, palyginti su kitomis širdies ertmėmis.
Medicininėje terminologijoje endokardo fibroelastozė vadinama endokardo fibroelastoze (prenataline fibroelastoze, endokardo skleroze, vaisiaus endokarditu ir kt.). Tačiau gana dažnai procese gali būti pažeistas ir vidurinis širdies membranos raumeninis sluoksnis. [ 2 ]
Miokardo (širdies raumeninio sluoksnio, sudaryto iš kardiomiocitų) struktūros anomalijos, genų mutacijos ir sunkūs infekciniai procesai gali sukelti dažną fibroelastozės formą, kai procese dalyvauja ne tik endokardas, bet ir miokardas. Paprastai dėl įvairių priežasčių atsirandantys endokardo displaziniai procesai atsiranda jo sąlyčio su raumenine membrana riboje, sutrikdydami šio sluoksnio susitraukimą. Kai kuriais atvejais netgi stebimas vidinio sluoksnio įaugimas į miokardą, kardiomiocitų pakeitimas fibroblastais ir skaidulomis, o tai turi įtakos nervinių impulsų laidumui ir ritminiam širdies darbui.
Sustorėjusio miokardo suspaudimas širdies membranos storio kraujagyslėse sutrikdo miokardo mitybą (miokardo išemiją), o tai savo ruožtu gali sukelti širdies raumens audinių nekrozę.
Endokardinė fibroelastozė, pažeidžianti širdies miokardą, vadinama subendokardine arba endomiokardine fibroelastoze.
Remiantis statistika, daugeliu šios retos ligos atvejų (tik 0,007 % visų naujagimių) diagnozuojama kairiojo širdies skilvelio fibroelastozė, nors kai kuriais atvejais procesas plinta ir į dešinįjį skilvelį bei prieširdžius, įskaitant juos skiriančius vožtuvus.
Širdies fibroelastozę dažnai lydi didelių vainikinių kraujagyslių, taip pat padengtų jungiamuoju audiniu, pažeidimas. Suaugusiesiems tai dažnai pasireiškia progresuojančios kraujagyslių aterosklerozės fone.
Liga dažniau registruojama atogrąžų Afrikos šalyse tarp žemo gyvenimo lygio gyventojų, kuriuos palengvina prasta mityba, dažnos infekcijos ir tam tikri maisto produktai bei augalai, vartojami kaip maistas.
Endokardo sustorėjimas stebimas ir paskutinėje Leflerio fibroplastinio endokardito stadijoje, kuria daugiausia serga vidutinio amžiaus vyrai. Šios ligos patogenezė taip pat susijusi su infekciniais agentais, sukeliančiais sunkios eozinofilijos, kuri labiau būdinga vidinėms parazitinėms infekcijoms, vystymąsi. Šiuo atveju organizmo audiniai (pirmiausia širdies raumuo ir smegenys) pradeda jausti deguonies trūkumą (hipoksiją). Nepaisant širdies fibroelastozės ir Leflerio fibrozinio endokardito simptomų panašumo, gydytojai juos laiko visiškai skirtingomis ligomis.
Priežastys fibroelastozė
Fibroelastozė – tai jungiamojo audinio pokyčiai gyvybiškai svarbiuose organuose: širdyje ir plaučiuose, kuriuos lydi organų funkcijos sutrikimas ir kurie atsispindi paciento išvaizdoje bei būklėje. Gydytojai apie šią ligą žinojo jau dešimtmečius. Širdies vidinio dangalo (endokardo) fibroelastozė buvo aprašyta dar XVIII amžiaus pradžioje, o panašūs pokyčiai plaučiuose pradėti aptarinėti po dviejų su puse amžiaus. Tačiau gydytojai dar nepasiekė galutinio sutarimo dėl jungiamojo audinio patologinio proliferacijos priežasčių.
Vis dar neaišku, kas tiksliai sukelia jungiamųjų skaidulų augimo ir vystymosi sutrikimą. Tačiau mokslininkai nustato tam tikrus tokių pokyčių rizikos veiksnius, laikydami juos galimomis (bet ne galutinėmis) ligos priežastimis.
Taigi, plaučių fibroelastozės, kuri laikoma brandžių žmonių liga, patogenezėje ypatingas vaidmuo skiriamas pasikartojantiems organo infekciniams pažeidimams, kurie nustatomi pusei pacientų. Infekcijos išprovokuoja plaučių audinio ir pleuros uždegimą, o ilgalaikis uždegimas predisponuoja jų fibrozinę transformaciją.
Kai kuriems pacientams šeimoje yra buvę fibroelastozės atvejų, o tai rodo paveldimą polinkį. Jų organizme rasti nespecifiniai autoantikūnai, kurie provokuoja ilgalaikius neaiškios etiologijos uždegiminius procesus.
Yra nuomonė, kad fibrozinius pokyčius plaučių audinyje gali sukelti gastroezofaginio refliukso liga. Nors šis ryšys greičiausiai netiesioginis. Taip pat manoma, kad fibroelastozės rizika didesnė tiems, kurie serga širdies ir kraujagyslių ligomis ar plaučių tromboze.
Plaučių fibroelastozė jauname ir paaugliškame amžiuje gali pasireikšti nėštumo metu. Paprastai liga būna paslėpta apie 10 metų ar ilgiau, tačiau gali pasireikšti ir anksčiau, galbūt dėl padidėjusio krūvio būsimos motinos organizmui ir hormoninių pokyčių, tačiau tikslaus paaiškinimo kol kas nėra. Nepaisant to, panašus ligos vystymosi vaizdas pastebėtas 30% tirtų reprodukcinio amžiaus pacienčių.
Pats nėštumas negali sukelti ligos, tačiau gali paspartinti įvykių vystymąsi, o tai labai liūdina, nes ligos mirtingumas yra labai didelis, o gyvenimo trukmė sergant fibroelastoze – trumpa.
Daugeliu atvejų širdies fibroelastozę galima priskirti vaikų ligoms. Įgimta patologija nustatoma prenataliniu laikotarpiu 4-7 mėnesių vaisiui, tačiau diagnozė gali būti patvirtinta tik gimus vaikui. Šios ligos formos patogenezėje atsižvelgiama į keletą galimų neigiamų veiksnių: motinos infekcinės ir uždegiminės ligos, perduodamos vaisiui, širdies membranų vystymosi sutrikimai, sutrikęs kraujo tiekimas į širdies audinius, genetinės mutacijos, deguonies trūkumas.
Manoma, kad tarp infekcijų virusai daro didžiausią patogeninį indėlį į širdies fibroelastozės vystymąsi, nes jie įsitvirtina organizmo ląstelėse, jas naikina ir keičia audinių savybes. Nesusiformavusi vaisiaus imuninė sistema negali apsaugoti jo nuo šių patogenų, kitaip nei būsimos motinos imunitetas. Pastaroji gali nepatirti virusinės infekcijos pasekmių, o vaisiui intrauterinė infekcija gali išprovokuoti įvairių anomalijų atsiradimą.
Kai kurie mokslininkai mano, kad lemiamą vaidmenį infekcinės fibroelastozės formos patogenezėje atlieka infekcija, paveikusi vaisių iki 7 mėnesių amžiaus. Vėliau ji gali sukelti tik uždegimines širdies ligas (miokarditą, endokarditą).
Širdies membranų ir vožtuvų vystymosi anomalijas gali išprovokuoti tiek uždegiminis procesas, tiek nepakankamos autoimuninės reakcijos, dėl kurių imuninės sistemos ląstelės pradeda atakuoti savas organizmo ląsteles.
Genų mutacijos sukelia nenormalų jungiamojo audinio vystymąsi, nes genuose yra informacijos apie baltymų struktūrų (ypač kolageno ir elastino baltymų) struktūrą ir elgseną.
Širdies audinio hipoksija ir išemija gali būti nenormalaus širdies vystymosi pasekmė. Šiuo atveju kalbame apie antrinę fibroelastozę, kurią išprovokuoja įgimti širdies defektai (ĮŠD). Tai apima tokias anomalijas, kurios sukelia obstrukciją (sutrikusį širdies ir jos kraujagyslių praeinamumą):
- aortos susiaurėjimas arba stenozė šalia vožtuvo,
- aortos koarktacija arba segmentinis susiaurėjimas jos lanko ir besileidžiančios dalies sandūroje,
- atrezija arba natūralios aortos angos nebuvimas,
- širdies audinio (dažniausiai kairiojo skilvelio, rečiau dešiniojo skilvelio ir prieširdžių) neišsivystymas, kuris veikia širdies pumpavimo funkciją.
Yra nuomonė, kad toksikozė nėštumo metu taip pat gali būti predisponuojantis veiksnys fibroelastozei vaisiui.
Postnataliniu laikotarpiu širdies fibroelastozės vystymąsi gali palengvinti infekcinės ir uždegiminės organų membranų ligos, hemodinamikos sutrikimai dėl traumų, kraujagyslių tromboembolija, miokardo kraujavimas, medžiagų apykaitos sutrikimai (padidėjęs fibrino susidarymas, baltymų ir geležies apykaitos sutrikimai: amiloidozė, hemochromatozė). Tos pačios priežastys sukelia ligos vystymąsi ir suaugusiesiems.
Pathogenesis
Jungiamasis audinys yra ypatingas žmogaus kūno audinys, kuris yra beveik visų organų dalis, tačiau aktyviai nedalyvauja jų funkcijose. Jungiamajam audiniui priskiriamos atraminės ir apsauginės funkcijos. Sudarydamas savotišką skeletą (karkasą, stromą) ir apribodamas organo funkcines ląsteles, jis užtikrina jo galutinę formą ir dydį. Turėdamas pakankamai stiprumo, jungiamasis audinys taip pat apsaugo organo ląsteles nuo sunaikinimo ir sužalojimo, neleidžia prasiskverbti patogenams, o specialių makrofagų ląstelių pagalba absorbuoja pasenusias struktūras: negyvas audinių ląsteles, svetimkūnius, kraujo komponentų atliekas ir kt.
Šis audinys gali būti vadinamas pagalbiniu, nes jame nėra ląstelinių elementų, užtikrinančių vieno ar kito organo funkcionalumą. Nepaisant to, jo vaidmuo organizmo gyvenime yra gana didelis. Būdamas kraujagyslių membranų dalimi, jungiamasis audinys užtikrina šių struktūrų saugumą ir funkcionalumą, dėl kurio vyksta aplinkinių kūno vidinės aplinkos audinių mityba ir kvėpavimas (trofizmas).
Yra keletas jungiamojo audinio tipų. Vidaus organus dengianti membrana vadinama laisvuoju jungiamuoju audiniu. Tai pusiau skysta, bespalvė medžiaga, turinti banguotų kolageno skaidulų ir tiesių elastino skaidulų, tarp kurių atsitiktinai išsibarstę įvairių tipų ląstelės. Vienos iš šių ląstelių (fibroblastai) yra atsakingos už skaidulinių struktūrų formavimąsi, kitos (endoteliocitai ir putliosios ląstelės) sudaro permatomą jungiamojo audinio matricą ir gamina specialias medžiagas (hepariną, histaminą), kitos (makrofagai) užtikrina fagocitozę ir kt.
Antrasis skaidulinio audinio tipas yra tankus jungiamasis audinys, kuriame nėra daug atskirų ląstelių, kurios savo ruožtu skirstomos į baltąjį ir geltonąjį. Baltąjį audinį sudaro sandariai supakuotos kolageno skaidulos (raiščiai, sausgyslės, antkaulis), o geltonąjį – chaotiškai susipynusios elastino skaidulos su fibroblastų intarpais (raiščių dalis, kraujagyslių membranos, plaučiai).
Jungiamiesiems audiniams taip pat priskiriami: kraujas, riebalai, kaulinis ir kremzlinis audiniai, tačiau jais kol kas nesidomime, nes, kalbėdami apie fibroelastozę, turime omenyje skaidulinių struktūrų pokyčius. O elastingos ir elastingos skaidulos yra tik laisvuose ir tankiuose jungiamuosiuose audiniuose.
Fibroblastų sintezė ir jungiamojo audinio skaidulų susidarymas iš jų reguliuojamas smegenų lygmenyje. Tai užtikrina jo savybių (stiprumo, elastingumo, storio) pastovumą. Jei dėl kokių nors patologinių priežasčių sutrinka pagalbinio audinio sintezė ir vystymasis (padidėja fibroblastų skaičius, keičiasi jų „elgesys“), dauginasi stiprios kolageno skaidulos arba pakinta elastingų skaidulų augimas (jos lieka trumpos, susisuka), dėl to pakinta organo membranos ir kai kurių jungiamuoju audiniu padengtų vidinių struktūrų savybės. Jos įgauna didesnį nei būtina storį, tampa tankesnės, stipresnės ir neelastingesnės, primenančios raiščių ir sausgyslių skaidulinį audinį, kuriam ištempti reikia didelių pastangų.
Toks audinys prastai tempiasi, riboja organo judesius (automatinius ritminius širdies ir kraujagyslių judesius, plaučių dydžio pokyčius įkvepiant ir iškvepiant), todėl sutrinka kraujo tiekimas ir kvėpavimo organai, dėl ko trūksta deguonies.
Faktas yra tas, kad kūno aprūpinimas krauju atliekamas širdies, kuri veikia kaip siurblys, ir dviejų kraujotakos ratų dėka. Plaučių kraujotaka yra atsakinga už kraujo tiekimą ir dujų mainus plaučiuose, iš kur deguonis kartu su kraujotaka patenka į širdį, o iš ten į sisteminę kraujotaką ir pasiskirsto po visą kūną, užtikrindama organų ir audinių kvėpavimą.
Elastinė membrana, ribojanti širdies raumens susitraukimą, sumažina širdies funkcionalumą, todėl ji nebepumpuoja kraujo taip aktyviai, o kartu ir deguonies. Sergant plaučių fibroelastoze, sutrinka jų ventiliacija (osigenacija), akivaizdu, kad į kraują pradeda patekti mažiau deguonies, o tai, net ir esant normaliai širdies funkcijai, prisidės prie audinių ir organų deguonies bado (hipoksijos). [ 3 ]
Simptomai fibroelastozė
Širdies ir plaučių fibroelastozė yra dviejų tipų ligos, kurioms būdingas jungiamojo audinio skaidulų sintezės sutrikimas. Jos turi skirtingą lokalizaciją, tačiau abi gali kelti pavojų gyvybei, nes yra susijusios su progresuojančiu arba sunkiu širdies ir kvėpavimo nepakankamumu.
Plaučių fibroelastozė yra retas šio svarbaus kvėpavimo sistemos organo intersticinės ligos tipas. Tai apima lėtines plaučių parenchimos patologijas, pažeidžiančias alveolių sieneles (uždegimą, jų struktūros ir struktūros sutrikimą), plaučių kapiliarų vidinį pamušalą ir kt. Fibroelastozė dažnai laikoma ypatinga reta progresuojančios pneumonijos forma, linkusia į fibrozinius pokyčius plaučių ir pleuros audiniuose.
Ligą pačioje pradžioje aptikti beveik neįmanoma, nes ji gali apie save nepriminti apie 10 metų. Šis laikotarpis vadinamas aiškiuoju intervalu. Patologinių pokyčių, kurie dar neturi įtakos plaučių tūriui ir dujų apykaitai, atsiradimas gali būti aptiktas atsitiktinai, atliekant išsamų plaučių tyrimą, susijusį su kita kvėpavimo sistemos liga ar trauma.
Ligai būdingas lėtas simptomų progresavimas, todėl pirmieji ligos požymiai gali būti gerokai atidėti nuo jos pradžios. Simptomai stiprėja palaipsniui.
Pirmieji ligos požymiai, į kuriuos verta atkreipti dėmesį, yra kosulys ir didėjantis dusulys. Tokie simptomai dažnai tampa ankstesnės kvėpavimo takų ligos pasekme, todėl ilgą laiką gali būti siejami su peršalimu ir jo pasekmėmis. Dusulys dažnai suvokiamas kaip širdies sutrikimas arba su amžiumi susiję pokyčiai. Juk ši liga diagnozuojama artėjantiems prie senatvės.
Klaidų gali padaryti tiek pacientai, tiek juos apžiūrintys gydytojai, todėl pavojinga liga nustatoma pavėluotai. Verta atkreipti dėmesį į kosulį, kuris sergant fibroelastoze yra neproduktyvus, tačiau jo neskatina mukolitikai ir atsikosėjimą lengvinantys vaistai, o stabdo kosulį slopinantys vaistai. Tokio pobūdžio užsitęsęs kosulys yra būdingas plaučių fibroelastozės simptomas.
Dusulys atsiranda dėl progresuojančio kvėpavimo nepakankamumo dėl alveolių sienelių ir pleuros sustorėjimo, alveolių ertmių tūrio ir skaičiaus sumažėjimo plaučiuose (organo parenchima rentgeno nuotraukoje matoma kaip korys). Simptomas sustiprėja veikiant fiziniam krūviui, iš pradžių dideliam, o vėliau net ir nedideliam. Ligai progresuojant, ji pablogėja, o tai sukelia paciento negalią ir mirtį.
Fibroelastozės progresavimą lydi bendros būklės pablogėjimas: hipoksija sukelia silpnumą ir galvos svaigimą, mažėja kūno svoris (vystosi anoreksija), nagų falangos pasikeičia į blauzdelių tipą, oda tampa blyški ir turi liguistą išvaizdą.
Pusei pacientų pasireiškia nespecifiniai simptomai, tokie kaip pasunkėjęs kvėpavimas ir krūtinės skausmas, būdingi pneumotoraksui (dujų kaupimasis pleuros ertmėje). Ši anomalija taip pat gali atsirasti dėl traumų, pirminių ir antrinių plaučių ligų, netinkamo gydymo, todėl jos negalima diagnozuoti.
Širdies fibroelastozei, kaip ir jungiamojo audinio augimo plaučių patologijai, būdinga: blyški oda, svorio kritimas, silpnumas, kuris dažnai būna paroksizminis, dusulys. Taip pat gali būti stebima nuolatinė subfebrilinė temperatūra be peršalimo ar infekcijos požymių.
Daugeliui pacientų pasikeičia kepenų dydis. Jos padidėja be disfunkcijos simptomų. Taip pat galimas kojų, veido, rankų ir kryžkaulio srities patinimas.
Būdingas ligos pasireiškimas laikomas didėjančiu kraujotakos nepakankamumu, susijusiu su širdies veiklos sutrikimu. Šiuo atveju diagnozuojama tachikardija (padidėjęs širdies susitraukimų dažnis, dažnai derinamas su aritmija), dusulys (įskaitant ir nesant fizinio aktyvumo), audinių cianozė (melsva spalva, kurią sukelia karboksihemoglobino, t. y. hemoglobino junginio su anglies dioksidu, kaupimasis kraujyje dėl sutrikusios kraujotakos ir atitinkamai dujų mainų).
Šiuo atveju simptomai gali pasireikšti iš karto po vaiko, sergančio šia patologija, gimimo arba per tam tikrą laiką. Kai serga vyresni vaikai ir suaugusieji, sunkaus širdies nepakankamumo požymiai paprastai pasireiškia kvėpavimo takų infekcijos, kuri veikia kaip sukėlėjas, fone. [ 4 ]
Fibroelastozė vaikams
Jei plaučių fibroelastozė yra suaugusiųjų liga, dažnai prasidedanti vaikystėje, bet ilgai nepasireiškianti, tai panaši širdies endokardo patologija dažnai pasireiškia dar prieš kūdikio gimimą ir paveikia jo gyvenimą nuo pirmųjų gimimo akimirkų. Ši reta, bet sunki patologija yra sunkiai koreguojamo širdies nepakankamumo išsivystymo kūdikiams priežastis, daugelis jų miršta per 2 metus. [ 5 ]
Naujagimių endokardo fibroelastozė daugeliu atvejų yra patologinių procesų, vykstančių kūdikio organizme prenataliniu laikotarpiu, rezultatas. Iš motinos gautos infekcijos, genetinės mutacijos, širdies ir kraujagyslių sistemos vystymosi sutrikimai, paveldimos medžiagų apykaitos ligos – visa tai, anot mokslininkų, gali sukelti jungiamojo audinio pokyčius širdies membranose. Ypač jei 4–7 mėnesių vaisius vienu metu patiria dviejų ar daugiau veiksnių poveikį.
Pavyzdžiui, širdies ir vainikinių kraujagyslių vystymosi sutrikimų (stenozės, atrezijos, aortos koarktacijos, miokardo ląstelių vystymosi sutrikimų, endokardo silpnumo ir kt.), kurie prisideda prie audinių išemijos, derinys, kartu su infekcijos sukeltu uždegiminiu procesu, nepalieka vaikui praktiškai jokių galimybių daugiau ar mažiau išgyventi. Nors organų vystymosi defektus vis dar galima greitai ištaisyti, progresuojančią fibroelastozę galima tik sulėtinti, bet ne išgydyti.
Paprastai vaisiaus širdies fibroelastozė nustatoma jau nėštumo metu atliekant ultragarsinę diagnostiką antrąjį arba trečiąjį trimestrą. 20–38 savaitę atlikus ultragarsinį ir echokardiografinį tyrimus, nustatytas hiperechogeniškumas, rodantis endokardo sustorėjimą ir sutankinimą (dažniausiai difuzinį, rečiau židininį), širdies dydžio ir formos pasikeitimą (organas padidėja ir įgauna rutulio ar kulkos formą, vidinės struktūros palaipsniui išsilygina). [ 6 ]
30–35 % atvejų fibroelastozė buvo nustatyta iki 26 nėštumo savaitės, 65–70 % – vėlesniu laikotarpiu. Daugiau nei 80 % naujagimių fibroelastozė yra derinama su obstrukciniais širdies defektais, t. y. ji yra antrinė, nepaisant ankstyvos jos nustatymo stadijos. Kairiojo skilvelio hiperplazija nustatyta pusei sergančių vaikų, o tai paaiškina didelį šios konkrečios širdies struktūros fibroelastozės paplitimą. Aortos ir jos vožtuvo patologijos, nustatytos trečdaliui vaikų, sergančių endokardo proliferacija, taip pat lemia kairiojo skilvelio kameros padidėjimą (išsiplėtimą) ir jos funkcionalumo sutrikimą.
Instrumentiškai patvirtinus širdies fibroelastozę, gydytojai rekomenduoja nutraukti nėštumą. Beveik visiems vaikams, gimusiems, kurių motinos atsisakė medicininio aborto, ligos požymiai pasitvirtino. Širdies nepakankamumo simptomai, būdingi fibroelastozei, pasireiškia per metus (retai 2–3 gyvenimo metais). Vaikams, sergantiems kombinuota ligos forma, širdies nepakankamumo požymiai nustatomi nuo pirmųjų gyvenimo dienų.
Įgimtos pirminės ir kombinuotos fibroelastozės formos vaikams dažniausiai pasireiškia sparčiai, išsivystant sunkiam širdies nepakankamumui. Mažas aktyvumas, vaiko letargija, atsisakymas maitinti krūtimi dėl greito nuovargio, prastas apetitas, padidėjęs prakaitavimas rodo prastą sveikatą. Visa tai lemia, kad vaikas blogai priauga svorio. Kūdikio oda skausmingai blyški, kai kuriems su melsvu atspalviu, dažniausiai nosies ir lūpų trikampyje.
Yra silpno imuniteto požymių, todėl tokie vaikai dažnai ir greitai suserga kvėpavimo takų infekcijomis, o tai apsunkina situaciją. Kartais pirmosiomis gyvenimo dienomis ir mėnesiais vaikas nerodo jokių kraujotakos sutrikimų, tačiau dažnos infekcijos ir plaučių ligos tampa stazinio širdies nepakankamumo išsivystymo priežastimi.
Papildomų naujagimių ir mažų vaikų, kuriems įtariama fibroelastozė arba ji anksčiau buvo diagnozuota, sveikatos tyrimų metu nustatytas žemas kraujospūdis (hipotenzija), padidėjusi širdis (kardiomegalija), duslūs tonai klausantis širdies, kartais sistolinis ūžesys, būdingas mitralinio vožtuvo nepakankamumui, tachikardija, dusulys. Klausantis plaučių, matomas švokštimas, rodantis plaučių stagnaciją.
Kairiojo skilvelio endokardo pažeidimas dažnai sukelia širdies raumeninio sluoksnio (miokardo) susilpnėjimą. Normalus širdies ritmas susideda iš dviejų ritmiškai besikeičiančių tonų. Sergant fibroelastoze, gali atsirasti trečias (o kartais ir ketvirtas) tonas. Toks patologinis ritmas yra aiškiai girdimas ir savo garsu primena trijų taktų arklio eiseną (galopą), todėl jis vadinamas galopo ritmu.
Kitas fibroelastozės simptomas mažiems vaikams yra širdies kupros atsiradimas. Faktas yra tas, kad ankstyvuoju postnataliniu laikotarpiu vaiko šonkauliai lieka nesukaulėję ir yra sudaryti iš kremzlinio audinio. Padidėjęs širdies dydis lemia tai, kad ji pradeda spausti „minkštus“ šonkaulius, dėl ko jie sulinksta ir įgauna nuolatinę į priekį išlenktą formą (širdies kupra). Sergant fibroelastozėmis suaugusiesiems, širdies kupra nesusidaro dėl šonkaulių kaulinio audinio stiprumo ir standumo, net ir padidėjus visoms širdies struktūroms.
Širdies kuprelės susidarymas pats savaime rodo tik įgimtą širdies ydą, nenurodant jo pobūdžio. Tačiau bet kokiu atveju jis yra susijęs su širdies ir jos skilvelių dydžio padidėjimu.
Vaikų fibroelastozės edemos sindromas diagnozuojamas retai, tačiau daugeliui vaikų padidėja kepenys, kurios pradeda išsikišti vidutiniškai 3 cm nuo šonkaulių arkos krašto.
Jei fibroelastozė įgyjama (pavyzdžiui, tai yra širdies membranų uždegiminių ligų pasekmė), klinikinis vaizdas dažniausiai lėtai progresuoja. Kurį laiką simptomų gali visai nebūti, tada atsiranda silpni širdies disfunkcijos požymiai: dusulys fizinio krūvio metu, padažnėjęs širdies ritmas, greitas nuovargis ir maža fizinė ištvermė. Šiek tiek vėliau pradeda didėti kepenys, atsiranda edema ir galvos svaigimas.
Visi įgytos fibroelastozės simptomai yra nespecifiniai, todėl sunku diagnozuoti ligą, primena kardiomiopatiją, kepenų ir inkstų ligas. Dažniausiai liga diagnozuojama sunkios širdies nepakankamumo stadijoje, o tai neigiamai veikia gydymo rezultatus.
Komplikacijos ir pasekmės
Reikėtų pasakyti, kad širdies ir plaučių fibroelastozė yra rimtos patologijos, kurių eiga priklauso nuo įvairių aplinkybių. Įgimti širdies defektai labai apsunkina situaciją, kuriuos galima chirurginiu būdu pašalinti ankstyvame amžiuje, tačiau tuo pačiu metu išlieka gana didelė mirties rizika (maždaug 10%).
Manoma, kad kuo anksčiau liga išsivysto, tuo sunkesnės bus jos pasekmės. Tai patvirtina faktas, kad įgimta fibroelastozė daugeliu atvejų būna žaibiška arba ūminė, sparčiai progresuojant širdies nepakankamumui. Ūminio širdies nepakankamumo išsivystymas vaikui iki 6 mėnesių laikomas blogu prognostiniu ženklu.
Tačiau gydymas negarantuoja visiško širdies funkcijos atstatymo, o tik sulėtina širdies nepakankamumo simptomų progresavimą. Kita vertus, nesant tokio palaikomojo gydymo, kūdikis miršta per pirmuosius dvejus gyvenimo metus.
Jei širdies nepakankamumas nustatomas pirmosiomis kūdikio gyvenimo dienomis ir mėnesiais, vaikas greičiausiai neišgyvens net savaitės. Vaikų atsakas į gydymą skiriasi. Nesant terapinio poveikio, vilties praktiškai nėra. Tačiau teikiant pagalbą sergančio vaiko gyvenimo trukmė yra trumpa (nuo kelių mėnesių iki kelerių metų).
Įgimtų širdies ydų, sukėlusių fibroelastozę, chirurginė intervencija ir korekcija paprastai pagerina paciento būklę. Sėkmingai chirurginiu būdu gydant kairiojo skilvelio hiperplaziją ir laikantis gydytojo reikalavimų, liga gali įgyti gerybinę eigą: širdies nepakankamumas turės lėtinę eigą be progresavimo požymių. Nors tokio rezultato viltis maža.
Kalbant apie įgytą širdies fibroelastozės formą, ji greitai tampa lėtinė ir palaipsniui progresuoja. Vaistai gali sulėtinti procesą, bet jo nesustabdyti.
Plaučių fibroelastozė, nepriklausomai nuo to, kada po šviesaus periodo atsiranda organo parenchimos ir membranų pokyčių, pradeda sparčiai progresuoti ir per porą metų iš tikrųjų pražudo žmogų, sukeldama sunkų kvėpavimo nepakankamumą. Liūdna tai, kad dar nėra sukurti veiksmingi šios ligos gydymo metodai. [ 7 ]
Diagnostika fibroelastozė
Endomiokardinė fibroelastozė, kurios simptomai dažniausiai aptinkami ankstyvame amžiuje, yra įgimta liga. Jei neįtrauksime tų retų atvejų, kai liga pradėjo vystytis vėlyvoje vaikystėje ir suaugus kaip traumų ir somatinių ligų komplikacija, patologiją galima nustatyti prenataliniu laikotarpiu, t. y. dar prieš vaiko gimimą.
Gydytojai mano, kad patologiniai endokardo audinių pokyčiai, vaisiaus širdies formos pokyčiai ir kai kurie jos funkcionavimo ypatumai, būdingi fibroelastozei, gali būti nustatyti jau 14-tą nėštumo savaitę. Tačiau tai vis dar gana trumpas laikotarpis, ir negalima atmesti galimybės, kad liga gali pasireikšti kiek vėliau, arčiau trečiojo nėštumo trimestro, o kartais ir porą mėnesių prieš gimdymą. Štai kodėl, stebint nėščias moteris, rekomenduojama atlikti klinikinius vaisiaus širdies ultragarsinius tyrimus kas kelias savaites.
Pagal kokius požymius gydytojai gali įtarti ligą kito ultragarso metu? Daug kas priklauso nuo ligos formos. Dažniausiai fibroelastozė diagnozuojama kairiojo skilvelio srityje, tačiau ši struktūra ne visada yra padidėjusi. Išsiplėtusi ligos forma su padidėjusiu kairiuoju širdies skilveliu lengvai nustatoma ultragarso tyrimo metu pagal sferinę širdies formą, kurios viršūnę žymi kairysis skilvelis, bendrą organo dydžio padidėjimą ir tarpskilvelinės pertvaros išsipūtimą dešiniojo skilvelio link. Tačiau pagrindinis fibroelastozės požymis yra endokardo, taip pat širdies pertvarų sustorėjimas, kuriam būdingas šių struktūrų echogeniškumo padidėjimas, kuris nustatomas atliekant specialų ultragarsinį tyrimą.
Tyrimas atliekamas naudojant specialią ultragarso įrangą su kardiologijos programomis. Vaisiaus echokardiografija nekenkia nei motinai, nei negimusiam vaikui, bet leidžia ne tik nustatyti anatominius širdies pokyčius, bet ir nustatyti vainikinių kraujagyslių būklę, jose esančių kraujo krešulių buvimą, širdies membranų storio pokyčius.
Vaisiaus echokardiografija skiriama ne tik esant nukrypimams ultragarso rezultatų dekodavimo metu, bet ir esant motinos infekcijai (ypač virusinei), vartojant stiprius vaistus, esant paveldimai polinkiui, esant medžiagų apykaitos sutrikimams, taip pat įgimtoms širdies patologijoms vyresniems vaikams.
Vaisiaus echokardiografija taip pat gali aptikti kitas įgimtas fibroelastozės formas. Pavyzdžiui, dešiniojo skilvelio fibroelastozė – plačiai paplitęs procesas, kai vienu metu pažeidžiamas kairysis skilvelis ir gretimos struktūros: dešinysis skilvelis, širdies vožtuvai, prieširdžiai, kombinuotos fibroelastozės formos, endomiokardinė fibroelastozė su skilvelių vidinės gleivinės sustorėjimu ir dalies miokardo dalyvavimu patologiniame procese (dažniausiai kartu su sienelės tromboze).
Prenataliniame amžiuje nustatyta endokardo fibroelastozė turi labai prastą prognozę, todėl gydytojai šiuo atveju rekomenduoja nutraukti nėštumą. Klaidingos diagnozės galimybę atmeta pakartotinis vaisiaus širdies ultragarsinis tyrimas, kuris atliekamas praėjus 4 savaitėms po pirmojo patologiją nustačiusio tyrimo. Akivaizdu, kad galutinį sprendimą dėl nėštumo nutraukimo ar išsaugojimo priima tėvai, tačiau jie turi žinoti, kokiam gyvenimui pasmerkia vaiką.
Endokardinė fibroelastozė ne visada aptinkama nėštumo metu, ypač atsižvelgiant į tai, kad ne visos būsimos mamos registruojasi moterų sveikatos klinikoje ir atlieka profilaktinę ultragarsinę diagnostiką. Vaiko liga jos įsčiose praktiškai neturi jokios įtakos nėščiosios būklei, todėl sergančio kūdikio gimimas dažnai tampa nemalonia staigmena.
Kai kuriais atvejais ir tėvai, ir gydytojai apie kūdikio ligą sužino praėjus keliems mėnesiams po vaiko gimimo. Tokiu atveju laboratoriniai kraujo tyrimai gali nerodyti nieko, išskyrus padidėjusią natrio koncentraciją (hipernatremiją). Tačiau jų rezultatai bus naudingi atliekant diferencinę diagnostiką, siekiant atmesti uždegimines ligas.
Vis dar yra vilties dėl instrumentinės diagnostikos. Standartinis širdies tyrimas (EKG) nėra ypač informatyvus fibroelastozės atveju. Jis padeda nustatyti širdies ir širdies raumens elektrinio laidumo sutrikimus, tačiau nenurodo tokių sutrikimų priežasčių. Taigi, EKG įtampos pokytis (jaunesniame amžiuje jis paprastai būna nepakankamai įvertintas, vyresniame – priešingai, pernelyg didelis) rodo kardiomiopatiją, kuri gali būti susijusi ne tik su širdies patologijomis, bet ir su medžiagų apykaitos sutrikimais. Tachikardija yra širdies ligų simptomas. O jei pažeisti abu širdies skilveliai, kardiograma paprastai gali atrodyti normali. [ 8 ]
Kompiuterinė tomografija (KT) yra puikus neinvazinis metodas širdies ir kraujagyslių kalcifikacijai aptikti ir perikarditui atmesti.[ 9 ]
Magnetinio rezonanso tomografija (MRT) gali būti naudinga nustatant fibroelastozę, nes biopsija yra invazinė. Hipointensyvus apvadas miokardo perfuzijos sekoje ir hiperintensyvus apvadas uždelstoje kontrasto sekoje rodo fibroelastozę.[ 10 ]
Tačiau tai nereiškia, kad tyrimo reikėtų atsisakyti, nes jis padeda nustatyti širdies darbo pobūdį ir širdies nepakankamumo išsivystymo laipsnį.
Kai atsiranda širdies nepakankamumo simptomų ir pacientas dėl to kreipiasi į gydytoją, pacientui taip pat skiriama: krūtinės ląstos rentgenograma, širdies kompiuterinė tomografija arba magnetinio rezonanso tomografija, echokardiografija (EchoCG). Abejotinais atvejais būtina atlikti širdies audinio biopsiją ir vėlesnį histologinį tyrimą. Diagnozė yra labai rimta, todėl jai reikia to paties diagnostikos metodo, nors gydymas mažai kuo skiriasi nuo simptominio gydymo sergant koronarine širdies liga ir širdies nepakankamumu.
Tačiau net ir toks kruopštus tyrimas nebus naudingas, jei jo rezultatai nebus naudojami diferencinėje diagnostikoje. EKG rezultatai gali būti naudojami ūminei fibroelastozei diferencijuoti nuo idiopatinio miokardito, eksudacinio perikardito, aortos stenozės. Tuo pačiu metu laboratoriniai tyrimai nerodys uždegimo požymių (leukocitozės, padidėjusio ESR ir kt.), o temperatūros matavimai nerodys hipertermijos.
Širdies garsų ir ūžesių analizė, prieširdžių dydžio pokyčiai ir anamnezės tyrimas padeda atskirti endokardo fibroelastozę nuo izoliuoto mitralinio vožtuvo nepakankamumo ir mitralinio vožtuvo defekto.
Anamnezinių duomenų analizė naudinga atskiriant fibroelastozę ir širdį nuo aortos stenozės. Aortos stenozės atveju taip pat verta atkreipti dėmesį į sinusinio ritmo išsaugojimą ir tromboembolijos nebuvimą. Širdies ritmo sutrikimų ir trombų nusėdimo eksudacinio perikardito atveju taip pat nestebima, tačiau liga pasireiškia temperatūros padidėjimu ir karščiavimu.
Didžiausias sunkumas yra diferencijuoti endokardo fibroelastozę ir stazinę kardiomiopatiją. Šiuo atveju fibroelastozei, nors daugeliu atvejų ji nėra lydima ryškių širdies laidumo sutrikimų, gydymo prognozė yra mažiau palanki.
Esant kombinuotoms patologijoms, būtina atkreipti dėmesį į bet kokius nukrypimus, nustatytus širdies tomogramos ar ultragarso metu, nes įgimti defektai labai apsunkina fibroelastozės eigą. Jei kombinuota endokardo fibroelastozė nustatoma intrauterininiu laikotarpiu, nėštumo tęsti netikslinga. Daug humaniškiau jį nutraukti.
Plaučių fibroelastozės diagnozė
Plaučių fibroelastozės diagnozė taip pat reikalauja tam tikrų gydytojo žinių ir įgūdžių. Faktas yra tas, kad ligos simptomai yra gana įvairūs. Viena vertus, jie rodo stazines plaučių ligas (neproduktyvus kosulys, dusulys), kita vertus, jie gali būti ir širdies patologijos požymis. Todėl ligos diagnozės negalima sumažinti vien tik simptomų konstatavimu ir auskultacija.
Paciento kraujo tyrimai padeda atmesti uždegimines plaučių ligas, tačiau nesuteikia informacijos apie kiekybinius ir kokybinius audinių pokyčius. Eozinofilijos požymių buvimas padeda atskirti ligą nuo plaučių fibrozės, kuri yra panaši savo apraiškomis, tačiau nepaneigia ir nepatvirtina fibroelastozės fakto.
Indikatyvesniais laikomi instrumentiniai tyrimai: krūtinės ląstos rentgenograma ir kvėpavimo organų tomografinis tyrimas, taip pat funkcinės analizės, kurių metu nustatomi kvėpavimo tūriai, plaučių gyvybinė talpa ir slėgis organe.
Esant plaučių fibroelastozei, verta atkreipti dėmesį į išorinio kvėpavimo funkcijos sumažėjimą, matuojamą spirometrijos metu. Aktyvių alveolių ertmių sumažėjimas reikšmingai veikia plaučių gyvybinę talpą (VCL), o vidinių struktūrų sienelių sustorėjimas – organo difuzinę talpą (DCL), kuri užtikrina ventiliacijos ir dujų mainų funkcijas (paprastai tariant, anglies dioksido absorbciją iš kraujo ir deguonies atidavimą).
Būdingi pleuroparenchiminės fibroelastozės požymiai yra riboto oro srauto į plaučius (obstrukcija) ir sutrikusio plaučių išsiplėtimo įkvėpus (apribojimas) derinys, išorinės kvėpavimo funkcijos pablogėjimas, vidutinio sunkumo plaučių hipertenzija (padidėjęs slėgis plaučiuose), diagnozuojama pusei pacientų.
Plaučių audinio biopsija atskleidžia būdingus organo vidinės struktūros pokyčius. Tai apima: pleuros ir parenchimos fibrozę kartu su alveolių sienelių elastoze, limfocitų kaupimąsi suspaustų alveolių pertvarų srityje, fibroblastų transformaciją į jiems nebūdingą raumeninį audinį ir edemos skysčio buvimą.
Tomogramoje matyti viršutinių plaučių dalių pažeidimas pleuros sutankėjimo židinių ir parenchimos struktūrinių pokyčių pavidalu. Padidėjęs plaučių jungiamasis audinys spalva ir savybėmis primena raumeninį audinį, tačiau plaučių tūris sumažėja. Parenchimoje randamos gana didelės orą turinčios ertmės (cistos). Būdingas negrįžtamas židininis (arba difuzinis) bronchų ir bronchiolių išsiplėtimas (traukos bronchektazė) ir žema diafragmos kupolo padėtis.
Radiologiniai tyrimai daugeliui pacientų atskleidžia „šlifuoto stiklo“ ir „korio plaučių“ zonas, rodančias netolygų plaučių vėdinimą dėl audinių sutankėjimo židinių. Maždaug pusei pacientų yra padidėję limfmazgiai ir kepenys.
Plaučių fibroelastozę reikia diferencijuoti nuo parazitinės infekcijos sukeltos fibrozės ir susijusios eozinofilijos, endokardo fibroelastozės, plaučių ligų su sutrikusia ventiliacija ir „korio plaučių“ vaizdo, autoimuninės ligos histikotito X (viena iš šios patologijos formų su plaučių pažeidimu vadinama Hand-Schüller-Christian liga), sarkoidozės ir plaučių tuberkuliozės apraiškų.
Gydymas fibroelastozė
Fibroelastozė, kad ir kur ji būtų lokalizuota, laikoma pavojinga ir praktiškai nepagydoma liga. Patologinių pleuros ir plaučių parenchimos pokyčių negalima atkurti vaistais. Ir net hormoninių priešuždegiminių vaistų (kortikosteroidų) vartojimas kartu su bronchus plečiančiais vaistais neduoda norimo rezultato. Bronchodus plečiantys vaistai padeda šiek tiek palengvinti paciento būklę, palengvindami obstrukcinį sindromą, tačiau jie neturi įtakos plaučiuose vykstantiems procesams, todėl gali būti naudojami tik kaip palaikomoji terapija.
Chirurginis plaučių fibroelastozės gydymas taip pat neefektyvus. Vienintelė operacija, galinti pakeisti situaciją, yra donoro organo transplantacija. Tačiau plaučių transplantacijos prognozė, deja, yra tokia pati nepalanki. [ 11 ]
Užsienio mokslininkų teigimu, fibroelastozę taip pat galima laikyti viena iš dažnų plaučių ar kaulų čiulpų kamieninių ląstelių transplantacijos komplikacijų. Abiem atvejais atsiranda pokyčių plaučių jungiamojo audinio skaidulose, turinčiose įtakos išorinio kvėpavimo funkcijai.
Liga progresuoja negydoma (o veiksmingo gydymo šiuo metu nėra), ir apie 40 % pacientų miršta nuo kvėpavimo nepakankamumo per 1,5–2 metus. Likusiųjų gyvenimo trukmė taip pat labai sutrumpėja (iki 10–20 metų), kaip ir jų darbingumas. Žmogus tampa neįgalus.
Širdies fibroelastozė taip pat laikoma mediciniškai nepagydoma liga, ypač jei tai įgimta patologija. Paprastai vaikai negyvena iki 2 metų. Juos gali išgelbėti tik širdies transplantacija, kuri savaime yra sunki operacija, pasižyminti didele rizika ir nenuspėjamomis pasekmėmis, ypač tokiame jauname amžiuje.
Kai kuriems kūdikiams įgimtus širdies defektus galima chirurginiu būdu koreguoti, kad jie nepablogintų sergančio vaiko būklės. Arterijos stenozės atveju įrengiamas kraujagyslių plėtiklis – šuntas (aortokoronarinis šuntavimas). Išsipletus kairiajam širdies skilveliui, jo forma greitai atkuriama. Tačiau net ir tokia operacija negarantuoja, kad vaikas galės apsieiti be transplantacijos. Išgyvena apie 20–25 % kūdikių, kurie visą gyvenimą kenčia nuo širdies nepakankamumo, t. y. jie nelaikomi sveikais.
Jei liga įgyta, verta kovoti už vaiko gyvybę vaistų pagalba. Tačiau svarbu suprasti, kad kuo anksčiau liga pasireikš, tuo sunkiau bus su ja kovoti.
Vaistų terapija skirta kovoti su širdies nepakankamumo paūmėjimais ir juos užkirsti kelią. Pacientams skiriami šie širdies vaistai:
- angiotenziną konvertuojančio fermento (AKF) inhibitoriai, kurie veikia kraujospūdį ir palaiko jį normaliose ribose (kaptoprilis, enalaprilis, benazeprilis ir kt.),
- beta adrenoblokatoriai, vartojami širdies ritmo sutrikimams, arterinei hipertenzijai gydyti ir miokardo infarkto profilaktikai (anaprilinas, bisoprololis, metoprololis),
- širdies glikozidai, kurie, vartojami ilgą laiką, ne tik palaiko širdies veiklą (padidina kalio kiekį kardiomiocituose ir pagerina miokardo laidumą), bet ir gali šiek tiek sumažinti endokardo sustorėjimo laipsnį (digoksinas, gitoksinas, strofantinas),
- kalį tausojantys diuretikai (spironolaktonas, veroshpironas, decrizas), užkertantys kelią audinių edemai,
- antitrombozinis gydymas antikoaguliantais (kardiomagnilas, magnikoras), užkertantis kelią kraujo krešulių susidarymui ir kraujotakos sutrikimams vainikinėse kraujagyslėse.
Įgimtos endokardo fibroelastozės formos atveju palaikomasis gydymas neskatina pasveikimo, bet 70–75 % sumažina mirties nuo širdies nepakankamumo ar tromboembolijos riziką [ 12 ].
Vaistai
Kaip matome, endokardo fibroelastozės gydymas praktiškai nesiskiria nuo širdies nepakankamumo gydymo. Abiem atvejais kardiologai atsižvelgia į kardiopatijos sunkumą. Vaistų skyrimas yra griežtai individualus, atsižvelgiant į paciento amžių, gretutines ligas, širdies nepakankamumo formą ir laipsnį.
Įgytos endokardo fibroelastozės gydymui naudojami 5 grupių vaistai. Panagrinėkime po vieną vaistą iš kiekvienos grupės.
„Enalaprilis“ yra AKF inhibitorių grupės vaistas, tiekiamas įvairių dozių tablečių pavidalu. Šis vaistas padidina vainikinių arterijų kraujotaką, plečia arterijas, mažina kraujospūdį nepaveikdamas smegenų kraujotakos, sulėtina ir sumažina kairiojo širdies skilvelio išsiplėtimą. Vaistas pagerina miokardo aprūpinimą krauju, sumažindamas išemijos poveikį, šiek tiek sumažina kraujo krešėjimą, neleisdamas susidaryti kraujo krešuliams, turi nedidelį diuretikų poveikį.
Širdies nepakankamumo atveju vaistas skiriamas ilgesniam nei šešių mėnesių laikotarpiui arba visam laikui. Vaisto vartojimas pradedamas nuo minimalios dozės (2,5 mg), palaipsniui didinant ją po 2,5–5 mg kas 3–4 dienas. Nuolatinė dozė bus ta, kurią pacientas gerai toleruoja ir kuri palaiko kraujospūdį normos ribose.
Didžiausia paros dozė yra 40 mg. Ją galima gerti vieną kartą arba padalyti į 2 dozes.
Jei kraujospūdis yra mažesnis už normalų, dozė mažinama palaipsniui. Gydymo enalapriliu negalima nutraukti staiga. Rekomenduojama vartoti palaikomąją 5 mg dozę per parą.
Vaistas skirtas suaugusiems pacientams gydyti, tačiau gali būti skiriamas ir vaikui (saugumas oficialiai nenustatytas, tačiau fibroelastozės atveju kyla pavojus mažo paciento gyvybei, todėl atsižvelgiama į rizikos santykį). AKF inhibitorius neskiriamas pacientams, netoleruojantiems vaisto sudedamųjų dalių, sergantiems porfirija, nėštumo ir žindymo laikotarpiu. Jei pacientui anksčiau vartojant bet kuriuos šios grupės vaistus pasireiškė Quincke edema, enalaprilio vartoti draudžiama.
Atsargiai reikia skirti vaistą pacientams, sergantiems gretutinėmis patologijomis: sunkiomis inkstų ir kepenų ligomis, hiperkalemija, hiperaldosteronizmu, aortos ar mitralinio vožtuvo stenoze, sisteminėmis jungiamojo audinio patologijomis, širdies išemija, smegenų ligomis, cukriniu diabetu.
Gydymo metu negalima vartoti įprastų diuretikų, kad būtų išvengta dehidratacijos ir stipraus hipotenzinio poveikio. Kartu vartojant kalį sulaikančius diuretikus, reikia koreguoti dozę, nes yra didelė hiperkalemijos rizika, kuri savo ruožtu sukelia širdies aritmiją, traukulius, sumažėjusį raumenų tonusą, padidėjusį silpnumą ir kt.
Vaistas „Enalaprilis“ paprastai yra gerai toleruojamas, tačiau kai kuriems pacientams gali pasireikšti šalutinis poveikis. Dažniausiai pasitaiko: stiprus kraujospūdžio sumažėjimas iki kolapso, galvos skausmas ir galvos svaigimas, miego sutrikimai, padidėjęs nuovargis, grįžtamas pusiausvyros, klausos ir regėjimo praradimas, spengimas ausyse, dusulys, kosulys be skreplių išsiskyrimo, kraujo ir šlapimo sudėties pokyčiai, dažniausiai rodantys sutrikusią kepenų ir inkstų veiklą. Galimas: plaukų slinkimas, sumažėjęs lytinis potraukis, „karščio pylimo“ simptomai (karščio ir širdies plakimo pojūtis, veido odos hiperemija ir kt.).
„Bisoprololis“ yra selektyvaus veikimo beta adrenoblokatorius, turintis hipotenzinį ir antiišeminį poveikį, padedantis kovoti su tachikardijos ir aritmijos apraiškomis. Biudžetinis vaistas tablečių pavidalu, užkertantis kelią širdies nepakankamumo progresavimui sergant endokardo fibroelastoze. [ 13 ]
Kaip ir daugelis kitų vaistų, skiriamų nuo koronarinės širdies ligos ir CHF, bisoprololis skiriamas ilgam laikui. Patartina jį vartoti ryte prieš valgį arba valgio metu.
Kalbant apie rekomenduojamas dozes, jos parenkamos individualiai, atsižvelgiant į kraujospūdžio rodmenis ir vaistus, kurie skiriami kartu su šiuo vaistu. Vidutiniškai vienkartinė (taip pat ir kasdienė) dozė yra 5–10 mg, tačiau šiek tiek padidėjus slėgiui, ją galima sumažinti iki 2,5 mg. Didžiausia dozė, kurią galima skirti pacientui, kurio inkstai normaliai funkcionuoja, yra 20 mg, tačiau tik esant nuolatiniam aukštam kraujospūdžiui.
Nurodytų dozių didinimas galimas tik gavus gydytojo leidimą. Tačiau esant sunkioms kepenų ir inkstų ligoms, didžiausia leistina dozė laikoma 10 mg.
Kompleksiniame širdies nepakankamumo gydyme, kai yra kairiojo skilvelio disfunkcija, kuri dažniausiai pasireiškia esant fibroelastozei, veiksminga dozė parenkama palaipsniui didinant dozę 1,25 mg. Tokiu atveju jie pradeda nuo mažiausios įmanomos dozės (1,25 mg). Dozė didinama kas 1 savaitę.
Kai dozė pasiekia 5 mg, intervalas padidinamas iki 28 dienų. Po 4 savaičių dozė padidinama 2,5 mg. Laikantis šio intervalo ir normos, jie pasiekia 10 mg, kuriuos pacientas turės vartoti ilgą laiką arba nuolat.
Jei tokia dozė blogai toleruojama, ji palaipsniui mažinama iki patogaus lygio. Gydymo beta adrenoblokatoriais nutraukti taip pat negalima staiga.
Vaisto negalima skirti esant padidėjusiam jautrumui veikliosioms ir pagalbinėms vaisto medžiagoms, ūminiam ir dekompensuotam širdies nepakankamumui, kardiogeniniam šokui, 2–3 laipsnio atrioventrikulinei blokadai, bradikardijai, nuolatiniam žemam kraujospūdžiui ir kai kurioms kitoms širdies patologijoms, sunkiai bronchinei astmai, bronchų obstrukcijai, sunkiems periferinės kraujotakos sutrikimams, metabolinei acidozei.
Skiriant kompleksinį gydymą, reikia laikytis atsargumo priemonių. Todėl nerekomenduojama bisoprololio vartoti kartu su kai kuriais antiaritminiais vaistais (chinidinu, lidokainu, fenitoinu ir kt.), kalcio antagonistais ir centrinius hipotenzinius vaistus.
Gydymo bisoprololiu metu galimi nemalonūs simptomai ir sutrikimai: padidėjęs nuovargis, galvos skausmai, karščio pylimai, miego sutrikimai, kraujospūdžio kritimas ir galvos svaigimas keliantis iš lovos, klausos praradimas, virškinimo trakto simptomai, kepenų ir inkstų sutrikimai, sumažėjusi potencija, raumenų silpnumas ir mėšlungis. Kartais pacientai skundžiasi periferinės kraujotakos sutrikimais, kurie pasireiškia temperatūros sumažėjimu arba galūnių, ypač rankų ir kojų pirštų, tirpimu.
Esant gretutinėms bronchopulmoninės sistemos, inkstų, kepenų ir cukrinio diabeto ligoms, nepageidaujamo poveikio rizika yra didesnė, o tai rodo ligos paūmėjimą.
„Digoksinas“ yra populiarus biudžetinis širdies glikozidas, pagrįstas rusmenės augalu, kuris išrašomas griežtai pagal receptą (tabletėmis) ir turėtų būti vartojamas jam prižiūrint. Injekcinis gydymas atliekamas ligoninėje paūmėjus koronarinei širdies ligai ir CHF, tabletės skiriamos nuolat minimaliai veiksmingomis dozėmis, nes vaistas turi toksinį ir narkotinį poveikį.
Terapinis poveikis susideda iš miokardo susitraukimų stiprumo ir amplitudės keitimo (suteikia širdžiai energijos, palaiko ją išeminėmis sąlygomis). Vaistas taip pat turi kraujagysles plečiantį (mažina spūstį) ir tam tikrą diuretikų poveikį, kuris padeda sumažinti patinimą ir sumažinti kvėpavimo nepakankamumo, pasireiškiančio dusuliu, sunkumą.
Digoksino ir kitų širdies glikozidų pavojus yra tas, kad perdozavus jie gali sukelti širdies aritmiją, kurią sukelia padidėjęs miokardo jaudrumas.
Paūmėjus CHF, vaistas skiriamas injekcijų forma, parenkant individualią dozę atsižvelgiant į būklės sunkumą ir paciento amžių. Kai būklė stabilizuojasi, jie pereina prie tablečių.
Paprastai standartinė vienkartinė vaisto dozė yra 0,25 mg. Vartojimo dažnis gali svyruoti nuo 1 iki 5 kartų per dieną vienodais intervalais. Ūminėje CHF stadijoje paros dozė gali siekti 1,25 mg, o kai būklė stabilizuojasi visam laikui, būtina vartoti palaikomąją 0,25 (rečiau 0,5) mg dozę per parą.
Skiriant vaistą vaikams, atsižvelgiama į paciento svorį. Efektyvi ir saugi dozė apskaičiuojama kaip 0,05–0,08 mg 1 kg kūno svorio. Tačiau vaistas neskiriamas nuolat, o 1–7 dienas.
Širdies glikozido dozę turėtų skirti gydytojas, atsižvelgdamas į paciento būklę ir amžių. Tuo pačiu metu labai pavojinga savarankiškai koreguoti dozes arba vartoti 2 vaistus su tokiu poveikiu tuo pačiu metu.
„Digoksinas“ neskiriamas esant nestabiliai krūtinės anginai, sunkioms širdies aritmijoms, 2–3 laipsnio AV blokadai, širdies tamponadai, Adamso-Stokso-Morgagni sindromui, izoliuotai dviburio vožtuvo stenozei ir aortos stenozei, įgimtai širdies anomalijai, vadinamai Wolff-Parkinsono-White sindromu, hipertrofinei obstrukcinei kardiomiopatijai, endo-, peri- ir miokarditui, krūtinės ląstos aortos aneurizmai, hiperkalcemijai, hipokalemijai ir kai kurioms kitoms patologijoms. Kontraindikacijų sąrašas yra gana didelis ir apima sindromus su daugybe apraiškų, todėl sprendimą dėl šio vaisto vartojimo galimybės gali priimti tik specialistas.
Digoksinas taip pat turi šalutinį poveikį. Tai širdies ritmo sutrikimai (dėl neteisingai parinktos dozės ir perdozavimo), apetito praradimas, pykinimas (dažnai su vėmimu), žarnyno sutrikimai, stiprus silpnumas ir didelis nuovargis, galvos skausmai, „musės“ prieš akis, trombocitų kiekio sumažėjimas ir kraujo krešėjimo sutrikimai, alerginės reakcijos. Dažniausiai šių ir kitų simptomų atsiradimas susijęs su didelių vaisto dozių vartojimu, rečiau su ilgalaikiu gydymu.
„Spironolaktonas“ yra mineralokortikoidų antagonistas. Jis turi diuretikų poveikį, skatina natrio, chloro ir vandens išsiskyrimą, tačiau išlaiko kalį, kuris yra būtinas normaliam širdies funkcionavimui, nes jo laidžioji funkcija daugiausia pagrįsta šiuo elementu. Jis padeda sumažinti edemą. Jis vartojamas kaip pagalbinė priemonė esant staziniam širdies nepakankamumui.
Sergant CHF, vaistas skiriamas atsižvelgiant į ligos fazę. Paūmėjimo atveju vaistas gali būti skiriamas tiek injekcijomis, tiek tabletėmis, kurių dozė yra 50–100 mg per parą. Kai būklė stabilizuojasi, ilgą laiką skiriama palaikomoji 25–50 mg dozė. Jei kalio ir natrio pusiausvyra sutrinka link pirmojo sumažėjimo, dozę galima didinti, kol bus nustatyta normali mikroelementų koncentracija.
Pediatrijoje veiksminga dozė apskaičiuojama pagal 1-3 mg spironolaktono santykį vienam paciento kūno svorio kilogramui.
Kaip matome, ir čia rekomenduojamos dozės parinkimas yra individualus, kaip ir daugelio kitų kardiologijoje vartojamų vaistų skyrimo atveju.
Kontraindikacijos diuretiko vartojimui gali būti: kalio perteklius arba mažas natrio kiekis organizme, patologija, susijusi su šlapinimosi nebuvimu (anurija), sunki inkstų liga, sutrikusi darbingumas. Vaistas neskiriamas nėščioms ir maitinančioms motinoms, taip pat tiems, kurie netoleruoja vaisto sudedamųjų dalių.
Atsargiai vaistą reikia vartoti pacientams, sergantiems AV širdies blokada (gali pablogėti), kalcio pertekliumi (hiperkalcemija), metaboline acidoze, cukriniu diabetu, menstruacijų sutrikimais ir kepenų ligomis.
Vartojant vaistą, gali atsirasti galvos skausmas, mieguistumas, pusiausvyros ir judesių koordinacijos praradimas (ataksija), pieno liaukų padidėjimas vyrams (ginekomastija) ir impotencija, menstruacijų pobūdžio pokyčiai, balso šiurkštumas ir per didelis plaukų augimas moterims (hirsutizmas), skausmas epigastriume ir virškinimo trakto sutrikimai, žarnyno diegliai, inkstų funkcijos sutrikimas ir mineralų disbalansas. Galimos odos ir alerginės reakcijos.
Šalutinis poveikis paprastai pasireiškia viršijus reikiamą dozę. Esant nepakankamai dozei, gali atsirasti edema.
„Magnicor“ yra vaistas, apsaugantis nuo kraujo krešulių susidarymo, kurio pagrindą sudaro acetilsalicilo rūgštis ir magnio hidroksidas. Tai viena iš veiksmingų antitrombozinės terapijos priemonių, skiriama širdies nepakankamumui gydyti. Jis turi analgezinį, priešuždegiminį, antitrombocitinį poveikį, veikia kvėpavimo funkciją. Magnio hidroksidas mažina neigiamą acetilsalicilo rūgšties poveikį virškinimo trakto gleivinei.
Endomiokardinės fibroelastozės atveju vaistas skiriamas profilaktiniais tikslais, todėl laikomasi minimalios veiksmingos dozės – 75 mg, kuri atitinka 1 tabletę. Širdies išemijos, atsiradusios dėl trombų susidarymo ir vėlesnio vainikinių kraujagyslių spindžio susiaurėjimo, atveju pradinė dozė yra 2 tabletės, o palaikomoji dozė atitinka profilaktinę dozę.
Viršijus rekomenduojamą dozę, žymiai padidėja sunkiai sustabdomo kraujavimo rizika.
Dozės skirtos suaugusiems pacientams dėl to, kad vaisto sudėtyje yra acetilsalicilo rūgšties, kurios vartojimas jaunesniems nei 15 metų vaikams gali turėti rimtų pasekmių.
Vaistas neskiriamas vaikams ir ankstyvos paauglystės pacientams, netoleruojant acetilsalicilo rūgšties ir kitų vaisto komponentų, sergant „aspirino“ astma (anamnezėje), ūminiu eroziniu gastritu, pepsine opa, hemoragine diateze, sunkiomis kepenų ir inkstų ligomis, esant sunkiam dekompensuotam širdies nepakankamumui.
Nėštumo metu Magnicor skiriamas tik būtiniausiais atvejais ir tik pirmąjį–antrąjį trimestrą, atsižvelgiant į galimą neigiamą poveikį vaisiui ir nėštumo eigai. Trečiajame nėštumo trimestre toks gydymas yra nepageidaujamas, nes jis prisideda prie gimdos susitraukimų sumažėjimo (užsitęsęs gimdymas) ir gali sukelti stiprų kraujavimą. Vaisiui gali pasireikšti plaučių hipertenzija ir inkstų funkcijos sutrikimas.
Šalutinis vaisto poveikis yra virškinimo trakto simptomai (dispepsija, epigastrinis ir pilvo skausmas, tam tikra skrandžio kraujavimo rizika, išsivystant geležies stokos anemijai). Vartojant vaistą, galimas kraujavimas iš nosies, dantenų kraujavimas ir šlapimo sistemos organai.
Perdozavus, gali pasireikšti galvos svaigimas, alpimas ir spengimas ausyse. Alerginės reakcijos nėra retos, ypač esant padidėjusiam jautrumui salicilatams. Tačiau anafilaksija ir kvėpavimo nepakankamumas yra reti šalutiniai poveikiai.
Vaistų parinkimas kompleksinėje terapijoje ir rekomenduojamos dozės turėtų būti griežtai individualūs. Ypatingo atsargumo reikia laikytis gydant nėščias moteris, maitinančias motinas, vaikus ir pagyvenusius pacientus.
Tradicinė medicina ir homeopatija
Širdies fibroelastozė yra rimta ir sunki liga, pasižyminti progresuojančia eiga ir praktiškai be galimybės pasveikti. Akivaizdu, kad veiksmingai gydyti tokią ligą liaudies gynimo priemonėmis neįmanoma. Tradicinės medicinos receptai, kurie daugiausia apsiriboja vaistažolių gydymu, gali būti naudojami tik kaip pagalbinė priemonė ir tik gavus gydytojo leidimą, kad nebūtų apsunkinta ir taip prastos prognozės.
Kalbant apie homeopatinius vaistus, jų vartojimas nėra draudžiamas ir gali būti visapusiško širdies nepakankamumo gydymo dalis. Tačiau šiuo atveju kalbame ne tiek apie gydymą, kiek apie CHF progresavimo prevenciją.
Vaistus turėtų skirti patyręs homeopatas, o klausimas dėl galimybės juos įtraukti į kompleksinę terapiją priklauso gydančio gydytojo kompetencijai.
Kokie homeopatiniai vaistai padeda sulėtinti širdies nepakankamumo progresavimą sergant fibroelastoze? Ūminio širdies nepakankamumo atveju homeopatai kreipiasi į šiuos vaistus: Arsenicum album, Antimonium tartaricum, Carbo vegetabilis, Acidum oxalicum. Nepaisant indikacijų panašumo, rinkdamiesi veiksmingą vaistą, gydytojai remiasi išorinėmis išemijos apraiškomis cianozės forma (jos laipsniu ir paplitimu) bei skausmo sindromo pobūdžiu.
Esant CHF, palaikomojoje terapijoje gali būti įtraukti šie vaistai: Lachesis ir Nayu, Lycopus (pradinėse širdies padidėjimo stadijose), Laurocerasus (dusuliui ramybės būsenoje), Latrodectus mactans (vožtuvų patologijoms), gudobelės preparatai (ypač naudingi esant endomiokardo pažeidimams).
Esant stipriam širdies plakimui, simptominiam gydymui gali būti skiriami: Spigelia, Glonoinum (nuo tachikardijos), Aurum metallicum (nuo hipertenzijos).
Dusulio sunkumui sumažinti padeda: Grindelia, Spongia ir Lahegis. Širdies skausmui malšinti galima skirti: Cactus, Cereus, Naya, Cuprum, nerimui dėl šio fono sumažinti – Aconitum. Sergant širdies astma, nurodomi: Digitalis, Laurocerasus, Lycopus.
Prevencija
Įgytos širdies ir plaučių fibroelastozės prevencija susideda iš infekcinių ir uždegiminių ligų, ypač gyvybiškai svarbių organų pažeidimų, prevencijos ir savalaikio gydymo. Veiksmingas pagrindinės ligos gydymas padeda išvengti pavojingų pasekmių, įskaitant fibroelastozę. Tai puiki priežastis gerai rūpintis savo ir ateities kartų sveikata, vadinamuoju darbu už sveiką ateitį ir ilgaamžiškumą.
Prognozė
Jungiamojo audinio pokyčiai, susiję su širdies ir plaučių fibroelastoze, laikomi negrįžtamais. Nors kai kurie vaistai, vartojant ilgą laiką, gali šiek tiek sumažinti endokardo storį, jie negarantuoja išgijimo. Nors būklė ne visada mirtina, prognozė vis tiek yra gana prasta. 4 metų išgyvenamumas yra 77 % [ 14 ].
Blogiausia prognozė, kaip jau minėjome, yra įgimta širdies fibroelastozės forma, kurios širdies nepakankamumo apraiškos matomos jau pirmosiomis vaiko gyvenimo savaitėmis ir mėnesiais. Tik širdies transplantacija gali išgelbėti kūdikį, kuri savaime yra rizikinga operacija tokiu ankstyvu laikotarpiu ir ją reikia atlikti iki 2 metų. Tokie vaikai paprastai negyvena ilgiau.
Kitos operacijos leidžia tik išvengti ankstyvos vaiko mirties (ir ne visada), bet negali visiškai išgydyti jo nuo širdies nepakankamumo. Mirtis ištinka dekompensacijos metu ir išsivystant kvėpavimo nepakankamumui.
Plaučių fibroelastozės prognozė priklauso nuo ligos ypatybių. Jei simptomai vystosi greitai, tikimybė yra itin maža. Jei liga progresuoja palaipsniui, pacientas gali gyventi apie 10–20 metų, kol dėl plaučių alveolių pokyčių atsiranda kvėpavimo nepakankamumas.
Imantis prevencinių priemonių, galima išvengti daugelio sunkiai gydomų patologijų. Širdies fibroelastozės atveju tai pirmiausia yra tų veiksnių, kurie gali turėti įtakos vaisiaus širdies ir kraujotakos sistemos vystymuisi, prevencija (išskyrus paveldimą polinkį ir mutacijas, prieš kurias gydytojai yra bejėgiai). Jei jų išvengti neįmanoma, ankstyva diagnostika padeda nustatyti patologiją etape, kai galima nutraukti nėštumą, o tai šioje situacijoje laikoma humanišku.

