Medicinos ekspertas
Naujos publikacijos
Pleuropneumonijų tipai
Paskutinį kartą peržiūrėta: 07.06.2024

Visas „iLive“ turinys yra peržiūrėtas medicinoje arba tikrinamas, kad būtų užtikrintas kuo didesnis faktinis tikslumas.
Mes turime griežtas įsigijimo gaires ir susiejamos tik su geros reputacijos žiniasklaidos svetainėmis, akademinių tyrimų institucijomis ir, jei įmanoma, medicininiu požiūriu peržiūrimais tyrimais. Atkreipkite dėmesį, kad skliausteliuose ([1], [2] ir tt) esantys numeriai yra paspaudžiami nuorodos į šias studijas.
Jei manote, kad bet koks mūsų turinys yra netikslus, pasenęs arba kitaip abejotinas, pasirinkite jį ir paspauskite Ctrl + Enter.
Pneumonijos yra padalintos pagal plaučių pažeidimo laipsnį. Jei uždegiminis procesas apima tik skiltis, nesiskirstant į kraujagysles ir alveolius, jie sako apie pleuropneumoniją ar pneumonijos pneumoniją - užkrečiamojo pobūdžio liga, kurią gali išprovokuoti virusai, mikrobai ar grybai. Savo ruožtu yra žinomi skirtingi pleuropneumonijos tipai, kuriuos gali nustatyti tik medicinos specialistas.
Iki šiol yra nemažai plleuropneumonijų, išskiriamų tam tikrais ženklais. Ši klasifikacija, visų pirma, yra būtina, kad būtų galima optimaliai pasirinkti ligą.
Formos
Įvairių tipų pleuropneumonijos rūšių padalijimas yra pagrįstas klinikinėmis, etiologinėmis ir kitomis savybėmis. Pavyzdžiui, yra siekis, potrauminė, pooperacinė pleuropneumonija, taip pat virusinė, bakterinė, grybelinė ir pan. Apsvarstykime pagrindinius pleuropneumonijos tipus, jų ypatybes ir pagrindines savybes.
Infekcinė pleuropneumonija
Daugelio tipų pleuropneumonija skiriasi priklausomai nuo infekcinio agento. Infekcijos nustatymas yra privalomas, nes tai lemia gydymo režimą ir naudojamus metodus bei vaistus. Infekcinė pleuropneumonija klasifikuojama taip:
- Viruso pleuropneumonija - virusų sukelta, gali būti netinkamo gydymo ar neapdoroto gripo, Arvi, komplikacija. Rečiau tai yra pirminė infekcija. Diagnostiškai gana sunku nustatyti virusą pleuropneumonijoje, todėl gydymui dažniausiai skiriama antivirusiniai agentai, turintys platų aktyvumą, taip pat įvairius simptominius vaistus.
- Mikoplazmos pneumonija atsiranda po to, kai prasiskverbia į specialiojo tipo mikroorganizmo, vadinamo mikoplazma, plaučių audiniais. Ši liga dažniau registruojama vaikystėje ir paauglystėje. Tai gali atsirasti slaptai, be tam tikrų simptomų, tačiau yra gerai gydomas antibakteriniais vaistais.
- Grybelinę pneumoniją ir pleuropneumoniją galima išprovokuoti įvairių rūšių infekcija, įskaitant grybelinius patogenus. Grybelinės pleuropneumonijos diagnozė nustatoma tik po visiškos diagnozės, nes klinikinė tokio tipo ligos simptomatologija paprastai būna menkos, požymiai yra neryškūs ir neaiškūs, dažnai neatitinka klasikinių mikrobų pažeidimų apraiškų. Liga gali sukelti pelėsių grybelius, Candida, endeminius dimorfinius grybelius, pneumocistas. Dažniausiai „kaltininkas“ yra Candida albicans, taip pat Aspergillus arba pneumocistos - tai yra infekcija, orientuota į plaučių audinį. Patogenai gali patekti į kvėpavimo takų sistemą iš išorinių židinių arba iš kitų žmogaus organizme esančių mikotinių židinių. Pavyzdžiui, Candida yra nuolatinis odos ir gleivinės mikrobiookenozės komponentas, tačiau tam tikromis aplinkybėmis ji gali būti suaktyvinta ir tapti patogeniška: dėl to išsivysto pneumomikozė. Grybelinės infekcijos gydymas plaučiuose yra ilgalaikis, naudojant galingą antimikotinį kursą.
- Actinobacillus pleuropneumoniae sukelia Actinobacillus, gramneigiamas kapsules formuojantis pleomorfinis bacillas. Ši liga turi įtakos tik atrajotojams: galvijams, kiaulėms ir, rečiau, avims. Kiti gyvūnai ir žmonės yra apsaugoti nuo infekcijos ir nesirgo. Anksčiau, iki 1983 m., Liga buvo vadinama „hemofiline pleuropneumonija“: Šiuo metu šis terminas laikomas pasenusiu, nes patogenas, kuris anksčiau buvo priskirtas Haemophilus genčiai, dabar buvo perkeltas į Actinobacillus genties gentį.
Kitas daugiausia veterinarijos terminas yra „užkrečiama pleuropneumonija“. Tai ypač užkrečiamas pneumonijos rūšis, lengvai perduodama iš vieno gyvūno į kitą, sukeliantis plačiai paplitusią ligą. Priežastinis agentas paprastai yra mikoplazmos gleivinės. Gyvūnai, kurie užsikrėtė užkrečiama pleuropneumonija, tampa apsaugoti nuo infekcijos.
Abscesinė pleuropneumonija.
Kalbėdami apie abscesuotą pleuropneumoniją, turime omenyje užkrečiamojo pūlingo nekrozinio plaučių sunaikinimo židinius. Tai yra daugybė pūlingų nekrozinių audinių skilimo sričių, ir nėra aiškios ribos su sveiku plaučių audiniu. Dėl būdingų destruktyvių procesų daugelis specialistų šią ligą vadina „destruktyvia pleuropneumonija“.
Plaučiuose yra suformuotos nusausinamojo tipo audinių tirpimo zonos. Laikoma, kad pagrindinis patologijos sukėlėjas yra Staphylococcus aureus, tačiau tai gali paveikti Klebsiella ir kitos Enterobacteriaceae, taip pat hemolizinis streptokokas, pneumokokas ir anaerobiniai mikrobai.
Laikoma, kad dažniausia abscedicuotos pleuropneumonijos priežastis yra burnos ir ryklės sekrecijų siekis ir buvimas pūlingos infekcijos židinių kūne greta limfinių ir kraujagyslių.
Ligos simptomatologija yra panaši į bendrą plaučių uždegimą.
Ne ligoninė pleuropneumonija.
Pleuropneumonija ne ligoninėje yra viena iš uždegiminių plaučių procesų veislių, kuriose infekcinis agentas patenka į kvėpavimo sistemą už ligoninės ar kitos sveikatos priežiūros įstaigos ribų. Ši pleuropneumonijos forma gali būti bakterinė ar virusinė, o perdavimo būdas yra ore.
Daugeliui pacientų uždegiminis atsakas sukelia po nepakankamai apdorotos ARVI ar gripo infekcijos, tracheito ar bronchito.
Patogenas patenka į plaučius per mažėjantį kelią - nuo viršutinių kvėpavimo organų organų. Jei imuninė gynyba susilpnėja, organizmui sunku kovoti su naujais uždegiminiais židiniais. Dėl to infekcija nusistovi ant plaučių audinio, išsivysto ūmi pleuropneumonija.
Dažnai pacientai, sergantys ne ligonine, pleuropneumonija jau turi įvairių lėtinių kvėpavimo takų procesų, pavyzdžiui, lėtinį bronchitą. Liga patenka į aktyvią stadiją, kai sukuriamos tam tikros sąlygos, kai imuninė sistema susilpnėja. Jei gydymas atidėtas arba ignoruojamas, gali išsivystyti pleuropneumonija.
Hipostatinė pneumonija
Ypatinga ligos forma yra hipostatinė pleuropneumonija, kuri daugiausia yra antrinio pobūdžio. Dažniausiai liga išsivysto dėl ilgalaikio kraujotakos stagnacijos mažoje kraujotakos sistemoje, kuri turėtų suteikti plaučių audinio trofizmą. Sutrikusi kraujo tėkmė lemia intoksikacijos produktų kaupimąsi plaučiuose. Susidaro klampus skreplis, kuriam mikroorganizmai aktyviai dauginasi - paprastai streptokokai ir stafilokokai, kurie sukelia naują uždegiminį procesą.
Hipostatinė ar stazinė pleuropneumonija dažniausiai pasireiškia ilgalaikiams pacientams, kurie nesugeba judėti ir gyventi normalų gyvenimą dėl traumų ar somatinių patologijų. Taigi pirminės ligos gali būti širdies priepuoliai, insultas, diabetas, onkopatologijos ir kt. Ilgalaikė horizontali laikysena sumažina kraujo tėkmę ir sukelia sąstingį audiniuose.
Pleuropneumonijos rūšys, atsižvelgiant į pažeidimo tūrį
Dešiniajame plaučiuose išsiskiria trys skiltys, o kairiajame plaučiuose - dvi skiltys. Savo ruožtu kiekviena skiltis yra suskirstyta į segmentus - parenchiminės zonos, vėdinamos segmentiniu bronchu ir tam tikra plaučių arterijos šaka.
Kai uždegiminė reakcija yra vienoje plaučių skiltyje, mes kalbame apie lobulinę pleuropneumoniją ir abiem skiltimis - apie bidol pleuropneumoniją. Taip pat išskiria vienašališką ir dvišalę lobulinę pleuropneumoniją. Klinikiniai vaizdų ir gydymo priemonės yra panašios į kitų rūšių ligą.
Be to, specialistai išsiskyrė tokiomis skilčių patologijos rūšimis:
- Segmentinė pleuropneumonija - būdingas vieno plaučių skilties segmento pažeidimas;
- Polizegmentinė pleuropneumonija - nurodo kelių skilties segmentų pažeidimą vienu metu;
- Viršutinė skilties pleuropneumonija gali būti dešinė arba kairė ir rodo plaučių viršutinės skilties dalyvavimą;
- Apatinė skilties pleuropneumonija taip pat yra dešinė arba kairė, atsižvelgiant į patologinio proceso lokalizaciją;
- Vidurinės skilties pleuropneumonija yra uždegiminis procesas dešiniojo plaučio vidurinėje skiltyje (kairiajame plaučiuose nėra vidurinės skilties);
- Iš viso - įvyksta su viso plaučių lauko pažeidimais (visos dešinės ir kairiosios plaučio skiltys);
- Subtouropneumonija - šiai formai - būdinga, kad paveiktų abi vieno plaučių skiltis;
- Židininis pleuropneumonija rodo aiškų uždegiminio dėmesio lokalizaciją be išplitimo į netoliese esančius audinius;
- Publeuropneumonija pulaurinė yra uždegiminis procesas, lokalizuotas plaučių srityje plaučių srityje;
- Bazinė pleuropneumonija - būdinga uždegiminė reakcija apatinėje plaučių dalyje.
Ši klasifikacija grindžiama uždegiminės reakcijos plitimo laipsniu. Šiuo atveju simptomų sunkumas priklauso nuo pažeidimo masto: kuo platesnis uždegimas, tuo gilesnis ir ryškesnis klinikinis vaizdas. [1]
Nusiausta pleuropneumonija
Pleuropneumonijos formoje skausmingi sutrikimai apima kelias plaučių dalis vienu metu ar net plaučių skiltį. Kvėpavimo iš paveiktos pusės kvėpavimo procese yra ryškus atsilikimas, kvėpavimo nepakankamumo simptomai (dusulys, gyvybingumas) padidėja.
Pleuropneumonijai nusausinti būdingi infiltraciniai pokyčiai, kurių fone yra sutirštintos infiltracijos zonos ir (arba) destruktyvios ertmės. Terminas „nusausinimas“ šiuo atveju reiškia daugybinių ar pavienių mažų patologinių židinių sujungimą į didesnes formacijas. Atsižvelgiant į šią pleuropneumonijos vystymosi bruožą, specialistai tai laiko gana savotiška plaučių uždegiminio proceso forma.
Komplikacijos ir pasekmės
Jei terapinės priemonės buvo nustatytos laiku, o pats gydymas buvo kompetentingas, pleuropneumonijos eiga paprastai praranda tipišką ciklinį pobūdį ir yra pertraukiamas pradiniame vystymosi etape.
Jei eksudato rezorbcijos procesas yra sutrikdytas, tada pleuropneumonijos komplikacijos išsivysto. Kai kuriais atvejais jungiamasis audinys auga patologiškai: gvazdikai su tolesne plaučių ciroze atsiranda. Kai kuriems pacientams audinių sunaikinimas (lydymas) yra pūgi, o pleuropneumonija pereina į plaučių abscesą ar gangreną.
Pleuropneumonijoje yra sausų pleurizių apraiškų su pluoštiniu sluoksniu ir sukibimo formavimu. Limfogeninis infekcijos plitimas lemia pūlingą tarpmetinitą ir perikarditą. Jei mikrobų plitimas atsiranda per kraujotakos sistemą, tada galima susidaryti
Metastazavę pūlingi židiniai smegenyse ir kituose organuose bei audiniuose: pūlingo meningito, peritonito, ūminės polipozės-ulculser ar opinio endokardito vystymasis, prasideda pūlingas artritas.
Dažnai pacientams rūpi klausimas, kodėl temperatūra nenukrenta vartojant antibiotikus pleuropneumonijai: ar tai gali parodyti komplikacijų vystymąsi? Pleuropneumonijoje temperatūra paprastai svyruoja nuo 37–38 ° C. Atsižvelgiant į antibiotikų terapiją, aukšta temperatūra gali būti palaikoma 2–3 dienas ir dvišalyje patologiniame procese-iki 10–14 dienų (tuo pačiu metu neviršija 38 ° C). Jei rodikliai įveikia 39–40 ° C ribą, tai rodo uždegiminio atsako padidėjimą ir kūno galimybių praradimą kovoti su patogenu. Esant tokiai situacijai, gydytojas turėtų nedelsdamas peržiūrėti gydymą ir galbūt pakeisti antibiotiką. [2]
Diagnostika Pleuropneumonijos
Ištyrus pacientą, kuriam įtariama pleuropneumonija, atliekama pagal individualų gydytojo planą. Šis planas, kaip standartas, apima:
Bendri kraujo tyrimai, šlapimas, skrepliai, kraujo biochemija (bendro baltymo, baltymų elektroforezės nustatymas, bilirubino, fibrinogeno nustatymas);
Skreplių bakteriopsija nustatant bakterijų floros jautrumą antibiotikų terapijai;
Ekg.
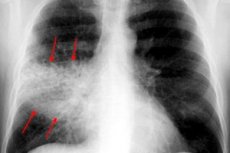
Krūtinės ląstos rentgeno spindulys beveik visada yra pagrindinis būdas diagnozuoti visų rūšių pleuropneumoniją. Tyrimas atliekamas dviejose projekcijose:
- Potvynio stadijos metu sustiprina ir praturtina plaučių modelį, kuris paaiškinamas audinių hiperemija;
- Skaidrumo laipsnis yra normalus arba šiek tiek sumažėjęs;
- Yra homogeninis šešėlis, o plaučių šaknis šiek tiek išsiplečia paveiktoje pusėje;
- Jei patologinė reakcija yra lokalizuota apatinės skilties sektoriuje, pastebimas sumažėjęs atitinkamo diafragminio kupolo ekskursija;
- Ryškus plaučių audinio skaidrumo sumažėjimas (pagal paveiktą plotą) aptinkamas opozifikavimo stadijos metu;
- Paveiktas plaučių plotas yra normalus arba šiek tiek padidėjęs;
- Šešėlio intensyvumas šiek tiek padidėja link periferijos;
- Medialinėse tamsinimo vietose yra aiškumo sričių;
- Plaučių šaknis paveiktoje pusėje yra padidinta, pasižyminčia šešėlio homogeniškumu;
- Yra gretimo pleuros sustorėjimas;
- Skyrimo etape sumažėja patologiškai pakeistos srities šešėlio intensyvumas;
- Sumažėjęs suskaidytas šešėlis, plaučių šaknis išsiplėtė.
Jei įtariama pleuropneumonija, geriau atlikti visišką radiologinį tyrimą, o ne standartinę fluorografiją, kuri laikoma profilaktine, o ne terapiniu ir diagnostiniu metodu. Pneumonija dėl fluorografijos ne visada yra tinkamai atsekama, nes tai priklauso nuo tiek patologinio proceso sunkumo, tiek nuo audinių būklės ir tankio, per kurį X rentgeno spinduliai prasiskverbia. Fluorografijos pagalba galima iš anksto užkirsti kelią lėtinės pneumonijos vystymuisi, kad būtų galima apsaugoti nuo netipinio uždegiminio proceso eigos, tačiau ši procedūra neleidžia pastebėti uždegimo lokalizacijos ir įvertinti proceso sudėtingumo laipsnį.
Norint ištirti išorinę kvėpavimo takų funkciją, ir, jei nurodoma, atlikti pleuros punkciją, rekomenduojama ištirti bet kokio tipo pleuropneumoniją pacientams.
Šiais atvejais nurodoma multispiral CT:
- Jei yra akivaizdžių pleuropneumonijos klinikinių simptomų, tačiau nėra tipiškų radiologinių vaizdų anomalijų;
- Jei pleuropneumonijos diagnozė atskleidžia netipinius anomalijas, tokias kaip atelektazės obturatorum, abscesas ar plaučių infarktas;
- Pasikartojančiame pleuropneumonijos eigoje, jei patologiniai infiltratai randami toje pačioje plaučių srityje;
- Ilgalaikėje pleuropneumonijoje, jei patologiniai infiltratai neišsprendžia mėnesį.
Papildomą instrumentinę diagnostiką gali parodyti pluošto optinė bronchoskopija, transthoracinė biopsija, transtrachealinė aspiracija. Pleuros efuzijos buvimas saugios pleuropunktūros galimybės fone rodo pleuros skysčio tyrimą. [3]
Kiekviename pleuropneumonijos etape auskultacija yra privaloma:
- Potvynio etape pastebimas vezikulinio kvėpavimo silpnumas, krepitacija;
- Stulboro scenoje galima klausytis aiškių puikių burbuliuojančių rualų, padidėjus bronchofonijai;
- Krepitacija taip pat yra sprendimo etape.
Diferencialinė diagnostika
Skirtingos pleuropneumonijos tipai paprastai skiriasi nuo tuberkuliozės bronchopneumonijos (reisė pneumonija). Ypatingas tokios diagnozės sunkumas pastebimas tais atvejais, kai pleuropneumonija daro įtaką viršutinėms skiltims, o tuberkuliozė - apatinės skiltys: faktas yra tas, kad pradiniame tuberkuliozės etape šiose patologijose nėra mikobakterijų, o klinikiniai ir radiologiniai šių patologijų požymiai yra labai panašūs. Kartais įmanoma teisingai diagnozuoti tuberkuliozę, jei yra tipiškas ankstyvas ligos atsiradimas: ankstyvas silpnumas, padidėjęs prakaitavimas, nuolatinis nemotyvuotas nuovargis. Pleuropneumonijai būdingas ūmus simptomų vystymasis, įskaitant staigų temperatūros kilimą, krūtinės skausmą, kosulį su skrepliu. Kalbant apie tuberkuliozinį infiltratą, jis skiriasi nuo pleuropneumoninio, nes jis turi aiškų kontūrą.
Kraujo analizė pacientams, sergantiems tuberkulioze, parodo leukopeniją limfocitozės fone, o pleuropneumonija apibūdina reikšmingą leukocitozę ir pagreitintą SLE.
Tuberkulino testai (+) yra dar vienas tuberkuliozinių pažeidimų patvirtinimas.
Įvairių rūšių pleuropneumonija taip pat yra atskirti nuo bronchogeninio vėžio ir mažos šakos plaučių embolijos.

