Medicinos ekspertas
Naujos publikacijos
Lėtinis odontogeninis osteomielitas
Paskutinį kartą peržiūrėta: 29.06.2025

Visas „iLive“ turinys yra peržiūrėtas medicinoje arba tikrinamas, kad būtų užtikrintas kuo didesnis faktinis tikslumas.
Mes turime griežtas įsigijimo gaires ir susiejamos tik su geros reputacijos žiniasklaidos svetainėmis, akademinių tyrimų institucijomis ir, jei įmanoma, medicininiu požiūriu peržiūrimais tyrimais. Atkreipkite dėmesį, kad skliausteliuose ([1], [2] ir tt) esantys numeriai yra paspaudžiami nuorodos į šias studijas.
Jei manote, kad bet koks mūsų turinys yra netikslus, pasenęs arba kitaip abejotinas, pasirinkite jį ir paspauskite Ctrl + Enter.
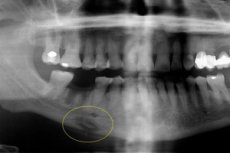
Komplikuoto ūminio osteomielito pasekmė gali būti lėtinis odontogeninis osteomielitas – sunki dantų patologija, pasireiškianti pūlinga uždegimine reakcija ir pūlingų masių kaupimusi kaulinio audinio ertmėse. Ji pažeidžia kaulą, kaulų čiulpus, taip pat aplinkinius minkštuosius audinius, atsižvelgiant į ankstesnę organizmo sensibiliaciją. Liga turi įvairių variantų, diagnostinių ir terapinių ypatybių. [ 1 ]
Epidemiologija
Vaikystėje lėtinį odontogeninį osteomielitą daugiausia sukelia obligatiniai anaerobiniai ir fakultatyviniai anaerobiniai mikroorganizmai. Pūlingos mikrofloros sudėtis priklauso nuo paciento amžiaus. Taigi, kuo vyresnis pacientas, tuo didesnis asocijuotų ir griežtų anaerobų skaičius.
Nustatyta, kad sergant odontogeniniu osteomielitu mikroflorą dažnai sudaro vidutiniškai penkios ar šešios aerobinių ir anaerobinių mikroorganizmų rūšys arba daugiau.
Lėtinis odontogeninis osteomielitas nėra reta būklė odontologų chirurgų praktikoje. Jis pasireiškia taip pat dažnai, kaip ir žandikaulio periostitas ar lėtinis periodontitas. Iš visų osteomielito atvejų odontogeninio patologinio proceso dalis sudaro apie 30 %. Liga dažniau pasireiškia jauniems ir vidutinio amžiaus žmonėms (vidutinis sergančiųjų amžius yra 25–35 metai). Vyrai serga šiek tiek dažniau nei moterys. Daugeliu atvejų pažeidžiamas apatinis žandikaulis.
Priežastys lėtinis odontogeninis osteomielitas
Pagrindinė lėtinio odontogeninio osteomielito priežastis iš tikrųjų yra ūminis osteomielitas, kuris nebuvo gydytas arba buvo gydytas neteisingai ar nepilnai. Savo ruožtu ūminė patologija gali išsivystyti dėl daugelio priežasčių, kurios yra glaudžiai susijusios su patogenų patekimu į kaulinį audinį per kraujotakos sistemą. Dažniau „kaltininkais“ tampa bakterijos, rečiau – virusai ir grybelinė infekcija.
Kaulų infekcija atsiranda dėl šių veiksnių:
- Dantų traumos, karieso pažeisti dantys, kitos dantų patologijos, įskaitant periodontitą, periostitą, granulomą ir kt.;
- Sepsis, bakteremija;
- Bet kokios ūminės ir lėtinės infekcinės ligos organizme;
- Nepakankama burnos higiena arba nepakankamai kruopštus higienos taisyklių laikymasis;
- Veido furunkulai;
- pūlingas vidurinės ausies uždegimas, tonzilitas;
- Skarlatina;
- Bambos uždegiminės reakcijos (pūlingos-septinės komplikacijos);
- Difterija.
Vaikystėje priežastys dažnai būna specifinės, nes jos susijusios su vaiko kūno anatominėmis ir funkcinėmis ypatybėmis. Taigi, tarp dažniausiai pasitaikančių „pediatrijos“ priežasčių yra šios:
- Aktyvus kaulų augimas;
- Pieninių dantų kaita ir nuolatinių krūminių dantų formavimasis;
- Veido ir žandikaulio struktūros pakitimai;
- Retėjančios dantų plokštelės ir platūs vamzdiniai tarpai;
- Platus kapiliarų tinklas;
- Sumažėjusi imuninė sistema, per didelis jautrumas patologiniams mikroorganizmams.
Odontogeninis osteomielitas atsiranda, kai patogenai patenka iš pažeistų dantų ar kitų dantų infekcijos židinių. [ 2 ]
Rizikos veiksniai
- Žandikaulio struktūros fiziologinės ir anatominės ypatybės:
- Aktyvus kaulų sistemos augimas;
- Pieninių dantų pakeitimo pokyčiai;
- Išsiplėtę Haverso kanalai;
- Jautrios kaulų trabekulės;
- Infekcijai jautrūs mieloidiniai kaulų čiulpai;
- Platus kraujo ir limfos tinklas.
- Silpna nespecifinė gynyba, susilpnėjusi dėl nuovargio, streso, hipotermijos, infekcinių ligų (ARVI, adenoviruso ir kt.), traumų, kitų patologinių būklių.
- Įgimtos ir įgytos imunopatologijos, susijusios su cukriniu diabetu, hemopatologijomis ir kt.
- Bendrieji imunologiniai sutrikimai, užsitęsusi odontogeninė patologija, nepalankūs kaulų čiulpų audinių ir kraujagyslių pokyčiai.
Pathogenesis
Iki šiol žinomos šios lėtinio odontogeninio osteomielito vystymosi patogenetinės versijos:
- Infekcinė-embolinė Bobrovo-Lekserio versija: uždegiminė kaulų reakcija išsivysto dėl infekcinio agento embolinio pernašos, jam užsikimšus kapiliarų galiniuose segmentuose arba juos trombuojant. Kraujotakos sutrikimas ir nenormalus kaulų trofizmas sukelia kaulų nekrozę, o vėlesnė infekcija – pūlingą uždegimą.
- Dr. S. Derijanovo alerginio sąlygojimo versija: kaulų nykimas atsiranda dėl persiformavusių autoimuninių kūnų toksinio poveikio, kaip reakcija į pakartotinį „svetimo“ baltymo prasiskverbimą.
- Uždegiminė reakcija peržengia periodonto ribas, o pagrindiniu infekcinių agentų šaltiniu ir patekimo vieta tampa ankstesnė minkštųjų audinių arba kietųjų audinių dantų struktūrų, taip pat periodonto, patologija.
- Ūminio osteomielito metu periosteumo ir kaulų regeneracijos procesai nėra arba yra nepakankamai pasireiškiantys, todėl vyrauja kaulų naikinimas ir susidaro šie destruktyvūs židiniai.
Simptomai lėtinis odontogeninis osteomielitas
Nuo to momento, kai infekcija patenka į kaulinį audinį, iki pirmųjų patologinių apraiškų atsiradimo gali praeiti daug laiko. Iš pradžių pacientas pradeda jausti diskomfortą kramtydamas maistą, vėliau – ir ramioje būsenoje. Pradeda vystytis periostitas. Didėjant uždegiminiams reiškiniams, klinikinis vaizdas plečiasi:
- Skausmo sindromas sustiprėja, atsiranda spinduliavimas į ausį, šventyklą;
- Burnos audiniai patinsta, dantenos tampa skausmingos;
- Uždegimo pusėje esantys dantys tampa patologiškai judrūs;
- Sunkumas kramtyti ir nuryti maistą;
- Sergant apatinio žandikaulio odontogeniniu osteomielitu, kartais smakro sritis būna nutirpusi;
- Yra blogas burnos kvapas;
- Kalbos sutrikimai;
- Regioniniai limfmazgiai yra padidėję;
- Keičia veido apvalumą.
Išsivysčius pūlingam abscesui, temperatūra pakyla, susidaro fistulinis kanalas, per kurį išteka pūlingos masės.
Po ūminio periodo (apie 2 savaites) patologija pereina į poūmę stadiją: pūlinga masė išteka per fistulę, patinimas atslūgsta, skausmas atslūgsta, tačiau kramtymo problemos išlieka, dantys vis dar laisvi (gali ir iškristi). Tuomet susidaro tiesioginė lėtinė odontogeninio osteomielito eiga. Klinikinis vaizdas tampa vangesnis, kelias savaites vyksta audinių atmetimas. Po kurio laiko per fistulinį kanalą išteka nekroziniai audiniai kartu su pūliais arba pastebimas plataus absceso išsivystymas. [ 3 ]
Visų pirma, paūmėjus lėtiniam odontogeniniam osteomielitui, atsiranda bendro apsinuodijimo požymių:
- Padidėjusi temperatūra;
- Bendras silpnumas, negalavimas, šaltkrėtis;
- Virškinimo sutrikimai;
- Pacientas pasyvus, oda blyški, bendra būklė vidutinio sunkumo arba sunki.
Išoriškai apžiūrint, pastebima veido asimetrija dėl šoninės minkštųjų audinių edemos. Yra į muftą panašus infiltratas, pažeistos pusės dantys paslankūs, dantenų ir tarpinės gleivinės raukšlės edema. Audiniai hiperemiški, dantenos skausmingos palpuojant.
Regioniniai limfmazgiai yra padidėję ir skausmingi. Pacientas negali atverti burnos arba atveria ją sunkiai ir nevisiškai. Iš burnos ertmės sklinda nemalonus kvapas. [ 4 ]
Lėtinis odontogeninis osteomielitas vaikams
Odontogeninio osteomielito eigos ypatybės vaikystėje:
- Proceso lėtiškumas vaikams yra daug retesnis nei suaugusiems pacientams;
- Dažniau išsivysto komplikacijos, tokios kaip limfadenitas, flegmonos, abscesai;
- Jei patologinis procesas išplinta į dantų užuomazgas, gali atsirasti dalinė adentija;
- Priekinių dantų patologija nėra tokia sunki kaip krūminių dantų;
- Vaikų odontogeniniam osteomielitui būdinga ypač intensyvi pradžia, greitas uždegiminės reakcijos vystymasis ir greitesnis atsigavimas (jei taikomas kompetentingas radikalus gydymas);
- Sekvestrinės kapsulės praktiškai nesusidaro.
Etapai
Lėtinio odontogeninio osteomielito eiga vyksta trimis etapais:
- Pirmajame etape ūminiai simptomai išnyksta, temperatūra stabilizuojasi iki normalios, taip pat išlyginami intoksikacijos požymiai. Praėjus kuriam laikui po uždegiminės reakcijos pradžios, pastebimas tam tikras palengvėjimas: skausmo sindromas nustoja varginti, pacientai praktiškai grįžta prie ankstesnio gyvenimo būdo. Toks „užliūliavimas“ gali trukti kelias savaites. Tuo pačiu metu kaule susidaro ertmės, pūlinga masė iš fistulės skylių beveik neišeina. Išoriškai apžiūrint, patinimas yra tik nedidelis.
- Antrajame etape vystosi pasikartojantis uždegimas, panašus į ūminę odontogeninio osteomielito formą, tačiau temperatūra neviršija +38 °C, skausmas nėra stiprus, o intoksikacijos požymių gali visai nebūti. Fistulės anga užsikemša. Pūlinga masė plinta į kaulų ir minkštųjų audinių struktūras. Gali išsivystyti komplikacijos – flegmona arba abscesas. Jų susidarymas sukelia stiprų skausmo sindromą ir karščiavimą: būklė normalizuojasi tik po pakartotinio pūlių išsiveržimo į išorę.
- Trečiajam etapui būdinga pažeistų kaulų struktūrų deformacija lėtinio odontogeninio osteomielito pasikartojimo fone. Išoriškai pastebimas kaulo ir viso veido kreivumas bei dydžio pokyčiai.
Formos
Priklausomai nuo klinikinio ir radiologinio vaizdo, išskiriamos šios lėtinio odontogeninio osteomielito formos:
- Naikinantis;
- Produktyvus;
- Destruktyvi-produktyvi forma.
Visoms lėtinio osteomielito formoms būdingas ilgalaikis kursas ir periodiniai recidyvai, todėl ligai reikia ilgalaikio gydymo ir medicininės priežiūros.
Bet kuri ligos forma gali būti laikoma nestabilia būsena, kuri, veikiant provokuojančiam veiksniui (stiprus imuniteto sumažėjimas dėl virusinės infekcijos, streso, hipotermijos ir kt.), vėl pasireikš kaip recidyvas.
- Destruktyvus lėtinio odontogeninio osteomielito variantas pažeidžia didelę kaulinio audinio dalį. Gleivinės ar odos srityje atsiranda fistuliniai kanalai su išsikišusia granuliacija. Rentgeno nuotraukose matoma kaulų lizė su sekvestros susidarymu.
- Destruktyvus-produktyvus variantas paprastai pasireiškia prieš ūminį osteomielitą ir antrinę imunodeficito būseną. Kaulinio audinio irimas ir atsistatymas vyksta pusiausvyroje. Kaulinė medžiaga yra difuziškai susiliejusi (maži reti židiniai ir nedidelė sekvestracija). Sekvestracijos kapsulė nėra apibrėžta.
- Produktyvus variantas kitaip vadinamas hiperplazija: jis išsivysto vaikams ir jauniems suaugusiesiems aktyviu veido kaulo vystymosi laikotarpiu (maždaug 12–18 metų amžiaus). Tokiam osteomielitui būdinga ypač ilga eiga ir dažni recidyvai (apie 7 kartus per metus). Šios odontogeninių pažeidimų formos patogeniniai rodikliai: virulentiški mikroorganizmai ir silpnas organizmo imuninis atsakas. Antrinius infekcijos židinius paprastai reprezentuoja užkrėsti dantys ir negyvų dantų užuomazgos. Rentgenogramoje matomas ryškus antkaulio kaulinio audinio sluoksniavimasis su nežymiu trabekuliniu raštu ir maža židinine skleroze.
Priklausomai nuo patologinio proceso lokalizacijos, išskiriamas odontogeninis mandibulinis arba viršutinio žandikaulio osteomielitas.
- Lėtinis odontogeninis apatinio žandikaulio osteomielitas daugiausia plinta į alveolinę kaulo skiltį, kartais į apatinio žandikaulio kūną ir šaką. Dėl anatominių ir struktūrinių ypatybių patologija yra sunkios eigos, susidaro daugybiniai maži ir dideli dariniai (per 6–8 savaites). Daugeliui pacientų dėl destruktyvių pokyčių atsiranda patologinių lūžių, kuriuos sukelia net ir nedidelė žandikaulio sumušimas.
- Lėtinis viršutinio žandikaulio odontogeninis osteomielitas pasižymi spartesne raida ir santykinai lengva eiga, priešingai nei apatinio žandikaulio pažeidimai. Sekvestracijų susidarymas įvyksta per 3-4 savaites. Difuzinei patologijai būdingi destruktyvūs pokyčiai viršutinio žandikaulio sinuso priekinėje sienelėje, o kartais procesas išplinta į apatinę akies ertmės dalį.
Komplikacijos ir pasekmės
Daugeliu atvejų, jei pacientas laiku siunčiamas pas veido ir žandikaulių chirurgijos specialistus ir tinkamai parinktos terapinės priemonės, pacientas visiškai pasveiksta.
Jei pacientas kreipiasi į gydytoją per vėlai arba gauna nepakankamą ar neteisingą gydymą, padidėja nepageidaujamo poveikio ir komplikacijų, tokių kaip:
- Lėtinio odontogeninio osteomielito atsinaujinimas (atnaujinimas);
- Žandikaulio ir veido deformacijos;
- Patologiniai lūžiai (atsiranda, kai įvyksta nedidelis mechaninis smūgis, kuris nesulaužytų sveiko kaulo);
- Veido audinių flegmonos ir abscesai;
- Kraujagyslių trombozė, kaverninio sinuso užsikimšimas;
- Mediastino uždegimas.
Kai kurios iš dažniausiai pasitaikančių komplikacijų yra šios:
- Sepsis - aktyvaus pūlingo uždegiminio proceso rezultatas - ypač sudėtinga ir pavojinga patologija;
- Pūlingos infekcijos plitimas žandikaulių ir žandikaulių erdvėje, abscesų ir flegmonų susidarymas;
- Uždegiminių procesų vystymasis sinusuose;
- Veido venų kraujagyslių flebitas;
- Limfadenitas;
- Uždegiminiai smilkininio apatinio žandikaulio sąnario pažeidimai, raumenų kontraktūros;
- Trauminiai lūžiai.
Didžiausias komplikacijų skaičius pasireiškia vaikams ir vyresnio amžiaus pacientams. [ 5 ]
Diagnostika lėtinis odontogeninis osteomielitas
Įtarus lėtinį odontogeninį osteomielitą, diagnostinės priemonės pradedamos nuo anamnezės surinkimo ir paciento apžiūros, o vėliau tęsiamos radiografija.
Anamnezės surinkimas leidžia išsiaiškinti, ar asmuo sirgo ūminiu osteomielitu (galbūt nesikreipiant į gydytoją arba nesilaikant pagrindinių gydymo rekomendacijų). Abiem atvejais atliekamas išsamus paciento tolesnis tyrimas. [ 6 ]
Lėtinio odontogeninio osteomielito simptomai paprastai yra platūs, todėl diagnozės nustatyti remiantis vien klinikiniu vaizdu beveik neįmanoma. Daugeliu atvejų pacientas gali normaliai atverti burną, tačiau kartais atsivėrimas būna nepilnas, o tai lemia uždegiminiai kramtomųjų raumenų pokyčiai.
Limfmazgiai yra normalūs arba šiek tiek padidėję, skausmingi palpuojant.
Apžiūrėjus burnos ertmę, nustatomas uždegiminis patinimas, gleivinių audinių paraudimas, pažeistas dantis arba patologiškai pakitusi anksčiau ištraukto danties ertmė. Gleivinės arba odos pusėje yra fistuliniai kanalai, per kuriuos zonduojamos susidariusios sekvestracijos.
Instrumentinę diagnostiką daugiausia atlieka rentgenografija, magnetinis rezonansas arba kompiuterinė tomografija. Rentgenogramoje matomos sekvestracijos: ligai nustatyti optimalu atlikti ortopantomogramą arba rentgeno nuotrauką priekinėje ir šoninėje projekcijose. Produktyvios ligos eigos metu sekvestracija nenustatoma, tačiau padidėja audinių mineralizacijos tūris, kurį lemia antkaulio reakcija. Išoriškai nustatoma veido asimetrija ir padidėjęs kaulų tūris.
Laboratoriniai tyrimai skiriami kaip bendrųjų diagnostinių priemonių dalis. Kraujo tyrimas rodo uždegimo požymius, šlapimo tyrimas – pokyčių nėra. [ 7 ]
Diferencialinė diagnostika
Ligos, kurioms reikalinga diferencinė diagnostika |
Diferencinės diagnozės pagrindas |
Diagnostinės priemonės ir vertinimo kriterijai |
Poodinė granuloma (odontogeninė) |
Lėtas odontogeninis uždegiminis procesas veido poodiniame audinyje. Pirminis infekcinis židinys yra pažeistas dantis, kurio lygyje susidaro apvali, neskausminga, iki 15 mm skersmens infiltracija. Oda virš jo įgauna melsvai juodą spalvą, burnos ertmės pusėje yra išspaudimas, jį galima užčiuopti poodiniame sluoksnyje, pradedant nuo atitinkamos danties ertmės ir iki infiltrato. Periodiškai infiltratas pūliuoja ir atsidaro savarankiškai, susidarant fistulei: pūlingų išskyrų kiekis nedidelis. Granulomos ertmė užpildyta lėtomis granuliacijomis. |
Atliekamas rentgeno tyrimas – panoraminis, dentalinis, šoninėje apatinio žandikaulio projekcijoje. Mikroskopijos metu matomos skirtingos brandos stadijos granuliacijos. |
Žandikaulio aktinomikozė |
Antrinė patologija siejama su specifinės infekcijos išplitimu iš minkštųjų audinių infiltrato šalia žandikaulio. Infiltrato struktūra tanki, galimi keli fistuliniai kanalai, iš kurių išsiskiria trupinio pavidalo pūlinga masė. Pirminė aktinomikozės forma turi daug panašumų su hiperplaziniu osteomielitu. |
Atliekamas išskirtos masės mikroskopinis tyrimas, odos testai su aktinolizatu, imunokompetentinių ląstelių reakcijos į aktinolizatą nustatymas. |
Žandikaulio kaulų tuberkuliozė |
Tipinės yra lėta eiga, aštrus skausmas, ryškus padidėjimas ir skausmingi limfmazgiai. Gali būti pažeisti ir kiti veido kaulai, o uždegiminės reakcijos srityje susidaro būdingi „atsitraukę“ randai. |
Nustatyta fluorografija (rentgeno arba KT nuskaitymas), Mantoux testas (vaikams), eksudato kultūra, specialūs odos tyrimai. |
Žandikaulio sifilis |
Patologija išsivysto dėl kaulų struktūrų dantenų tirpimo tretinėje sifilio stadijoje. Dažniausiai pažeidžiami nosies kaulai, viršutinio žandikaulio gomurio ataugų centrinės zonos ir viršutinio žandikaulio alveolinė atauga. Būdingas minkštėjimo sričių susidarymas ir kaulėjantis periostitas (priklausomai nuo ligos formos). |
Naudojami serologiniai diagnostikos metodai. |
Gerybiniai naviko procesai (odontogeninės cistos, osteoklastomos, eozinofilinės granulomos, osteoidosteomos pūliavimas). |
Gerybiniai navikai dažnai auga neskausmingai, nėra ūminių uždegimo požymių. Periodinis naviko tūrio sumažėjimas ir padidėjimas tokioms patologijoms nėra būdingas. |
Atliekami rentgeno tyrimai (panoraminis, dentalinis, šoninis apatinio žandikaulio projekcijos tyrimas), kompiuterinė tomografija. Lemiamą reikšmę turi histologinės analizės rezultatas. |
Ewingo sarkoma |
Patologija turi daug simptomų, panašių į lėtinį osteomielitą. Ewingo sarkomą lydi karščiavimas, leukocitozė, vietinis kaulų skausmas, patinimas. Naviko progresavimas iš pradžių lėtas, vėliau smarkiai pagreitėja. Sekvestracijų susidarymas nėra tipiškas. |
Naudojami rentgeno spinduliai, kompiuterinis arba magnetinio rezonanso tomografija, biopsija. Diagnozė nustatoma remiantis histologinio tyrimo rezultatais. |
Gydymas lėtinis odontogeninis osteomielitas
Terapinės procedūros apima šiuos veiksmus:
- Chirurginis gydymas:
- Židinio danties ištraukimas;
- Periostomą;
- Osteoperforacija;
- Perimandibulinio pūlingo uždegimo židinio atidarymas.
- Konservatyvi terapija:
- Antibiotikų terapija makrolidais, kurie slopina 100% Bacteroides ir Fusobacterium padermių augimą, III kartos cefalosporinais, inhibitoriais apsaugotais penicilinais;
- Vankomicinas ir karbapenemai tampa atsarginiais vaistais sudėtingose situacijose;
- Desensibilizuojančių vaistų ir imunokorektorių vartojimas;
- Kraujagyslių ir priešuždegiminė terapija;
- Infuzinė ir vitaminų terapija.
Veiksmingo gydymo kriterijai yra skausmo nebuvimas pažeistoje srityje, uždegimo požymių ir fistulės nebuvimas.
Galimi vaistų receptai:
- Cefazolinas 500–1000 mg, cefuroksimas 750–1500 mg su metronidazolu 0,5% 100 ml;
- Ketoprofeno 100 mg / 2 ml arba per burną 150 mg (pailginto atpalaidavimo versija yra 100 mg), ibuprofeno 100 mg / 5 ml arba per burną 600 mg;
- Hemostatinis etamsilatas 12,5% 2 ml į veną arba į raumenis.
Baigus gydymą, pacientą užregistruoja ir stebi veido ir žandikaulių chirurgijos specialistas (vizitai – du kartus per metus). Privaloma atlikti kontrolinę rentgenogramą arba panoraminę tomografiją, o esant indikacijoms – dantų protezavimą [ 8 ].
Prevencija
Visiškai įmanoma užkirsti kelią lėtinio odontogeninio osteomielito vystymuisi - pavyzdžiui, jei klausotės gydytojų patarimų ir laikotės šių rekomendacijų:
- Laikykitės kruopščios burnos higienos, laiku dezinfekuokite dantų infekcinius židinius – ypač kariesą, pulpitą ir periodontitą;
- Laiku apsilankykite pas odontologą, neignoruokite pirmųjų ligos apraiškų;
- Stebėti viso kūno sveikatą;
- Griežtai laikykitės visų gydytojo nurodymų, negydykite savarankiškai.
Apskritai prevencija susideda iš veiksnių, galinčių sukelti odontogeninį osteomielitą, pašalinimo, taip pat iš šios ligos gydymo racionalumo nuo ūminės stadijos. Svarbu kuo greičiau lokalizuoti pūlingą uždegiminį procesą, užkirsti kelią kaulinio audinio nekrozei ir tolesnei sekvestracijai: pacientas, pastebėjęs pirmuosius patologijos požymius, turi būti hospitalizuotas chirurgijos stacionare.
Prognozė
Deja, liga dažnai komplikuojasi patologiniais lūžiais, viršutinio žandikaulio ankilozėmis, netikrų sąnarių formavimusi ir kramtomųjų raumenų randinėmis kontraktūromis. Produktyvaus tipo patologijos atveju gali išsivystyti inkstų ir širdies amiloidozė.
Siekiant pagerinti prognozę, svarbu laiku kreiptis medicininės pagalbos, dezinfekuoti infekcinius židinius organizme, stiprinti imunitetą ir atidžiai vykdyti visus gydytojo nurodymus.
Laiku diagnozavus ir tinkamai gydant pacientą, lėtinis odontogeninis osteomielitas daugeliu atvejų baigiasi pasveikimu. Nepalanki eiga, kai pūlinga-infekcinė reakcija plinta kylančia kryptimi, gali sukelti meningitą, encefalitą, smegenų abscesą. Lemiamąja kryptimi plintant kyla plaučių absceso, mediastinito, sepsio pavojus. Tokios komplikacijos žymiai padidina mirties riziką.
Literatūra
Dmitrieva, LA. Terapinė stomatologija: nacionalinis vadovas / redagavo LA. Dmitrieva, YM Maksimovskiy. - 2-asis leidimas. Maskva: GEOTAR-Media, 2021.

