Medicinos ekspertas
Naujos publikacijos
Ūminis hematogeninis osteomielitas
Paskutinį kartą peržiūrėta: 29.06.2025

Visas „iLive“ turinys yra peržiūrėtas medicinoje arba tikrinamas, kad būtų užtikrintas kuo didesnis faktinis tikslumas.
Mes turime griežtas įsigijimo gaires ir susiejamos tik su geros reputacijos žiniasklaidos svetainėmis, akademinių tyrimų institucijomis ir, jei įmanoma, medicininiu požiūriu peržiūrimais tyrimais. Atkreipkite dėmesį, kad skliausteliuose ([1], [2] ir tt) esantys numeriai yra paspaudžiami nuorodos į šias studijas.
Jei manote, kad bet koks mūsų turinys yra netikslus, pasenęs arba kitaip abejotinas, pasirinkite jį ir paspauskite Ctrl + Enter.
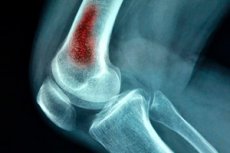
Vienas pavojingiausių gyvybei chirurginės infekcijos variantų yra ūminis hematogeninis osteomielitas. Ši patologija daugiausia pasireiškia vaikams, nors suaugusieji taip pat gali susirgti dėl trauminių sužalojimų (šautinių žaizdų, pooperacinių komplikacijų ir kt.). Patologija yra pūlingas intrakaulinis procesas, kurį sukelia infekcinio agento patekimas į kraują. [ 1 ]
Epidemiologija
Pūlingo hematogeninio osteomielito atveju kaule vyksta pūlingas uždegiminis procesas. Jis pažeidžia šerdies struktūras, antkaulį ir kompaktišką kaulinį audinį. Kartais liga tampa pūlingos reakcijos išplitimo į kaulinį audinį iš netoliese esančių organų ir audinių pasekme. Toks vystymasis būdingas dantų ėduonies sukeltam odontogeniniam osteomielitui, su pleuros empiema susijusiam šonkaulių osteomielitui, panaricijos sukeltam falanginiam osteomielitui ir kt.
Daugeliu atvejų sukėlėjas yra Staphylococcus aureus arba jo deriniai su kitais patogenais, ypač su Proteus arba Pseudomonas bacillus.
Ūminis hematogeninis osteomielitas laikomas daugiausia vaikų patologija. Didžioji pacientų dalis (daugiau nei 95%) yra ikimokyklinio ir pradinio mokyklinio amžiaus vaikai. Šio selektyvumo priežastis yra paprasta ir susijusi su su amžiumi susijusiomis kaulų trofiškumo ir struktūros anatominėmis ypatybėmis, būtent:
- Stiprus kraujagyslių tinklo vystymasis;
- Kraujas tiekiantis epifizinę, metafizinę ir diafizinę ląstelių autonomiją;
- Daugybė mažų kraujagyslių išsišakojimų, einančių radialiniu keliu per epifizinę kremzlę iki kaulėjimo branduolio.
Metafizinis kraujotakos tinklas susiformuoja vyresniems nei 2 metų vaikams, o iki tol vyrauja epifizinis tinklas. Šie tinklai egzistuoja atskirai vienas nuo kito, bet yra sujungti anastomozėmis. Bendra kraujagyslių sistema susidaro epifizės augimo sričiai kaulėjant. 2–3 metų pacientams pažeidžiamos metaepifizės sritys, o vyresniame amžiuje problema daugiausia paveikia diafizę.
Ūminis hematogeninis osteomielitas dažniau diagnozuojamas 7–15 metų vaikams, berniukams – tris kartus dažniau nei mergaitėms. Suaugęs žmogus taip pat gali susirgti, tačiau tai pasitaiko daug rečiau.
Naujagimių patologijos vystymasis dažnai susijęs su bambos žaizdos infekcija. [ 2 ]
Priežastys ūminis hematogeninis osteomielitas
Dažniausia tokios rimtos patologijos kaip ūminis hematogeninis osteomielitas atsiradimo priežastis yra patogenų prasiskverbimas į kaulų čiulpus, dėl kurio atsiranda pūlinga reakcija. Infekcijos židiniai, iš kurių patogenai plinta per kraują ir patenka į kaulą, gali būti vidurinės ausies uždegimas, tonzilitas (pūlingas), furunkuliozė, pūlingos žaizdos. Ir patologija neatsiranda iš karto po pirminės infekcijos: gali praeiti mėnesiai ir net metai.
Pagrindinis ūminio hematogeninio osteomielito sukėlėjas yra Staphylococcus aureus: jis aptinkamas maždaug aštuoniems iš dešimties pacientų. Kai kuriais atvejais tai yra kombinuota infekcija, įskaitant Proteus ir Synegnaeus bacilas.
Uždegiminio proceso intensyvumas daugiausia susijęs su kaulinės struktūros ypatumais. Uždegiminė reakcija vystosi kaulų čiulpų struktūroje, apsuptoje standžios tankesnių žievės sienelių aplinkos. Tokiomis aplinkybėmis nėra galimybės sumažinti audinių slėgio plečiant uždegimo sritį, todėl reakcija nevaržomai plinta už pirminės zonos ribų per kraujagyslių tinklą ir Haverso kanalus.
Nuo patologinio židinio susidarymo momento osteomielitas gali būti laikomas potencialiai septiniu procesu, apimančiu presepsės ir sepsio stadijas. [ 3 ]
Rizikos veiksniai
Didžioji dauguma ūminio hematogeninio osteomielito atvejų pasireiškia vaikams ir paaugliams, apskritai pacientams, kurių imuninė sistema yra silpna. Rizikos grupės apima šias kategorijas:
- Ikimokyklinio amžiaus ir pradinių klasių vaikai;
- Senyvo amžiaus žmonės (vyresni nei šešiasdešimt metų);
- Pacientams, sergantiems įgimtu ar įgytu imunodeficitu;
- Pacientai, sergantys septinėmis ligomis;
- Vėžiu sergantiems pacientams;
- Pacientai, sergantys lėtinėmis infekcinėmis-uždegiminėmis patologijomis.
Bet kokie vidiniai bakterijų invazijos šaltiniai gali būti klasifikuojami kaip provokuojantys veiksniai. Tai gali būti dantų ėduonis, tonzilitas (ypač pūlinis), neišplitę uždegimo židiniai, taip pat įvairios premorbidinės būklės. Svarbų vaidmenį atlieka organizmo alerginis polinkis, imuniteto sumažėjimas dėl vienu metu įvedtų kelių profilaktinių vakcinų, taip pat traumos, hipotermija, stresinės situacijos. [ 4 ]
Pathogenesis
Ūminio hematogeninio osteomielito susidarymo patogenezinis mechanizmas iki šiol nebuvo pakankamai ištirtas. Tikėtina, kad pagrindiniai patogenezės veiksniai yra šie:
- Infekcinio agento buvimas organizme;
- Individuali kaulų anatomija;
- Sunkus imuniteto susilpnėjimas.
Ūminio hematogeninio osteomielito uždegiminės reakcijos bruožas yra jo užsikimšimas kietajame kaulo vamzdelyje, dėl kurio smarkiai suspaudžiamas kraujagyslių tinklas. Skausmo sindromas atsiranda dėl padidėjusio slėgio kaulų čiulpuose. Hipertenzijos rodiklis gali siekti 300–500 mm Hg (sveiko vaiko norma yra nuo 60 iki 100 mm Hg).
Jei patologija neaptinkama uždegiminio proceso stadijoje kaulų čiulpų kanale, tai ketvirtą ar penktą dieną nuo osteomielito pradžios pūlingos masės pradeda plisti per Haverso ir Volkmano sistemą į antkaulį, dėl ko ji palaipsniui delaminuojasi.
Aštuntą ar dešimtą dieną pūlingos masės kartu su puvimo produktais toliau ardo antkaulį, po to pūliai prasiskverbia į minkštųjų audinių struktūras. Dėl to susidaro tarpraumeninė ir poodinė flegmona. Ši situacija vadinama apleista liga: vėlai diagnozuoto ūminio hematogeninio osteomielito gydymas yra sudėtingas ir ilgas.
Skausmo sindromas daugeliu atvejų išnyksta dėl savaiminio subperiostalinio absceso proveržio į netoliese esančias struktūras, kartu su staigiu slėgio sumažėjimu smegenų erdvėje. [ 5 ]
Simptomai ūminis hematogeninis osteomielitas
Simptomatologija tam tikru mastu priklauso nuo patologinio proceso formos, kuri gali būti lokalizuota ir apibendrinta.
Lokalizuotoje formoje skausmas yra stiprus, tvinkčiojantis ir sutelktas pažeisto kaulo srityje. Prisilietimas ar bakstelėjimas ant galūnės sukelia itin nemalonius pojūčius, motorinė veikla smarkiai ribota, oda virš uždegimo srities karšta, rausva, dažnai tinsta.
Generalizuotos formos atveju vietinės apraiškos derinamos su bendrosiomis. Padaugėja intoksikacijos požymių, pakyla temperatūra, atsiranda šaltkrėtis ir gausus prakaitavimas. Toliau plintant pūlingiems židiniams, situacija žymiai pablogėja. Galimi daugybiniai kaulų pažeidimai, pūlingo perikardito ar pūlingos destruktyvios pneumonijos išsivystymas.
Esant vietinei ūminio hematogeninio osteomielito eigai, vietiniai požymiai dominuoja, bet nėra vieninteliai: intoksikacijos simptomai pasireiškia bet kuriuo atveju. Apklausus pacientą, būtinai pasitaiko skundų dėl nepatenkinamos bendros būklės, šaltkrėčio, karščiavimo. Išoriškai atkreipiamas dėmesys į odos patinimą, jos blyškumą ar paraudimą, matomas kraujagysles. Palpatoriškai aptinkama didėjanti skausminga sritis, bandant perkusiją skausmas tampa ypač ryškus. [ 6 ]
Pirmieji požymiai
Ūminis hematogeninis osteomielitas prasideda staiga, dažnai – po traumos (net ir nedidelės) arba kito provokuojančio veiksnio (pvz., hipotermijos).
Pagrindinis ir nuolatinis patologijos požymis yra kaulų skausmas, plintantis nuo skausmingo iki ypač intensyvaus. Skausmas neleidžia žmogui miegoti, daro jį irzlų, nervingą. Paprastai itin nemalonūs pojūčiai plinta į visą pažeistą galūnę, tačiau skausmo židinį dažnai galima neabejotinai nustatyti. Toks skausmo sindromas atsiranda dėl padidėjusio vidinio slėgio kaule augančio uždegiminio proceso fone. Pažymėtina, kad kaulų skausmui būdingas pastovumas.
Kitas pagrindinis ūminio osteomielito požymis yra aukšta temperatūra. Pradinėje patologinėje stadijoje rodikliai gali būti 37–38 °C diapazone, tačiau išsivysčius generalizuotam osteomielitui, temperatūra staigiai ir tolygiai pakyla iki 39–41 °C, kartais lydima karščiavimo. Kartu su generalizuota hipertermija pažeidimo srityje pastebimas vietinis temperatūros padidėjimas.
Trečiasis pradinis ligos požymis yra pažeistos galūnės funkcinis sutrikimas. Pacientas pradeda šlubčioti, motorinė veikla smarkiai apribota iki visiško neįmanomumo. Net ir nedidelis pažeistos galūnės judesys sukelia stiprų skausmą, kuris verčia žmogų rasti priverstinę padėtį su maksimaliu įmanomu raumenų atsipalaidavimu. Visų pirma, kai pažeistas klubas, pacientas mieliau lenkia koją tiek klubo, tiek kelio sąnariuose: galūnė šiek tiek pasukta į išorę. Jei ši padėtis išlieka ilgą laiką, gali susidaryti lenkiamojo sąnario kontraktūra.
Tuomet, praėjus maždaug 48–96 valandoms nuo ūminio osteomielito pradžios, pažeista galūnė patinsta. Laikui bėgant, edema plinta į kitus audinius. Oda virš patologinio židinio tampa įsitempusi, tanki. Tai smarkiai pablogina bendrą savijautą. Sunki patologijos eiga gali lydėti ligos išplitimą į kitus kaulus.
Vietiniai ūminio hematogeninio osteomielito simptomai
Ūminis hematogeninis osteomielitas prasideda staigiu temperatūros pakilimu. Tuo pačiu metu patologinio židinio srityje atsiranda skausmas. Pažeista galūnė praranda gebėjimą judėti, pacientas bando jai suteikti priverstinę padėtį. Ribota sritis patinsta, oda tampa pastinga, palpuojant pastebimas vietinis temperatūros padidėjimas. Po trumpo laiko patinusi vieta parausta, pastebimas temperatūros svyravimas.
Mikroosteoperforacija patvirtina padidėjusį intraosseinį slėgį, kuris leidžia nustatyti diagnozę net ir nesant pūlingų masių kaulų čiulpų ertmėje ar po antkauliu. Kai kuriais atvejais tikslinga atlikti diagnostinę kaulų punkciją su tolesniu gautos medžiagos citologiniu tyrimu.
Kraujo tyrimai rodo leukocitozę ir formulės poslinkį į kairę, taip pat toksinį neutrofilų granuliarumą. Eritrocitų nusėdimo greitis yra žymiai padidėjęs, ir šis padidėjimas yra stabilus. Taip pat pakinta kraujo baltymų spektras: atsiranda disproteinemija, padidėja globulino frakcijos, hipoalbuminemija. Užsitęsusį osteomielitą lydi anemija, susijusi su cerebrospinaliniu toksiniu slopinimu.
Skausmo pobūdis sergant ūminiu hematogeniniu osteomielitu
Skausmas sergant ūminiu hematogeniniu osteomielitu:
- Stiprus;
- Tvenkinys;
- Sustiprėja palpuojant ir bakstelėjus patologinę sritį;
- Po kurio laiko tampa itin aštrūs, nepakeliami, su akimirksniu paūmėja menkiausiu judesiu.
Dėl stipraus skausmo sindromo pacientas užima priverstinę padėtį, negali nei valgyti, nei miegoti, tampa irzlus. Jei nesuteikiama pagalba, yra psichinės sumišimo, delyro ir haliucinacijų galimybė.
Klasifikacija
Priklausomai nuo eigos, išskiriamas ūminis ir lėtinis osteomielitas.
Patologijos vystymosi mechanizmas taip pat atsispindi klasifikacijoje:
- Endogeninis osteomielitas (hematogeninis);
- Egzogeninis (dėl traumos, chirurginės intervencijos, šautinės žaizdos ir kt.);
- Neurogeninis (kontaktinis suspaudimas).
Priklausomai nuo klinikinio proceso stadijos, išskiriami šie tipai:
- Ūminis osteomielitas (trunka iki 14–21 dienos);
- Poūmis (iki 22–28 dienų);
- Lėtinis (daugiau nei 28 dienos).
Netipines ligos formas apibūdina Brody abscesas, albumininis osteomielitas Ollier, sklerozuojantis osteomielitas Garre.
Pagal klinikinį vaizdą, ūminis hematogeninis osteomielitas praeina per tokius etapus:
- Paciento savijauta pablogėja, prarandamas apetitas, atsiranda nepaaiškinama apatija.
- Yra nemiga, karščiavimas, galimi dispepsijos reiškiniai.
- Maždaug po 24 valandų temperatūra pasiekia aukštą lygį (apie 39 °C).
- Intoksikacija sustiprėja, oda tampa blyški arba melsva. Skausmas ryškus, aštrus, aktyvių judesių nėra, pasyvūs judesiai labai riboti.
Kai patologinis židinys prasiveržia, oda tampa hiperemiška, paciento būklė šiek tiek pagerėja. Galimas kelių kaulų židinių susidarymas – maždaug po 1–2 savaičių nuo pirminio židinio atsiradimo.
Formos
Pagal patologinio židinio lokalizacijos sritį ūminis pūlingas hematogeninis osteomielitas yra epifizinis, metafizinis, diafizinis, su pažeidimais kempinės formos, plokščiaisiais ir trumpaisiais kaulais. Patologinio proceso simptomai ir gydymo ypatumai priklauso tiek nuo paciento amžiaus ir bendros sveikatos būklės, tiek nuo uždegimo zonos vietos. Ilgųjų vamzdinių kaulų metafizės ir diafizės daugiausia pažeidžiamos ikimokykliniame ir pradiniame mokykliniame amžiuje. Patologijos vaizdas yra daugialypis ir glaudžiai susijęs su tokiais veiksniais kaip patogeninio mikroorganizmo imuniteto būsena ir virulentiškumas.
Vietinė ūminio hematogeninio osteomielito forma nėra „grynoji“, nes joje derinami ir vietiniai, ir bendrieji požymiai, nors vietiniai požymiai yra šiek tiek dominuojantys. Kaulo srityje yra ryškus, šiurkštus skausmas, atkreipia dėmesį į stiprų patinimą (oda patinusi, įsitempusi). Palietus, pacientas aiškiai reaguoja į skausmą. Esant vietinei formai, kurį laiką gali būti išsaugoti motoriniai gebėjimai.
Patologija daugiausia pažeidžia ilguosius vamzdinius kaulus. Plokšieji ir trumpieji kaulai pažeidžiami daug rečiau. Daugeliu atvejų pažeidžiami kaulai:
- Šlaunikaulis (iki 40% atvejų);
- Blauzdikaulis (apie 30% atvejų);
- Žastikaulis (apie 10%).
Daug rečiau problema aptinkama pėdos, dubens ir viršutinio žandikaulio kauluose.
Ūminis hematogeninis ilgųjų vamzdinių kaulų osteomielitas pasireiškia skirtingai. Taigi, galime kalbėti apie šiuos ligos variantus:
- Metadiafizinis ūminis hematogeninis osteomielitas – pažeidžia metafizę ir daugiau nei 50 % diafizės;
- Metaepifizinis ūminis hematogeninis osteomielitas – pažeidžia metafizę ir didžiąją dalį epifizės;
- Metafizinis osteomielitas – tęsiasi iki epifizės arba diafizės krašto;
- Visiškas osteomielitas – pažeidžia diafizę ir abi metafizes.
Ūminio hematogeninio osteomielito septikopiemija yra ypač dažnas ligos variantas, pasireiškiantis ūminiu sepsio išsivystymu. Kai kuriems pacientams pastebimas trumpas prodrominis intervalas, kuriam būdingas nuovargio jausmas, silpnumas, galvos skausmas. Temperatūra pakyla iki 39 °C, o paros metu ji smarkiai svyruoja 1,5–2 °C. Skausmas pažeidimo srityje atsiranda po poros valandų nuo patologinio proceso pradžios. Skausmo sindromas yra šiurkštus, pasižymi dideliu intensyvumu, pacientas negali nei valgyti, nei miegoti, nuolat yra priverstinėje padėtyje, visais įmanomais būdais vengdamas prisilietimo prie pažeistos galūnės. Bendra savijauta yra labai prasta, yra aiškių sunkios intoksikacijos požymių. Vietinės apraiškos atsiranda palaipsniui, skausmas lokalizuojasi tik antrą dieną, tačiau reakcija į prisilietimą atsiranda beveik iš karto. Patinimas ir vietinis vaizdas išryškėja tik trečią ar ketvirtą dieną. Jei nesuteikiama medicininė pagalba, edemos vietą papildo paraudimas ir svyravimai. Šią formą dažnai lydi pūlingo-infekcinio proceso metastazės, pūlingų židinių susidarymas kituose audiniuose ir organuose (kaulų struktūrose, plaučiuose, inkstuose, kepenyse).
Toksinė ūminio hematogeninio osteomielito forma (kiti pavadinimai – žaibinis, adinaminis) pasižymi sunkiausia eiga, dominuojančiomis bendromis toksinėmis apraiškomis. Patologija vystosi greitai, hipertermija yra staigi, greitai pasiekianti aukštas 40–41 °C vertes. Būklė yra ypač sunki, galimas sąmonės sutrikimas, kliedesiniai-haliucinaciniai epizodai. Sutrinka širdies veikla: atsiranda tachikardija, silpnas pulsas, prislopinti širdies tonai. Dėl netipiškų simptomų šią formą dažnai sunku diagnozuoti. Paciento būklė yra labai sunki, todėl daugeliu atvejų neįmanoma nustatyti pirminio uždegimo židinio.
Komplikacijos ir pasekmės
Ūminio hematogeninio osteomielito komplikacijos yra vietinės ir bendrosios.
Tarp vietinių dažniausiai pasitaiko:
- Deformacijos, kaulų defektai;
- Patologiniai lūžiai;
- Netikrų sąnarių susidarymas;
- Ankilozė;
- Pūlingas artritas, flegmonos;
- Osteomielitinės opos;
- Fistulės sienelės piktybinis navikas.
Galimos dažnos komplikacijos:
- Septinės būklės;
- Inkstų amiloidozė;
- Vidaus organų distrofija.
Dažniausia komplikacija yra sepsis: jos išsivystymas pastebimas, jei gydymo priemonės yra pavėluotos arba netinkamos.
Pūlingo artrito atsiradimas atsiranda dėl infekcinio agento plitimo iš pažeisto kaulo per limfinę sistemą arba dėl pūlingo proveržio į sąnario ertmę.
Patologinis kaulo lūžis atsiranda dėl pažeisto kaulo sunaikinimo.Šiuo atveju kartais susidaro klaidingas sąnarys - patologija, kuriai būdingas stabilus kaulo elemento tęstinumo ir mobilumo sutrikimas, kuris nėra būdingas konkrečiam skyriui.
Epifizės ir metafizės hematogeninė patologija gali sukelti augimo sutrikimą ir didelį kaulo iškraipymą (sutrumpėjimą), kurį lemia tiesioginė židinio vieta šalia augimo zonos. [ 7 ]
Diagnostika ūminis hematogeninis osteomielitas
Diagnostinės priemonės prasideda nuo skundų rinkimo ir anamnezės surinkimo.
Pacientas skundžiasi karščiavimu, skausmu pažeistame kaule, sutrikusia motorine funkcija. Anamnezėje gali būti traumos, chirurginių intervencijų, taip pat kitų infekcinių židinių buvimo organizme požymių.
Fizinės apžiūros metu pastebimas padidėjęs skausmas palpuojant ir perkusijai, padidėjusi temperatūra, hiperemija ir edema patologinio židinio projekcijos srityje.
Tyrimai rodo uždegiminio proceso buvimą organizme: kraujyje yra leukocitozė su poslinkiu į kairę, taip pat padidėja eritrocitų nusėdimo greitis. Šlapime yra baltymų, eritrocitų ir cilindrų.
Instrumentinė diagnostika atliekama naudojant šiuos tyrimus:
- Rentgenografija – apibrėžia tipišką ūminio hematogeninio osteomielito vaizdą. Ji apima: neryškų kaulo vaizdą, kaulo skersinių virpėjimą ir vėliau – pakaitomis besikeičiančias kaulo retėjimo ir sustorėjimo zonas, antkaulio sustorėjimą. Ūminio hematogeninio osteomielito radiologiniai požymiai nustatomi palaipsniui, per 2–3 savaites nuo ligos pradžios. Iš pradžių nustatomas antkaulio atsisluoksniavimas su antkaulio uždegimo apraiškomis. Vėliau metafizės zonoje susidaro retų audinių plotai. Po 8–16 savaičių susidaro sekvestracijos ir ertmės.
- Ūminio hematogeninio osteomielito radiologinę diagnozę galima papildyti fistulografija su kontrastine medžiaga. Tyrimo dėka atskleidžiamas kaulų ertmių ir aplinkinių minkštųjų audinių struktūrų užpildymo kontrastine medžiaga laipsnis.
- Ultragarsas padeda įvertinti uždegiminės reakcijos plitimo laipsnį minkštuosiuose audiniuose, aptikti sekvestracijas ir paraosinius pūlingus židinius.
- Angiografija naudojama avaskuliariniams kaulų segmentams nustatyti ir flebotrombozei atmesti.
Sukėlėjui nustatyti atliekamas atskiras bakteriologinis tyrimas. Dauguma pacientų išskiriami su Staphylococcus aureus, kiek rečiau su Pseudomonas bacillus arba Proteus, dar rečiau su Enterobacteriaceae arba anaerobinėmis bakterijomis. [ 8 ]
Diferencialinė diagnostika
Diferencinė diagnozė nustatoma tarp hematogeninio ir potrauminio osteomielito.
Hematogeninis uždegimas |
Potrauminis uždegimas |
|
Jie dažniau serga |
Vaikams ir paaugliams |
Dažniausiai suaugę pacientai |
Infekcijos tipas |
Endogeninis-hematogeninis |
Egzogeninis |
Etiologinis veiksnys |
Hematogeninė infekcija |
Trauma kartu su infekcija |
Dominuojantis patogenas |
Kokų, Escherichia coli arba Pseudomonas, Proteus, mišri infekcija |
|
Reaktyvioji būsena |
Staigus organizmo reaktyvumo padidėjimas |
Normalus kūno reaktyvumas |
Morfologinis veiksnys |
Pirminis osteomielitas |
Antrinis pūlingas ostitas |
Sekvestracija |
Tikros sekvestracijos vyksta viso patologinio proceso metu. |
Pirmiausia atsiranda pseudokvestrai, o tikrieji – vėliau. |
Lūžis |
Tai reta |
Pasireiškia kaip pagrindinė patologija |
Sąnario infekcija |
Tai gana dažnas reiškinys |
Retai, tik sąnarinių lūžių atvejais |
Sepsinės komplikacijos |
Dažnai |
Retai |
Su kuo susisiekti?
Gydymas ūminis hematogeninis osteomielitas
Terapinės priemonės yra skubios ir sudėtingos, jos apima kuo ankstesnį poveikį sukėlėjui, padeda išvengti septinių komplikacijų ir apriboti vietinį infekcijos židinį. Svarbu kuo greičiau palengvinti intoksikaciją, sumažinti gyvybiškai svarbių organų apkrovą, optimizuoti paciento apsauginį potencialą ir paruošti jį būsimai chirurginei intervencijai. [ 9 ]
Visų pirma, būtina normalizuoti kūno temperatūrą ir užkirsti kelią toksemijos išsivystymui, o tai ypač svarbu vaikams. Taikyti fizinius aušinimo metodus, medikamentiniu būdu išplėsti periferines kraujagysles (drotaverinas, papaverinas) ir sumažinti temperatūrą (skirti 4 % amidopirino po 0,1 ml/kg, 50 % analgino po 0,1 ml kiekvienais kūdikio gyvenimo metais). Homeostazė koreguojama infuzuojant į veną, siekiant pašalinti hipovolemiją ir stabilizuoti vandens-druskų bei rūgščių-šarmų pusiausvyrą.
Infuzinė terapija pradedama skiriant gliukozės tirpalą ir vidutinės bei mažos molekulinės masės polimerus, turinčius detoksikacinį gebėjimą (Reopolyglukin, Hemodez ir kt.), taip pat baltymų tirpalus (natūralią plazmą, albuminą, kraują). Skysčių tūriai papildomi elektrolitų tirpalais. Acidozės būsena koreguojama skiriant 4% natrio bikarbonato arba trisamino. Esant sunkiam apsinuodijimui su dispepsija ir hipokalemija, skiriamas kalio chloridas. Jei reikia naudoti specialius metodus, atliekama hemosorbcija – ekstrakorporinis kraujo valymas.
Sudėtingiausiems pacientams atliekama pakaitinė kraujo perpylimo procedūra, kurios metu pakeičiama 1,5–2 tūrio cirkuliuojančio kraujo. Taip pat taikoma forsuota diurezė, didinant vandens kiekį 5 % gliukozės tirpalu, Ringerio-Lokės tirpalu ir toliau skiriant manitolio bei Lasix.
Kai kuriems pacientams sėkmingai taikoma plazmaferezė, naudojami proteolizės inhibitoriai (Trasylol, Contrical). Išsėtinės intravaskulinės koaguliacijos sindromui pašalinti į veną kas 6 valandas (ne anksčiau kaip po 12 valandų po operacijos) leidžiamas heparinas po 1–150 vienetų/kg. Kapiliarų pralaidumui mažinti vartojami vitaminas C, rutinas ir kalcio turintys vaistai.
Metabolizmui suaktyvinti skiriami pentoksolis, metiluracilas, kalio orotatas. Imunoterapinės priemonės apima hiperimuninės antistafilokokinės plazmos, stafilokokinės vakcinos ir hiperimuninės antistafilokokinės γ-globulino infuziją.
Privaloma teikti parenteralinę mitybą, apskaičiuotą atsižvelgiant į rekomenduojamą kalorijų kiekį ir baltymų, riebalų, angliavandenių pusiausvyrą. Jei įmanoma, pacientas palaipsniui perkeliamas į įprastą mitybą.
Antibiotikų terapija atliekama kartu su infuzijomis (į veną, į raumenis), taip pat intraosseous (į pažeistą kaulą). Prieš nustatant sukėlėją, negaištant laiko, didelėmis dozėmis į veną leidžiama penicilino natrio druska. Intraosseous vartojimas apima plataus veikimo spektro antibiotikų vartojimą.
Praėjus 48 valandoms po bakterijų tyrimų įvertinimo, priklausomai nuo atsparumo, skiriama intrakaulinė injekcija: cefalosporinų preparatų, gentamicino, klaforano ir kt. Į šlaunikaulio arteriją galima papildomai suleisti 5–10 milijonų vienetų penicilino su 20 ml 0,25 % novokaino.
Intrakaulinės injekcijos preparatai iš anksto atšaldomi iki +20 °C.
Vietinis ūminio hematogeninio osteomielito gydymas
Pagrindinis vietinio gydymo tikslas – sumažinti didelį intrakaulinį slėgį ir užkirsti kelią tolesniam patologinio proceso plitimui. Periostomą papildo specifinės mikroskopinės trepanacijos, kurios leidžia drenuoti ertmę nepažeidžiant kaulinės struktūros.
Technika apima šias manipuliacijas:
- Odos ir PJC pjūvis labiausiai skausmingoje srityje;
- Raumenų atsiskyrimas išilgai skaidulų;
- Periosteum flegmono atidarymas, o jo nesant - periosteum disekcija;
- Perforacijos skylių išpjovimas naudojant specialias frezas, centre įstatant adatą intraosseinei antibiotikų terapijai;
- Gipso įtvaras.
Esant visiškiems kaulų pažeidimams, minėtos manipuliacijos atliekamos dviejose metafizinėse srityse. Pooperaciniu laikotarpiu pacientas kasdien aprengiamas ir apžiūrimas, prireikus atliekama žaizdų revizija. Taip pat tiriama visa skeleto sistema, siekiant laiku nustatyti galimus antrinius infekcijos židinius. Jei tokių židinių randama, atliekama kaulo punkcija su temperatūros ir slėgio matavimais.
Atslūgus ūminiam uždegiminiam procesui, galima taikyti kineziterapiją. Skiriama antibakterinių vaistų elektroforezė, UVA, itin aukšto dažnio terapija.
Maždaug po mėnesio atliekama kontrolinė rentgenograma ir įvertinama gydymo dinamika.
Ūminio hematogeninio osteomielito chirurginis gydymas
Chirurginė intervencija hematogeninio osteomielito atveju nustatoma esant:
- Sekvestracija;
- Osteomielitinė kaulo ertmė;
- Fistulės arba opos;
- Parenchiminių organų pokyčiai (dėl osteomielito);
- Esant lokalizuotam piktybiniam navikui.
Ūminio hematogeninio osteomielito chirurginis gydymas gali būti radikalus, įprastinis radikalus ir rekonstrukcinis.
Radikalios intervencijos apima:
- Pažeisto kaulo segmento marginalinė rezekcija;
- Ilgojo kaulo dalies rezekcija komplikuoto trauminio osteomielito atveju;
- Ilgojo kaulo dalies segmentinė rezekcija;
- Segmento su pažeistu kaulu disartikuliacija arba pašalinimas.
Sąlygiškai radikalizuotos intervencijos apima šias:
- Fistulozekvestrektomija – apima fistulės kanalų iškirpimą kartu su kaulų sekvestracija;
- Sekvestrnekrektomija – tai sekvestruotų darinių pašalinimas iš suspaustos dėžutės po kaulo trepanacijos arba kaulinės ertmės pašalinimas laivakaulio plokštumos forma;
- Fistulosekvestrnekrektomija (kitas pavadinimas: išplėstinė nekrektomija) – tai nekrozės, sekvestro, granuliacijos, fistulės ar randinio audinio gabalėlio pašalinimas sveikose struktūrose;
- Atliekama ilgojo vamzdinio kaulo trepanacija su sekvestrektomija, siekiant pasiekti suspaustą dėžutę kaulų čiulpų kanale ir toliau atnaujinti jos praeinamumą;
- Osteomielitinio židinio pašalinimas, po kurio atliekama dvilokė perkutaninė suspaudimo-distrakcijos osteosintezė, siekiant pakeisti kaulo defektą.
Atkuriamosios intervencijos apima ryškių audinių defektų pakeitimą ir gali būti tokios:
- Minkštųjų audinių plastika (atvartų perkėlimo priemonės);
- Plastiko pakeitimas vaskuliarizuotu audiniu;
- Kombinuoti metodai;
- Likutinės ertmės užpildymas;
- Kaulų ertmių plastika su krauju maitinamais audiniais (pvz., mioplastika);
- Pakeitimo operacija naudojant Ilizarovo metodą, ekstraaksialinė osteosintezė.
Prevencija
Profilaktika apima ankstyvą diagnozę, savalaikį hospitalizavimą, visapusišką terapinę ir chirurginę priežiūrą pacientams, sergantiems bet kokiais infekciniais-uždegiminiais procesais. Prireikus skiriami antibiotikų terapijos kursai, antistafilokokinė plazma ir imunizacija stafilokokiniu toksinu, autovakcinacija, retikuloendotelinės sistemos funkcijų stimuliavimas. Būtina atmesti agresyvaus provokuojančių veiksnių, tokių kaip staigus aplinkos temperatūros pokytis (hipotermija, perkaitimas), trauma ir kt., poveikio galimybę.
Ūminio hematogeninio osteomielito išsivystymo galima išvengti vengiant potencialiai nepalankių veiksnių įtakos. Pavyzdžiui, kalbame apie tarpinius infekcinius procesus, stresines situacijas, per didelį fizinį krūvį, per didelio šalčio ar karščio veiksnius.
Įprastos terapinės intervencijos apima:
- Vedant sveiką gyvenimo būdą;
- Visavertė, įvairi ir kokybiška mityba;
- Venkite stresinių situacijų;
- Reguliarus imuniteto stiprinimas;
- Laiku atliekamas infekcinių židinių valymas;
- Laiku kreiptis medicininės pagalbos dėl sužalojimų, traumų, žaizdų.
Svarbų vaidmenį atlieka ir vengia savigydos: patologinių procesų vystymesi, su traumomis (tiek uždaromis, tiek atviromis) konsultacijos su gydytojais yra privalomos.
Prognozė
Visi pacientai, kuriems buvo ūminis hematogeninis osteomielitas, būtinai turi būti įtraukti į ambulatorinę istoriją. Tai būtina norint laiku nustatyti ligos atsinaujinimą (paūmėjimą), įvertinti gydymo rezultatus, profilaktinį gydymą antibiotikais (pavyzdžiui, „pavojingiausiais“ laikotarpiais – pavasarį ir rudenį). Asmuo, susirgęs šia liga, turėtų apsilankyti pas savo šeimos gydytoją bent du kartus per metus.
Nuo pirmos dienos po hematogeninio osteomielito operacijos pacientas palaipsniui didina motorinį aktyvumą:
- Leiskite pasisukimus lovos ribose;
- Atlikite kvėpavimo pratimus (statinius ir dinaminius);
- Rekomenduojama liemenį kelti laikant už virš lovos esančio pakabinimo įtaiso.
Siekiant paspartinti reabilitaciją, pagerinti trofinius ir medžiagų apykaitos procesus, skiriamos fizinės procedūros, ypač magnetoterapija ir UVB terapija. Terapinis kineziterapijos kursas gali apimti nuo penkių iki dešimties procedūrų.
Apskritai ūminio hematogeninio osteomielito prognozė yra sąlyginai palanki. Paciento pasveikimo ir visiško raumenų ir skeleto mechanizmų funkcionalumo atkūrimo galimybės priklauso nuo patologinio proceso laipsnio ir pasirinktos terapijos sėkmės, taip pat nuo chirurginio gydymo savalaikiškumo ir radikalumo.
Autoritetingų knygų ir tyrimų, susijusių su ūminio hematogeninio osteomielito tyrimais, sąrašas
- „Kaulų ir sąnarių infekcijos: nuo mikrobiologijos iki diagnostikos ir gydymo“ – autoriai: W. Zimmerli, ME Corti (metai: 2015)
- „Osteomielitas: diagnozė, gydymas ir prognozė“ – Mahmut Nedim Doral (metai: 2012 m.)
- „Vaikų osteoartikulinės infekcijos“ – Pierre'as Lascombesas, Antoine'as G. S. Lascombesas (metai: 2017 m.)
- „Osteomielitas: rizikos veiksniai, diagnozė ir gydymo galimybės“ – Thore Zantop (metai: 2016 m.)
- „Osteomielitas – medicininis žodynas, bibliografija ir anotuotas interneto nuorodų tyrimų vadovas“ – „Icon Health Publications“ (metai: 2004 m.)
- „Osteomielitas: simptomai, priežastys ir gydymas“ – autorius Alton Carr (metai: 2012 m.)
- „Osteomielito tyrimų pažanga“ – Carlos A. Leonard (metai: 2007 m.)
- „Kaulų ir sąnarių infekcijos: nuo bakteriologijos iki diagnostikos ir gydymo“ – Andreas F. Mavrogenis (metai: 2018 m.)
- „Klinikinių mikrobiologijos procedūrų vadovas, 1 tomas“, autorė Amy L. Leber (metai: 2016 m.)
- „Osteomielitas: naujos įžvalgos sveikatos priežiūros specialistams: 2012 m. leidimas“ – Q. Ashton Acton (metai: 2012 m.)
Literatūra
Kotelnikovas, šeimos gydytojas traumatologas / redagavo Kotelnikovas šeimos gydytojas, Mironovo bendraamžiai - Maskva: GEOTAR-Media, 2018.

