Medicinos ekspertas
Naujos publikacijos
Osteoblastoklastoma
Paskutinį kartą peržiūrėta: 29.06.2025

Visas „iLive“ turinys yra peržiūrėtas medicinoje arba tikrinamas, kad būtų užtikrintas kuo didesnis faktinis tikslumas.
Mes turime griežtas įsigijimo gaires ir susiejamos tik su geros reputacijos žiniasklaidos svetainėmis, akademinių tyrimų institucijomis ir, jei įmanoma, medicininiu požiūriu peržiūrimais tyrimais. Atkreipkite dėmesį, kad skliausteliuose ([1], [2] ir tt) esantys numeriai yra paspaudžiami nuorodos į šias studijas.
Jei manote, kad bet koks mūsų turinys yra netikslus, pasenęs arba kitaip abejotinas, pasirinkite jį ir paspauskite Ctrl + Enter.
Osteoblastoklastoma yra navikinis procesas, kuris gali būti gerybinis arba piktybinis ir pažeidžia įvairius skeleto kaulus. Iš pradžių patologija buvo vadinama gigantoceluliniu naviku (nuo 1912 m.), po 10 metų dr. Stewart pasiūlė pavadinimą osteoklastoma. Ir tik 1924 m. profesorius Rusakovas pristatė patikslintą terminą „osteoblastoklastoma“, kuris tiksliau atitiko naviko ląstelinę sudėtį.
Šiandien osteoblastoklastoma laikoma tikru naviku – minkštųjų audinių naviku su plačiu kraujagyslių tinklu. Vienintelis teisingas gydymo būdas yra naviko pašalinimas sveikuose audiniuose, kartais kartu su kaulo transplantacija. [ 1 ]
Epidemiologija
Kaulų navikų dažnis visame pasaulyje svyruoja nuo 0,5 iki 2 %. Remiantis Jungtinių Valstijų statistika, dažniausiai pasitaiko osteosarkoma (apie 34 % atvejų), chondrosarkoma (27 %) ir Ewingo navikas (18–19 %). Rečiau pasitaiko chordomos, fibrosarkomos, fibrosarkomos, histiocitomos, gigantinių ląstelių navikai ir angiosarkomos.
Dažnis labai koreliuoja su amžiumi. Taigi, pirmasis naviko augimo padidėjimas nustatomas paauglystėje (apie 16 metų amžiaus), o antrasis – vidutinio amžiaus.
Osteoblastoklastoma yra gana dažnas navikas. Jis pasireiškia maždaug 2–30 % visų kaulų navikų. Dažniau pažeidžia moterys, tačiau gali sirgti ir vyrai, daugiausia 18–40 metų amžiaus. Vaikai iki 12 metų serga retai, tačiau net ir šiame amžiaus tarpsnyje sergamumas neatmetamas. Yra aprašyti šeiminiai ir paveldimi osteoblastoklastomos atvejai.
Dažniausiai (apie 75%) navikas randamas ilguose vamzdiniuose kauluose, daug rečiau pažeidžiami plokšti ir maži kaulai.
Ilguosiuose vamzdiniuose kauluose daugiausia pažeidžiama epimetafizė, o vaikystėje – metafizė. Neoplazma neišauga į epifizės ir sąnarinės kremzlės sritį. Labai retai problema aptinkama diafizėje (mažiau nei 0,5 % atvejų).
Pažymima, kad tobulėjant medicinai, osteoblastoklastomos dažnis išlieka stabilus, tačiau mirtingumas gerokai sumažėjo. Pagrindine ir labiausiai tikėtina patologijos priežastimi laikomas jonizuojančiosios spinduliuotės poveikis. Taigi, rizika padidėja žmonėms, gavusiems dideles spindulinės terapijos dozes, taip pat tiems pacientams, kuriems buvo suleisti radioizotopai (diagnozavimo ar gydymo tikslais). Kiti dažni etiologiniai veiksniai yra nepalanki ekologija ir paveldimumas. [ 2 ]
Priežastys osteoblastoklastomos
Osteoblastoklastoma yra patologiškai pakitusių ląstelių židinys, galintis atsirasti beveik bet kurioje skeleto dalyje. Nepaisant struktūros anomalijų, patologinės ląstelės toliau dalijasi, kaip ir sveikuose audiniuose. Jų struktūra labai skiriasi nuo normos, todėl pakeičiamos tiesiogiai pažeisto kaulo savybės ir tipinė jo funkcija. Patologiškai pakitusios piktybinės ląstelės įgyja polinkį nekontroliuojamai, dažnai greitai daugintis, dėl to padidėja naviko tūris. Anksčiau normalų kaulinį audinį gali išstumti naviko struktūros, o atskiros patologinės ląstelės gali būti atskirtos ir su krauju ar limfa pernešamos į kitas, tolimas anatomines zonas. Tokiu būdu susidaro metastazės.
Yra žinoma, kad piktybinės osteoblastoklastomos šaltinis gali būti bet koks piktybinis navikas, esantis bet kurioje kūno dalyje (įskaitant vidaus organų navikus). Proceso plitimo būdas yra metastazės. Tačiau dauguma osteoblastoklastomų (tiek gerybinių, tiek piktybinių) yra pirminiai navikai, kurie atsiranda ir išsivysto pirmiausia ir toje pačioje vietoje.
Apskritai osteoblastoklastomos yra daugiafaktoriniai navikai, kurių tikslios priežastys šiuo metu nėra nustatytos. Navikų atsiradimo sąlygos apima tokias:
- Imunodeficito būsena;
- Įgimti audinių pokyčiai;
- Mutageninis aplinkos poveikis;
- Hormoniniai pokyčiai;
- Gretutinės patologijos ir traumos (trauma dažnai būna anamnezėje).
Rizikos veiksniai
Trūksta tikslių duomenų apie osteoblastoklastomų susidarymo priežastis. Tačiau ekspertai teigia, kad yra keletas veiksnių, susijusių su padidėjusia kaulų onkopatologijų rizika:
- Paveldimumas. Daugeliu atvejų polinkis į naviko procesus yra genetiškai nulemtas. Visų pirma, tai gali būti Leigh Fraumeni sindromo atveju, kuris lemia įvairių navikų, įskaitant vėžinius navikus ir sarkomą, vystymąsi.
- Paget'o liga. Liga gali pažeisti vieną ar daugiau kaulų ir priklauso ikivėžinėms patologijoms. Sergant šiuo sutrikimu, kaulai sustorėja ir tuo pačiu metu tampa trapūs, todėl dažnai lūžta patologiniai lūžiai. Osteosarkomos pasitaiko maždaug 8 % sunkios Paget'o ligos atvejų.
- Daugybiniai kauliniai išaugimai, egzostozės.
- Daugybinės osteochondromos (įskaitant paveldimas).
- Daugybinės enchondromos (rizika maža, bet vis dar yra).
- Radiacinė ekspozicija (įskaitant intensyvią spinduliuotę, naudojamą kitiems naviko procesams gydyti, ir radioaktyviojo radžio bei stroncio poveikį).
Ypatinga rizikos kategorija apima spindulinį gydymą vaikystėje ir jauname amžiuje, kai gaunamos dozės viršija 60 Gray.
Ekspertai atkreipia dėmesį į tai, kad nejonizuojantys spinduliai, ypač mikrobangų ir elektromagnetinė spinduliuotė, sklindanti iš elektros linijų, mobiliųjų telefonų ir buitinių prietaisų, nekelia osteoblastoklastomos rizikos.
Pathogenesis
Osteoblastoklastomos atsiradimo ir vystymosi patogeneziniai ypatumai nėra iki galo išaiškinti dėl patologijos sudėtingumo. Pagrindinė naviko susidarymo priežastis yra ląstelių diferenciacijos sutrikimas dėl netinkamo imuninės sistemos veikimo. Dėl to auga navikas, sudarytas iš „neteisingų“, nediferencijuotų ląstelių, kurios lemia naviko savybes ir struktūriškai primena nesubrendusias ląsteles. Jei ląstelių struktūra yra artima normaliai, bet nėra, tai vadinama gerybine osteoblastoklastoma. Esant ryškiems ląstelių struktūros pokyčiams, navikas priskiriamas piktybiniams procesams. Tokiam navikui būdingas antigeninės ląstelės raukšlės pokytis, nekontroliuojamas augimas ir ląstelių dalijimasis. Kartu su ląstelių struktūros specifiškumo praradimu kenčia ir funkcionalumas. Be kita ko, piktybinė osteoblastoklastoma nuo gerybinės osteoblastoklastomos skiriasi invazijos į netoliese esančius sveikus audinius procesu. Gerybinio kaulų naviko atveju nėra polinkio į sveikas struktūras, nėra polinkio greitai augti ir plisti po visą kūną, nėra polinkio savavališkam savęs naikinimui ir apsinuodijimui naviko irimo produktais.
Visais atvejais, nepriklausomai nuo patologijos gerybiškumo, kaulų struktūra yra sunaikinama. Dėl to pažeistas kaulo segmentas tampa trapus, trapus. Dažnai kreipimosi į gydytojus priežastis yra patologinis lūžis, atsirandantis net ir esant minimaliam krūviui.
Svarbu atkreipti dėmesį: proceso gerybiškumas visada yra sąlyginė būsena, nes yra piktybiškumo rizika, o gerybinis židinys transformuojasi, atsiranda piktybinė osteoblastoklastoma.
Simptomai osteoblastoklastomos
Klinikinis osteoblastoklastomos vaizdas daugiausia priklauso nuo patologinio proceso lokalizacijos ir stadijos. Paprastai navikui būdingi šie požymiai:
- Neoplazma yra vieniša;
- Daugiausia paveikia apatinių arba viršutinių galūnių vamzdinius kaulus;
- Rečiau aptinkamas plokščiuose kauluose;
- Pažeistoje srityje yra stiprus skausmas;
- Odos ir kraujagyslių raštas virš patologinio židinio padidėja;
- Serganti galūnė deformuota (lokalinis tūrio padidėjimas);
- Sutrikdomas arčiausiai osteoblastoklastomos esančio sąnario arba visos galūnės darbas;
- Palpatoriškai nustatytas sutankintas židinis su būdingu „pergamento traškėjimu“.
Apskritai simptomus galima suskirstyti į vietinius ir bendruosius. Vietiniai simptomai nustatomi vizualiai – ypač galima pamatyti kaulo fragmento išlinkimą ar išsipūtimą. Taip pat atkreipiamas dėmesys į odos pokyčius virš patologinio židinio: aiškiai matomas kraujagyslių raštas, audiniai patinę arba suplokštėję. Naviką galima apčiuopti – dažnai jis neskausmingas, tačiau turi būdingą struktūrą. Piktybiniai navikai paprastai būna gumbuoti ir netaisyklingos konfigūracijos.
Gretimame sąnaryje judesiai gali būti riboti, jis gali būti nuolat skausmingas. Dėl kraujagyslių ir nervinių kamienų suspaudimo dažnai sutrinka jautrumas, atsiranda nuolatinis patinimas. Reaguoja ir limfinė sistema: padidėja netoliese esantys limfmazgiai.
Bendrieji simptomai būdingesni piktybiniams osteoblastoklastomams ir atsiranda dėl organizmo intoksikacijos procesų. Pacientams gali pasireikšti:
- Karščiavimas, karščiavimo būsenos;
- Liesumas;
- Nuolatinis silpnumas;
- Mieguistumas arba nemiga, apetito sutrikimai;
- Per didelis prakaitavimas naktį;
- Sugriūti.
Taip pat yra nedidelis osteoblastoklastomų procentas, kurios paprastai yra mažos ir kliniškai nematomos. Jos atsitiktinai aptinkamos radiologinių ar vaizdinių tyrimų metu dėl kitų priežasčių.
Pirmieji osteoblastoklastomos osifikacijos požymiai
- Neoplazmos augimo pagreitėjimas.
- Padidėjęs skausmo sindromas.
- Destruktyvaus židinio išplėtimas skersmeniu arba ląstelinės-trabekulinės formos transformacija į lizinę formą.
- Žievės sluoksnio irimas gana ilgame plote.
- Destruktyvaus židinio konfigūracijų aiškumo praradimas.
- Uždarymo plokštelės, kuri blokavo smegenų kanalą, irimas.
- Periostealinė reakcija.
Osteoblastoklastomos piktybiškumas nustatomas remiantis klinikiniais ir radiologiniais rodikliais ir būtinai patvirtinamas naviko audinių morfologine diagnoze.
Be pradinio gerybinio naviko osloplastizacijos, taip pat yra pirminė piktybinė osteoblastoklastoma. Iš tiesų, toks navikas yra osteogeninės etiologijos sarkomos tipas.
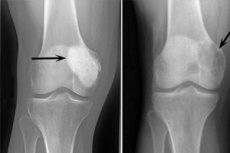
Piktybinės osteoblastoklastomos lokalizacija tokia pati kaip ir gerybinio proceso. Rentgenogramoje matomas destruktyvus židinys kauliniame audinyje be aiškių kontūrų. Žievinio sluoksnio destruktija yra išplitusi, dažnai stebimas išaugimas į minkštųjų audinių struktūras.
Požymiai, skirti atskirti piktybinę osteoblastoklastomą nuo osteogeninės osteoklastinės sarkomos formos:
- Dažniausiai pacientai yra senyvo amžiaus;
- Mažiau ryški simptomatologija;
- Palankesnė ilgalaikė prognozė.
Osteoblastoklastoma vaikams
Osteoblastoklastoma vaikystėje yra reta: milijonui vaikų tenka tik du ar trys atvejai. Reikėtų pažymėti, kad tarp visų vaikų pacientų vyrauja vyresni nei 10–15 metų pacientai.
Mokslininkai negali įvardyti tikslios osteoblastoklastomos priežasties vaikams. Tikėtina, kad patologija yra susijusi su intensyviu vaiko kūno augimu, taip pat su genetiniu veiksniu.
Taip pat yra požymių, kad galimos priežastys yra radioaktyvioji spinduliuotė (ypač spindulinė terapija), chemoterapija (citostatikų vartojimas). Daugelis chemoterapinių vaistų gali sunaikinti kaulų ląstelių genetinę medžiagą, o tai veda prie naviko atsiradimo.
Be to, osteoblastoklastomos rizika yra didesnė vaikams, sergantiems tam tikromis įgimtomis ligomis, tokiomis kaip abipusė retinoblastoma arba Li-Fraumeni sindromas. Taip pat yra priežastinis ryšys su Pageto liga.
Taip pat žinoma, kad didžiajai daugumai vaikų (apie 90 %) gydytojai negali aptikti nė vieno iš aukščiau paminėtų rizikos veiksnių.
Vaikystėje sunku numatyti osteoblastoklastomos eigą, nes tai priklauso nuo konkretaus naviko savybių, jo lokalizacijos, išplitimo laipsnio diagnozės metu, gydymo savalaikiškumo ir naviko pašalinimo išsamumo.
Per pastaruosius 2–3 dešimtmečius osteoblastoklastomos gydymo kokybė labai pagerėjo. Terapinis protokolas tapo kombinuotas, o išgydymo rodiklis išaugo iki daugiau nei 70–80 %. Palankiu rezultatu galima laikyti tai, kad navikinis procesas radikaliai pašalinamas chirurginiu būdu, o poveikis įtvirtinamas pakankamu chemoterapijos kursu. Vaikai, sergantys gerybine osteoblastoklastoma, turi didžiausią pasveikimo tikimybę.
Skelbiant konkrečius pasveikusių pacientų skaičius, matome tik bendrus skaičius: jokia statistika negali tiksliai numatyti ir nustatyti konkretaus vaiko galimybių. Terminas „pasveikimas“ pirmiausia suprantamas kaip „navikinio proceso nebuvimas organizme“, nes šiuolaikiniai gydymo metodai gali užtikrinti ilgalaikį recidyvų nebuvimą. Tačiau nereikėtų pamiršti apie nepageidaujamo šalutinio poveikio ir vėlyvų komplikacijų galimybę. Todėl bet koks gydymas, nepaisant jo sudėtingumo, turėtų apimti aukštos kokybės reabilitacijos priemones. Be to, vaikams ilgą laiką reikalinga ortopedinė priežiūra.
Formos
Kaulinio audinio navikų klasifikacija yra gana plati. Daugiausia dėmesio skiriama ląstelių struktūros skirtumams, naviko proceso morfologinėms savybėms. Taigi, navikai skirstomi į dvi kategorijas:
- Osteogeninis (susidaręs iš kaulų ląstelių);
- Neosteogeninis (susidaro kauluose veikiant kitiems ląstelių tipams, pavyzdžiui, kraujagyslių ar jungiamojo audinio struktūroms).
Kaulų osteoblastoklastoma daugiausia yra gerybinis navikas. Tačiau nepaisant to, jis dažnai auga agresyviai, prisideda prie kaulinio audinio irimo ir retinimo, todėl chirurginė intervencija yra būtina. Tuo pačiu metu milžinų ląstelių osteoblastoklastoma taip pat gali būti piktybinė.
Priklausomai nuo klinikinių ir radiologinių parametrų bei morfologinio vaizdo, išskiriamos trys pagrindinės osteoblastoklastomų formos:
- Ląstelinė forma daugiausia aptinkama vyresnio amžiaus žmonėms, jai būdingas lėtas vystymasis. Diagnozės metu nustatomas sustorėjęs, gumbuotas patinimas, be galimybės kliniškai atskirti naviko židinio nuo sveikų kaulų zonų.
- Cistinė forma pirmiausia pasireiškia skausmu. Palpatoriškai nustatomas „pergamento traškėjimo“ simptomas. Vizualiai pastebimas kaulinis navikas, turintis lygiai išgaubtą, kupolinės formos konfigūraciją.
- Lizinė forma laikoma retu patologijos variantu, ji aptinkama daugiausia paauglystėje. Naviko procesas vystosi pakankamai greitai, pacientą pradeda varginti skausmas, įskaitant palpaciją.
Milžiniškų ląstelių navikas gali susidaryti beveik ant bet kurio skeleto kaulo, nors galūnių, šonkaulių ir stuburo vamzdiniai kaulai pažeidžiami šiek tiek dažniau. Apatinio žandikaulio osteoblastoklastoma pasireiškia dvigubai dažniau nei viršutinio žandikaulio. Palpatoriškai pastebimas tankus navikas su suminkštėjusiomis zonomis. Dažniausi pacientų nusiskundimai: iškilimas, kuris kraujuoja ir sukelia diskomfortą kramtant maistą. Problemai progresuojant, ją papildo sutrikusi smilkininio apatinio žandikaulio sąnario funkcija. Iš vamzdinių kaulų navikas dažniau pažeidžia šlaunikaulį ir blauzdikaulį. Šlaunikaulio osteoblastoklastoma daugiausia nustatoma vidutinio amžiaus žmonėms. Ligą lydi atitinkamo sąnario funkcijos sutrikimas, atsiranda šlubavimas, o oda virš naviko yra padengta ryškiu kraujagyslių raštu.
Be minėtos klasifikacijos, yra centrinės ir periferinės patologijos formos, nors tarp jų nėra morfologinių skirtumų. Periferinė osteoblastoklastoma lokalizuojasi dantenose, o centrinė forma išsivysto kaule ir pasižymi daugybe kraujavimų jame (todėl antrasis centrinės osteoblastoklastomos pavadinimas yra rudas navikas). Rudos spalvos atsiradimas atsiranda dėl eritrocitų nusėdimo, kurie suyra susidarant hemosiderinui.
Piktybiniai kaulų navikai vystosi šiais etapais:
- Kaule ir viename raumenų ir fascijų segmente yra 3–5 cm skersmens T1 židinis.
- T2 židiniai išilgai kaulo tęsiasi ne daugiau kaip 10 cm, bet neperžengia vieno fascijos krašto.
- T3 židiniai palieka vieno muskulofascialinio atvejo ribas ir išauga į netoliese esantį.
- T4 židiniai išdygsta iš odos arba neurovaskulinių kamienų.
Panašiai suskirstomas limfmazgių pažeidimo laipsnis ir metastazių plitimas.
Komplikacijos ir pasekmės
Tarp osteoblastoklastomos komplikacijų yra bet koks naviko aktyvumo padidėjimas, kuris ypač dažnai pasireiškia ilgo ramybės periodo fone. Kai kuriais tokiais atvejais kalbame apie piktybinį naviko proceso degeneraciją arba jo išplitimą į jautrias netoliese esančias anatomines struktūras:
- Plitimas į nervų kamieną išprovokuoja neuropatinio skausmo sindromo atsiradimą dėl poveikio didelio kalibro nervui. Toks skausmas praktiškai nepašalinamas pavartojus įprastų analgetikų, todėl tiesiogine prasme išvargina pacientą.
- Išplitimas į kraujagysles gali būti sudėtingas dėl staigaus masinio kraujavimo ir hematomos susidarymo.
Neatmetama komplikacijų, kurias lydi netoliese esančių sąnarių funkcijos pažeidimas: osteoblastoklastomos augimas tokioje situacijoje blokuoja tinkamą raumenų ir kaulų sistemos mechanizmo veikimą, dėl kurio sumažėja judesių amplitudė ir atsiranda skausmo sindromas.
Dažniausios osteoblastoklastomos komplikacijos laikomos patologiniais lūžiais pažeistoje srityje. Problema iškyla net ir esant nedideliam trauminiam poveikiui, nes kaulinis audinys tampa itin trapus ir nestabilus.
Be to, specialistai taip pat kalba apie specifinius bendrus ir vietinius piktybinės osteoblastoklastomos būdingus nepageidaujamus poveikius:
- Tolimų ir artimų metastazių susidarymas;
- Kūno apsinuodijimas puvimo produktais.
Jei metastazės aptinkamos praėjus kuriam laikui po pradinių diagnostinių priemonių, tai rodo nuolatinio gydymo neefektyvumą ir neoplazmos progresavimą.
Atskira komplikacijų linija yra naujo naviko ar bendros patologijos atsiradimas dėl chemoterapijos ar osteoblastoklastomos kaulo židinio apšvitinimo.
Diagnostika osteoblastoklastomos
Osteoblastoklastomos diagnozavimui naudojami šie diagnostiniai metodai:
- Klinikinis, apimantis išorinį patologiškai pakitusios srities tyrimą ir palpaciją;
- Rentgeno spinduliai (anteroposteriorinė ir šoninė rentgenografija, jei nurodyta - tikslinė ir įstrižinė rentgenografija);
- Tomografija (naudojant kompiuterinį arba magnetinį rezonansą);
- Radioizotopas;
- Morfologinė, kuri apima histologinę, histocheminę, citologinę biomedžiagos, gautos punkcijos ar trepanobiopsijos metu, analizę;
- Laboratorija.
Gydytojas atidžiai ištiria ligos istoriją, nustato pirmuosius požymius, nurodo skausmo sindromo vietą ir tipą, jo ypatybes, atsižvelgia į ankstesnių tyrimų ir gydymo procedūrų rezultatus, įvertina paciento bendros būklės dinamiką. Įtarus ilgųjų vamzdinių kaulų patologiją, specialistas atkreipia dėmesį į patinimą, motorikos apribojimą arčiau sąnario, taip pat į neurologinių simptomų, raumenų silpnumo ir hipotrofijos buvimą. Svarbu atidžiai ištirti vidaus organus dėl galimo metastazių plitimo į juos.
Visiems pacientams atliekami bendri kraujo ir šlapimo tyrimai, nustatant baltymus ir jų frakcijas, fosforą ir kalcį, sialo rūgštis. Taip pat būtina nustatyti fosfatazių fermentinį aktyvumą, atlikti definil testą, ištirti C reaktyviojo baltymo indeksą. Jei reikia diferencijuoti osteoblastoklastomą nuo mielomos, pacientui atliekamas šlapimo tyrimas dėl patologinio Bence-Jones baltymo buvimo.
Rentgenologinė diagnozė yra esminė osteoblastoklastomos diagnozei. Privaloma paskirti apžiūrą ir tikslinę rentgenogramą, aukštos kokybės tomografiją, leidžiančią patikslinti patologinio židinio vietą, tipą, jo išplitimą į kitus audinius ir organus. KT dėka galima patikslinti minkštųjų audinių ir ploniausių kaulų struktūrų būklę reikiamoje plokštumoje, nustatyti gilius patologinio pažeidimo židinius, apibūdinti jų parametrus kaulų ribose, nustatyti aplinkinių audinių pažeidimo laipsnį.
Tuo pačiu metu MRT laikoma informatyviausia diagnostine procedūra, turinčia daug pranašumų, palyginti su radiografija ir KT. Šis metodas leidžia ištirti net ploniausius audinių sluoksnius, suformuoti patologinio naviko vaizdą naudojant erdvinį trimatį vaizdą.
Privaloma instrumentinė diagnostika atliekama morfologiniais tyrimais. Įvertinama biomedžiaga, gauta aspiracijos ir trepanobiopsijos metu arba rezekcijos metu, pašalinant kaulo segmentus kartu su naviku. Punktūrinė biopsija atliekama naudojant specialias adatas ir kontroliuojant radiologą.
Šie rentgeno požymiai laikomi tipiškais osteoblastoklastomos požymiais:
- Poringumo ribojimas;
- Kaulų lizės homogeniškumas plonosios trabekulizacijos tipe;
- Pseudocistinių liucencijų, turinčių savotišką „muilo burbulų“ struktūrą, buvimas.
Šiam radiologiniam vaizdui būdingas pirminės ar antrinės reaktyviosios osteoformacinės periostozės nebuvimas. Aptinkamas žievinio sluoksnio suplonėjimas ir atrofija.
Piktybinis osteoblastoklastomos tipas dėl intensyvaus kraujagyslių dygimo padidina veninę stazę. Kraujagyslių pokyčiai atrodo kaip navikas su gausia vaskuliarizacija.
Diferencialinė diagnostika
Kartais labai sunku nustatyti osteoblastoklastomą. Problemų kyla atliekant diferencinę ligos diagnostiką su osteogenine sarkoma ir kaulų cistomis skirtingo amžiaus pacientams. Remiantis statistika, daugiau nei 3 % atvejų osteoblastoklastoma buvo supainiota su osteogenine sarkoma, o beveik 14 % atvejų – su kaulų cista.
Lentelėje pateikiami pagrindiniai šių patologijų požymiai:
Rodikliai |
Osteoblastoklastoma |
Osteogeninė osteoplastinė sarkoma |
Kaulų cista |
Dažniausias susirgimo amžius |
20–30 metų |
20–26 metų amžiaus |
Vaikai iki 14 metų |
Vieta |
Epimetafizės regionas |
Epimetafizės regionas |
Metadiafizės sritis |
Kaulų pertvarkymas |
Ryškus asimetriškas iškilimas. |
Mažas skersinis išsiplėtimas |
Verpstės formos iškilimas. |
Destruktyvaus židinio konfigūracija |
Kontūrai yra aiškūs |
Kontūrai neryškūs, nėra aiškumo |
Kontūrai yra aiškūs |
Stuburo kanalo būklė |
Uždengtas uždarymo plokštele |
Atidaryti ties naviko riba |
Jokių pokyčių. |
Žievės sluoksnio būklė |
Plonas, pluoštinis, netolygus. |
Retėjantis, sugriautas |
Plonas, plokščias |
Sklerozės reiškiniai |
Netipiškas |
Dabartis |
Netipiškas |
Periostealinė reakcija |
Nebuvęs |
Pateikiama „periostealinio skydelio“ tipo būdu |
Nebuvęs |
Epifizės būklė. |
Laminatas plonas, banguotas. |
Pradiniame etape dalis epifizės lieka nepažeista. |
Jokių pokyčių. |
Artimiausias kaulo pjūvis |
Jokių pokyčių. |
Osteoporozės požymiai |
Jokių pokyčių. |
Privalomas dėmesys reikalauja tokių rodiklių kaip paciento amžius, patologijos trukmė, paveikto židinio vieta, kita lentelėje nurodyta anamnezinė informacija.
Dažniausiai pasitaikančios diagnostinės klaidos, kai osteoblastoklastoma painiojama su tokiais patologiniais procesais:
- Aneurizminė cista (lokalizuota ilgųjų vamzdinių kaulų diafizėje arba metafizėje);
- Monoaksialinis fibrozinės osteodisplazijos tipas (pasireiškia daugiausia vaikystėje, lydimas kaulų iškrypimo be kaulų išsipūtimo);
- Hiperparatiroidinė osteodistrofija (nėra aiškaus židinio atskyrimo nuo sveiko kaulo srities, nėra aiškaus kaulo iškilimo);
- Pavienė vėžinė kaulų metastazė (būdinga destruktyviems židiniams su išlenktais „suvalgytais“ kontūrais).
Svarbu nepamiršti, kad gerybinė osteoblastoklastoma visada gali transformuotis ir tapti piktybine. Piktybiškumo priežastys dar nėra tiksliai nustatytos, tačiau mokslininkai mano, kad prie to prisideda trauma ir hormoniniai pokyčiai (pvz., nėštumo metu). Remiantis kai kuriais stebėjimais, piktybėjimas pasireiškė ir kartojant nuotolinio spindulinio gydymo serijas.
Kaulėjimo simptomai:
- Neoplazma pradeda sparčiai augti;
- Skausmas stiprėja;
- Destruktyvaus židinio dydis didėja, o ląstelinė-trabekulinė fazė pereina į lizinę fazę;
- Žievės sluoksnis irsta;
- Destruktyvaus židinio kontūrai tampa neryškūs;
- Fiksavimo plokštė griūva;
- Yra periostalinė reakcija.
Diferenciuojant pirminį piktybinį naviką (osteogeninę osteoklastinę sarkomą) ir piktybinę osteoblastoklastomą, ypatingas dėmesys skiriamas patologijos trukmei, radiologinio vaizdo vertinimui dinamikoje. Pirminio piktybinio naviko rentgeno nuotraukoje nėra osteoblastoklastomai būdingo kaulinio išsikišimo, nėra kaulinių tiltelių, galima aptikti sklerozuotą sritį su neryškiais kontūrais. Tačiau piktybinio naviko atveju dažnai lieka nedidelis uždarymo plokštelės plotas, kuris anksčiau tarnavo kaip barjeras sveikam kaulo segmentui.
Su kuo susisiekti?
Gydymas osteoblastoklastomos
Vienintelis teisingas osteoblastoklastomos gydymo būdas yra chirurgija. Švelniausia intervencija atliekama pradinėse naviko proceso vystymosi stadijose ir apima pažeistų audinių iškirpimą, o ertmę užpildo transplantatu. Transplantatas paimamas iš kito sveiko paciento kaulo. Tokia intervencija yra palankiausia ir mažiau traumuojanti, tačiau kai kuriais atvejais ji yra ir mažiau radikali. Pažeisto kaulo fragmento iškirpimas kartu su naviku laikomas patikimesniu metodu, kuris sumažina naviko ataugimo tikimybę iki minimumo.
Jei tai užleista, didelio dydžio osteoblastoklastoma, ypač linkusi į piktybiškumą arba jau piktybinė, dažnai svarstoma dalinė arba visiška galūnės amputacija.
Apskritai osteoblastoklastomos chirurginio gydymo taktika parenkama atsižvelgiant į patologinio židinio vietą, išplitimą ir agresyvumą.
Jei navikas paveikia ilgus vamzdinius kaulus, rekomenduojama atkreipti dėmesį į šias chirurgines intervencijas:
- Krašto rezekcija aloplastika arba autoplastika esant gerybiniam, uždelstam procesui, židiniams su ląsteline struktūra ir epimetafizės periferijoje. Tvirtinimas metaliniais varžtais.
- Kai ląstelinė osteoblastoklastoma išplinta iki kaulo skersmens vidurio, pašalinami du trečdaliai krumplio, iš dalies diafizė ir sąnarinis paviršius. Defektas užpildomas sąnarinės kremzlės alograftu. Jis tvirtai fiksuojamas varžtais ir raišteliais.
- Esant epimetafizės irimui per visą ilgį arba patologiniam lūžiui, taikoma tokia taktika kaip segmentinė rezekcija su sąnario ekscizija ir defekto užpildymas alograftu. Jis fiksuojamas cementuotu strypu.
- Esant patologiniam lūžiui ir osteoblastoklastomos piktybėjimui proksimalinėje šlaunikaulio srityje, atliekama viso klubo sąnario endoprotezavimo operacija.
- Kelio sąnario zonos galų rezekcijos atveju naudojama alopolisubstancijos transplantacijos su fiksacija technika. Dažnai pirmenybė teikiama visiškam endoprotezavimui su prailgintu titano stiebu, siekiant užtikrinti vėlesnį spindulinį gydymą.
- Jei patologinis židinys yra blauzdikaulio distaliniame gale, atliekama rezekcija kaulinės-plastinės čiurnos artrodezės būdu. Jei pažeistas šokikaulis, jis pašalinamas ekstirpacijos būdu.
- Esant kaklo stuburo pažeidimams, atliekama priekinė prieiga prie C1 ir C2 slankstelių. Pageidautina anterolateralinė prieiga. Th1-Th2 lygyje naudojama priekinė prieiga su įstriža sternotomija į trečiąjį tarpšonkaulinį tarpą (kraujagyslės atsargiai stumdomos žemyn). Jei navikas pažeidžia 3-5 krūtinės slankstelių kūnus, atliekama anterolateralinė prieiga su trečiojo šonkaulio rezekcija. Mentė stumiama atgal, nenupjaunant raumens. Jei osteoblastoklastoma aptinkama krūtinės ir juosmens srityje tarp Th11 ir L2, pasirenkama operacija – dešininė torakofrenolumbotomija. Prieiga prie viršutinių 3 kryžkaulio slankstelių priekinės dalies yra sunkesnė. Rekomenduojama anterolateralinė retroperitoninė prieiga dešininėje pusėje, kruopščiai drenuojant kraujagyslių kamienus ir šlapmę.
- Jei slankstelių kūnai yra smarkiai pažeisti arba patologija išplito į arkos sritį krūtinės ląstos ir juosmens-kryžkaulio stubure, tokiu atveju atliekama transpedikulinė-translaminarinė stuburo fiksacija, po kurios sunaikinti slanksteliai pašalinami atliekant tolesnę autoplastiką.
- Jei kaktos ir sėdmens kaule aptinkama gerybinė osteoblastoklastomos forma, patologiškai pakitęs segmentas pašalinamas sveikuose audiniuose be kaulo transplantacijos. Jei pažeistas gūžduobės dugnas ir stogas, atliekama rezekcija, kurios metu atliekamas tolesnis kaulo transplantatas defektui pakeisti, fiksuojant jį spongiozės tvirtinimo detalėmis.
- Jei pažeistas klubakaulis, krūtinės kaulas arba sėdimakaulis, atliekama aloplastika struktūriniu alograftu, transplantacinė osteosintezė, cemento pagrindo plastikos įdėjimas ir protezo galvutės perkėlimas į dirbtinę ertmę.
- Jei pažeistas kryžkaulis ir L2, atliekama dviejų etapų intervencija, įskaitant patologiškai pakitusio apatinio sakralinio fragmento (iki S2 ) užpakalinę prieigos rezekciją, transpedikulinę fiksaciją ir naviko pašalinimą iš priekinės pusės retroperitoniniu metodu su kaulo transplantacija.
Kiekvienoje konkrečioje situacijoje gydytojas nustato tinkamiausią chirurginės intervencijos metodą, įskaitant galimybę taikyti naujausias technologijas, siekiant pagerinti gydymo rezultatus ir užtikrinti normalią paciento gyvenimo kokybę.
Prevencija
Specifinės osteoblastoklastomos prevencijos nėra. Visų pirma, tai lemia nepakankamas tokių navikų išsivystymo priežasčių tyrimas. Daugelis ekspertų tarp pagrindinių prevencijos punktų pabrėžia kaulų sistemos traumų prevenciją. Tačiau nėra įrodymų apie tiesioginę traumos įtaką kaulų navikų formavimuisi, o trauma daugeliu atvejų tik atkreipia dėmesį į esamą naviko procesą ir neturi akivaizdžios reikšmės patologinio židinio kilmei, tačiau tuo pačiu metu gali prisidėti prie jo augimo.
Nereikėtų pamiršti, kad osteoblastoklastoma dažnai susidaro kauluose, kurie anksčiau buvo veikiami jonizuojančiosios spinduliuotės – pavyzdžiui, gydant kitus navikinius procesus. Radioaktyviosios spinduliuotės sukeltos neoplazmos paprastai atsiranda ne anksčiau kaip po 3 metų nuo radiacijos poveikio.
Nespecifinės prevencinės priemonės apima:
- Atsikratyti blogų įpročių;
- Vedant sveiką gyvenimo būdą;
- Kokybiška ir tvari mityba;
- Vidutinis reguliarus fizinis aktyvumas;
- Traumų prevencija, savalaikis bet kokių patologinių procesų organizme gydymas, imuniteto stabilizavimas.
Prognozė
Patologiniai lūžiai dažnai atsiranda pažeistoje kaulinio audinio srityje. Šiuo atveju gerybiniai navikai, taikant radikalų gydymo metodą, turi palankią prognozę, nors neatmetama patologinio židinio recidyvų ir piktybiškumo galimybė. Neatmetama nepalanki gerybinės osteoblastoklastomos baigtis, jei židiniui būdingas aktyvus augimas ir ryškus kaulų irimas. Toks navikas gali greitai sunaikinti visą kaulo segmentą, o tai reiškia patologinio lūžio atsiradimą ir reikšmingą kaulų funkcijos sutrikimą. Tokiems pacientams dažnai kyla problemų dėl chirurginio kaulinio audinio defekto pakeitimo, atsiranda komplikacijų, susijusių su lūžio negijimu.
Vidutinis penkerių metų išgyvenamumas sergant visais piktybinių osteoblastoklastomų variantais tiek vaikams, tiek suaugusiesiems yra 70 %, o tai galima laikyti gana geru rodikliu. Taigi galime daryti išvadą, kad daugeliu atvejų tokie navikai išgydomi gana sėkmingai. Žinoma, labai svarbūs ir tokie aspektai kaip naviko proceso tipas, jo stadija, pažeidimo laipsnis ir piktybiškumas.
Akivaizdu, kad didžiausią grėsmę kelia piktybinė osteoblastoklastoma. Šioje situacijoje apie palankią prognozę galime kalbėti tik ankstyvos diagnostikos, prieinamos chirurginės lokalizacijos, židinio jautrumo chemoprofilaktikai ir spindulinei terapijai atvejais.

