Medicinos ekspertas
Naujos publikacijos
Piloidinė astrocitoma
Paskutinį kartą peržiūrėta: 29.06.2025

Visas „iLive“ turinys yra peržiūrėtas medicinoje arba tikrinamas, kad būtų užtikrintas kuo didesnis faktinis tikslumas.
Mes turime griežtas įsigijimo gaires ir susiejamos tik su geros reputacijos žiniasklaidos svetainėmis, akademinių tyrimų institucijomis ir, jei įmanoma, medicininiu požiūriu peržiūrimais tyrimais. Atkreipkite dėmesį, kad skliausteliuose ([1], [2] ir tt) esantys numeriai yra paspaudžiami nuorodos į šias studijas.
Jei manote, kad bet koks mūsų turinys yra netikslus, pasenęs arba kitaip abejotinas, pasirinkite jį ir paspauskite Ctrl + Enter.
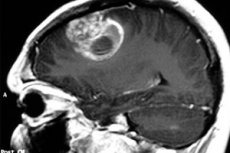
Medicininis terminas pilocitinė astrocitoma vartojamas kalbant apie navikus, anksčiau vadintus cistinėmis smegenų astrocitomomis, arba pagumburio-parietaline glioma, arba jaunatvine pilocitine astrocitoma. Navikinis procesas prasideda nuo neuroglijos ir dažniausiai paveikia vaikus ir paauglius, nors gali pasireikšti ir vyresnio amžiaus žmonėms. Navikas gali būti gerybinis arba piktybinis. Gydymas daugiausia chirurginis. [ 1 ]
Epidemiologija
Pavadinimas „piloidas“ žinomas nuo XX a. 4-ojo dešimtmečio. Jis buvo vartojamas apibūdinti astrocitomas su plaukus primenančiomis, bipolinėmis šakomis jų ląstelių struktūroje. Šiuo metu piloidinė astrocitoma yra navikas, anksčiau turėjęs daug pavadinimų, įskaitant „polinę spongioblastomą“, „juvenilinę astrocitomą“ ir kitus. Piloidinė astrocitoma priklauso mažai piktybinių navikų kategorijai: pagal PSO navikinių procesų klasifikaciją – I LAIPSNIS.
Piloidinė astrocitoma yra dažniausias smegenų navikas pediatrijoje. Ji sudaro daugiau nei 30 % visų gliomų, kurios išsivysto nuo naujagimio iki 14 metų amžiaus, ir daugiau nei 17 % visų pirminių smegenų navikų vaikystėje. Be vaikų, ši liga dažnai pasireiškia jauniems suaugusiesiems nuo 20 iki 24 metų amžiaus. Pacientams, vyresniems nei 50 metų, patologija pastebima rečiau.
Piloidinė astrocitoma gali išsivystyti bet kurioje centrinės nervų sistemos dalyje. Dažnai liga pažeidžia regos nervą, pagumburį/chiazmą, smegenų pusrutulius, pamatinius ganglijus/talamą ir smegenų kamieną. Tačiau didžioji dauguma tokių navikų yra arba smegenėlių piloidinės astrocitomos, arba smegenų kamieno navikai.
Priežastys piloidinė astrocitoma
Pagrindinės piloidinės astrocitomos vystymosi priežastys šiuo metu nėra iki galo suprantamos. Tikėtina, kad kai kurie navikų tipai susidaro embriono vystymosi stadijoje. Tačiau mokslininkai dar nesugebėjo atsekti šios patologijos atsiradimo mechanizmo. Taip pat nebuvo išsiaiškinta, kaip užkirsti kelią ligai ar ją sustabdyti.
Kai kuriais atvejais tai sukelia galvos ar kaklo srities radiacijos poveikis gydant kitą patologiją. Piloidinės astrocitomos rizika yra šiek tiek didesnė pacientams, sergantiems 2 tipo neurofibromatoze ir pieno liaukų navikais. Gali būti hormoninio fono įtaka – būtent progesterono, estrogenų ir androgenų kiekis.
Neurochirurginiai onkologai dabar turi šiek tiek daugiau informacijos apie piloidinę astrocitomą nei prieš 20–30 metų. Tačiau vis dar yra daug neišspręstų šios ligos vystymosi klausimų. Žinoma, tarp galimų naviko priežasčių yra radioaktyviųjų medžiagų poveikis, onkovirusų įtaka, genetinis polinkis, neigiamas žalingų įpročių poveikis, ekologija ir profesinė rizika. [ 2 ]
Rizikos veiksniai
Šiuo metu ekspertai negali įvardyti vieno garantuoto piloidinės astrocitomos išsivystymo rizikos veiksnio. Nepaisant to, yra informacijos apie įtariamus veiksnius:
- Amžius. Didžiausias piloidinių astrocitomų skaičius užfiksuojamas nuo 0 iki 14 metų amžiaus.
- Aplinkos poveikis. Ypač nepalankų vaidmenį atlieka reguliarus kontaktas su pesticidais, naftos produktais, tirpikliais, polivinilchloridu ir kt.
- Genetinės patologijos. Žinomas astrocitomos išsivystymo ryšys su neurofibromatoze, tuberozine skleroze, Li-Fraumeni ir Hippel-Lindau sindromais bei bazinių ląstelių apgamų sindromu.
- Galvos smegenų traumos ir traukulių sindromas, vartojant prieštraukulinius vaistus.
- Jonizuojančiosios spinduliuotės (radono, rentgeno spindulių, gama spindulių, kitų tipų didelės energijos spindulių) poveikis.
Pathogenesis
Piloidinė astrocitoma yra glijos naviko rūšis. Jo vystymosi ląstelinis pagrindas yra astrocitai – žvaigždės arba voro formos ląstelės, dar vadinamos neuroglialinėmis ląstelėmis. Astrocitų paskirtis – palaikyti neuronus, pagrindines smegenų struktūras. Nuo šių ląstelių priklauso reikalingų medžiagų patekimas iš kraujagyslių sienelių į neuronų membraną. Ląstelių struktūros dalyvauja nervų sistemos formavime, palaiko tarpląstelinio skysčio pastovumą.
Piloidinė astrocitoma smegenų baltojoje medžiagoje susidaro skaidulinių, skaidulinių ląstelių pagrindu, o pilkojoje medžiagoje – iš protoplazminių ląstelių. Tiek pirmasis, tiek antrasis variantas apsaugo neuronus nuo agresyvaus cheminių ir kitų trauminių veiksnių poveikio. Žvaigždės formos struktūros aprūpina nervines ląsteles mityba ir pakankama kraujotaka smegenyse ir nugaros smegenyse. [ 3 ]
Auglio procesas dažniausiai gali paveikti:
- Smegenų pusrutuliai, susiję su atminties, problemų sprendimo, mąstymo ir jausmų procesais;
- Smegenėlės, atsakingos už vestibiuliarinį ir koordinacijos reguliavimą;
- Smegenų kamienas, esantis žemiau pusrutulių ir priešais smegenėles, atsakingas už kvėpavimo ir virškinimo funkcijas, širdies plakimą ir kraujospūdį.
Simptomai piloidinė astrocitoma
Piloidinės astrocitomos buvimą galima įtarti, kai yra problemų su motorine koordinacija. Daugeliu atvejų šis simptomas rodo smegenėlių funkcijos sutrikimus, kurie dažnai atsiranda dėl naviko vystymosi. Apskritai klinikinį vaizdą sudaro tokių veiksnių kaip lokalizacija, naviko dydis sankaupa. Astrocitomos buvimas daugeliui pacientų neigiamai veikia kalbos kokybę, kai kurie pacientai skundžiasi atminties ir regos funkcijos pablogėjimu.
Piloidinė astrocitoma, lokalizuota kairėje smegenų pusėje, gali sukelti dešinės kūno pusės paralyžių. Pacientams pasireiškia stiprūs ir nuolatiniai galvos skausmai, pažeidžiami beveik visų tipų jautrumai. Dauguma pacientų nurodo stiprų silpnumą, širdies sutrikimus (ypač aritmijas, tachikardiją). Kraujospūdžio rodikliai yra nestabilūs.
Jei piloidinė astrocitoma yra hipofizės, pagumburio srityje, yra sutrikusi endokrininė funkcija. [ 4 ]
Priklausomai nuo piloidinės astrocitomos vietos, jos klinikinis vaizdas taip pat skiriasi. Nepaisant to, pirmieji patologijos požymiai daugeliu atvejų yra maždaug vienodi. [ 5 ] Kalbame apie tokias apraiškas:
- Galvos skausmas (reguliarus, į migreną panašus, intensyvus, priepuolio tipo);
- Galvos svaigimas;
- Bendras silpnumas, neramumas;
- Pykinimas, kartais vėmimas, dažnai sustiprėjantis ankstyvomis ryto valandomis;
- Kalbos sutrikimai, regos ir (arba) klausos sutrikimai;
- Staigūs nemotyvuoti nuotaikų svyravimai, elgesio pokyčiai;
- Traukuliai;
- Vestibiuliariniai sutrikimai;
- Kraujo spaudimo svyravimai.
Pirmieji požymiai, priklausomai nuo piloidinės astrocitomos lokalizacijos:
- Smegenėlės: koordinacijos ir vestibuliariniai sutrikimai.
- Smegenų pusrutuliai: dešinysis – stiprus kairiųjų galūnių silpnumas, kairysis – silpnumas dešinėje kūno pusėje.
- Priekinės smegenys: asmenybės ir elgesio sutrikimai.
- Tamsioji dalis: smulkiosios motorikos sutrikimai, pojūčių patologijos.
- Pakaušio dalis: haliucinacijų atsiradimas, regėjimo pablogėjimas.
- Laikinas: kalbos sutrikimai, atminties ir koordinacijos sutrikimai.
Piloidinė astrocitoma vaikams
Piloidinės astrocitomos simptomai vaikystėje pasižymi įvairove. Kai kuriems vaikams apraiškos intensyvėja palaipsniui, o tai labiau būdinga mažiems, žemo piktybinio naviko navikams.
Apskritai, vaikų klinikinis vaizdas priklauso tiek nuo kūdikio amžiaus, tiek nuo piloidinės astrocitomos vietos, dydžio ir augimo greičio. [ 6 ] Pagrindiniai simptomai dažnai tampa:
- Galvos skausmas, sustiprėjantis ryte ir palengvėjantis po vėmimo priepuolio;
- Pykinimas ir vėmimas;
- Regėjimo sutrikimas;
- Vestibiuliarinės problemos (kurios pastebimos net einant);
- Silpnumo jausmas, pusės kūno tirpimas;
- Asmenybės, elgesio sutrikimai;
- Traukuliai;
- Kalbos ir klausos sutrikimai;
- Nuolatinis ir nemotyvuotas nuovargio, mieguistumo jausmas;
- Akademinių rezultatų ir darbingumo pablogėjimas;
- Svorio svyravimai viena ar kita kryptimi;
- Endokrininiai sutrikimai;
- Kūdikiams - galvos tūrio padidėjimas, fontanelio dydis.
Etapai
Astrocitoma klasifikuojama pagal mikroskopines savybes. Be to, navikas vertinamas pagal piktybiškumo stadiją: ryškesni struktūriniai pokyčiai rodo didesnį piktybiškumo laipsnį.
Pirmojo ir antrojo laipsnio piloidinės smegenų astrocitomos yra vienos iš mažiau piktybinių navikų. Tokių navikų ląstelės atrodo mažai agresyvios, o jų augimas yra gana lėtas. Tokių navikų prognozė yra palankesnė.
Trečio ir ketvirto laipsnio astrocitomos yra labai piktybinės, agresyvios. Joms būdingas greitas augimas ir vystymasis. Prognozė paprastai būna nepalanki.
Žemos piktybinės astrocitomos apima:
- Juvenilinė piloidinė astrocitoma;
- Pilomiksoidinė astrocitoma;
- -pleomorfinė ksantoastrocitoma;
- -gigantinių ląstelių subependiminė, difuzinė (fibrilinė) astrocitoma.
Labai piktybiniai navikai apima:
- Anaplastinė, pleomorfinė anaplastinė astrocitoma;
- Glioblastoma;
- Vidutinė difuzinė glioma.
Komplikacijos ir pasekmės
Piloidinė astrocitoma yra mažai piktybinis navikas. Jo transformacija į aukštesnį piktybiškumo laipsnį yra reta. Pacientų, sergančių piloidine astrocitoma, dešimties metų išgyvenamumas yra apie 10 %. Tačiau daugeliu atvejų mažų vaikų prognozė yra daug blogesnė nei paauglių ir vyresnio amžiaus žmonių.
Patologija yra lėtai besivystantis navikas, augantis etapais. Vaikystėje liga dažniau pažeidžia smegenėles ir regos taką. Pagrindinis būdas pašalinti patologinį procesą laikomas chirurginiu būdu. Deja, piloidinę astrocitomą ne visada galima pašalinti chirurginiu būdu. Taip yra dėl padidėjusios netoliese esančių gyvybiškai svarbių smegenų struktūrų pažeidimo rizikos.
Šie veiksniai turi ypatingą įtaką nepageidaujamo poveikio ir komplikacijų atsiradimo tikimybei:
- Naviko proceso piktybiškumo laipsnis (labai piktybinės astrocitomos nereaguoja į gydymą ir gali pasikartoti);
- Naviko proceso lokalizacija (smegenėlių ir pusrutulio astrocitomos turi didesnę išgydymo tikimybę, skirtingai nei neoplazmos, esančios viduryje arba smegenų kamiene);
- Paciento amžius (kuo anksčiau diagnozuojama ir pradedamas gydymas, tuo geresnė prognozė);
- Piloidinės astrocitomos paplitimas (metastazavimas į kitas smegenų ar nugaros smegenų dalis);
- Pirmojo tipo neurofibromatozė.
Piloidinės astrocitomos atsinaujinimas yra gana dažnas. Be to, naviko atsinaujinimas gali būti stebimas tiek per pirmuosius trejus metus po chirurginio pašalinimo, tiek vėlesniu laikotarpiu. Nepaisant to, kai kurie navikai net ir po dalinio pašalinimo sustoja augti, o tai galima prilyginti paciento išgydymui.
Nugaros smegenų metastazės piloidinėje astrocitomoje
Neoplazmos formavimosi pagrindas nepriklauso epitelio audiniui, nes jis turi sudėtingą struktūrinę organizaciją. Kai procesas tampa piktybinis, metastazės už smegenų struktūrų ribų stebimos retai. Tačiau smegenų viduje gali susidaryti daugybė netipinių ląstelių židinių, kurie plinta su krauju iš kitų organų ir audinių. Piktybinę nugaros smegenų piloidinę astrocitomą šioje situacijoje sunku atskirti nuo gerybinės. Operacija pašalinti neoplazmą gali būti sudėtinga dėl aiškių kontūrų trūkumo.
Yra rizika susirgti polikloniniais navikais – vadinamaisiais „navikais naviko viduje“. Gydymas susideda iš vaistų derinio, nes pirmasis navikas gali reaguoti į vienus vaistus, o antrasis – į kitus.
Kompleksinės ir metastazinės astrocitomos dažniau diagnozuojamos vaikams ir jauniems žmonėms iki 30 metų. Patologija rečiau nustatoma vyresnio amžiaus žmonėms.
Diagnostika piloidinė astrocitoma
Piloidinė astrocitoma aptinkama atsitiktinai arba kai pacientui pasireiškia akivaizdūs neurologiniai simptomai. Įtarus navikinį procesą, specialistas turėtų peržiūrėti paciento ligos istoriją, atlikti išsamų tyrimą, patikrinti regos ir klausos funkcijas, vestibuliarinę funkciją ir judesių koordinaciją, raumenų jėgą ir refleksinį aktyvumą. Problemos buvimas dažnai rodo apytikslę naviko lokalizaciją.
Remdamasis vien tik tyrimo rezultatais, gydytojas gali nukreipti pacientą konsultacijai pas neurologą ar neurochirurgą.
Atliekant piloidinės astrocitomos laboratorinę diagnozę, atliekami tyrimai su likvoru, krauju ir kitais biologiniais skysčiais, kuriuose greičiausiai aptinkamos naviko ląstelės. Taip pat tiriamas hormoninis fonas ir onkomarkeriai.
Alkoholis gaunamas atliekant stuburo punkciją: taikant vietinę nejautrą, specialia adata praduriama oda, raumeninis audinys ir nugaros smegenų dangalas. Tada švirkštu išpumpuojamas reikiamas skysčio tūris.
Biologiniai skysčiai taip pat dažnai naudojami specifiniams mikroskopiniams genetinės medžiagos fragmentams aptikti. Tai biožymenys ir onkomarkeriai. Šiandien piloidinės astrocitomos diagnozė naudojant onkomarkerius yra plačiai taikoma klinikinėje praktikoje.
Instrumentinė diagnostika gali būti atliekama naudojant šias procedūras:
- Magnetinio rezonanso tomografija ir kompiuterinė tomografija yra klasikiniai smegenų struktūrų tyrimo metodai. Remdamasis gautais vaizdais, specialistas ne tik nustato naviko procesą, bet ir nurodo jo lokalizaciją bei priklausomybės tipą. Tuo pačiu metu magnetinio rezonanso tomografija laikoma optimaliausiu tyrimu, kuris yra informatyvesnis ir mažiau kenksmingas organizmui, skirtingai nei KT.
- PET – pozitronų emisijos tomografija – naudojama smegenų neoplazmoms (ypač piktybiniams agresyviems navikams) aptikti. Prieš diagnozę pacientui suleidžiamas radioaktyvus komponentas, kuris išlieka naviko ląstelėse.
- Audinių biopsija apima gauto mėginio paėmimą ir ištyrimą. Procedūra gali būti atliekama atskirai arba kaip piloidinės astrocitomos pašalinimo operacijos dalis. Atskirai atliekama biopsija dažniau atliekama, jei įtariamą naviką sunku pasiekti arba jis yra lokalizuotas gyvybiškai svarbiose smegenų struktūrose, kurioms yra didelė pažeidimo rizika chirurginės intervencijos metu.
- Genetiniai tyrimai padeda nustatyti mutacijas naviko struktūrose.
Piloidinės astrocitomos diagnozę beveik visada reikia patikslinti. Šiuo tikslu galima naudoti kitus pagalbinius diagnostikos metodus, tokius kaip regėjimo lauko tyrimai, sukeltų potencialų matavimas ir kt.
Diferencialinė diagnostika
Neurinomos, meningiomos, cholesteatomos, hipofizės adenomos ir daugelis kitų smegenų auglių gana gerai vizualizuojami magnetinio rezonanso tomografija. Tačiau gliomų nustatymas, astrocitomų atskyrimas nuo metastazių ar uždegimo židinių gali susidurti su tam tikrais sunkumais.
Visų pirma, kontrastinės medžiagos nesikaupia beveik pusėje gerybinių astrocitomų, todėl kyla problemų diferencijuojant navikines ir navikines ligas.
Svarbu atlikti daugiaplanę diagnozę, kad būtų galima atskirti piloidinę astrocitomą nuo navikinių smegenų neoplazmų, uždegiminių patologijų (mikrobinio židinio encefalito, absceso, kraujagyslių pažeidimo) ir pooperacinių randų nekrozinių ar granuliacijos sutrikimų.
Maksimali diagnostinė informacija pateikiama derinant magnetinio rezonanso tomografiją ir pozitronų emisijos tomografiją.
Su kuo susisiekti?
Gydymas piloidinė astrocitoma
Piloidinės astrocitomos terapinių priemonių spektrą lemia tiek piktybiškumo laipsnis, tiek patologinio židinio lokalizacija. Daugeliu atvejų, kiek įmanoma, pirmenybė teikiama chirurginiam gydymui. Jei intervencijos atlikti neįmanoma, daugiausia dėmesio skiriama chemoterapijai ir radioterapijai.
Daugumai pacientų piloidinė astrocitoma vystosi palaipsniui, todėl organizmas dažnai suaktyvina adaptacijos mechanizmus, kurie „išlygina“ simptomus. Ankstyvas naviko vystymosi stadijas geriau koreguoja chemoterapija ir spindulinė terapija. Tačiau chiasminės-seliarinės srities piloidinė astrocitoma dažnai įgauna agresyvų piktybinį pobūdį ir gali išplisti regionines metastazes aplink naviką ir smegenų skysčio cirkuliacijos keliais.
Apskritai naudojami šie pagrindiniai gydymo metodai:
- Neurochirurginė chirurgija, kurios metu iš dalies arba visiškai pašalinamas patologinis židinio darinys;
- Spindulinė terapija, kurios metu sunaikinamos ir blokuojamos naviko ląstelės naudojant radiaciją;
- Chemoterapija, kurios metu vartojami citostatiniai vaistai, kurie sulėtina ir sunaikina piktybines struktūras;
- Radiochirurginis metodas, jungiantis spindulinę ir chirurginę terapiją.
Narkotikų gydymas
Pacientams, sergantiems piloidine astrocitoma, ypač rekomenduojama vadinamoji tikslinė terapija, kuri veikia naviko ląsteles. Šio gydymo metu naudojami vaistai veikia impulsus ir procesus molekuliniu lygmeniu, todėl blokuojamas naviko ląstelių augimas, dauginimasis ir sąveika.
Žemos piktybinės astrocitomos turi pakitimą BRAF gene, kuris kontroliuoja baltymą, atsakingą už ląstelių augimą ir funkciją. Toks sutrikimas yra BRAF V600E taškinė mutacija arba BRAF dvigubėjimas. Siekiant sustabdyti impulsus, kurie padeda naviko ląstelėms augti, naudojami atitinkami vaistai.
- Vemurafenibas ir dabrafenibas (BRAF inhibitoriai).
- Trametinibas ir Selumetinibas (MEK inhibitoriai).
- Sirolimusas ir everolimusas (mTOR inhibitoriai).
Vartojant Vemurafenibą, pacientui reikia reguliariai atlikti kraujo tyrimus elektrolitų kiekiui įvertinti ir stebėti kepenų bei inkstų funkciją. Be to, pacientas turi atlikti sistemingus odos tyrimus ir stebėti širdies veiklos pokyčius. Galimas šalutinis poveikis: raumenų ir sąnarių skausmas, bendras silpnumas ir nuovargis, pykinimas, apetito praradimas, plaukų slinkimas, bėrimas, paraudimas, kondilomos. Vemurafenibą reikia vartoti kasdien tuo pačiu metu. Tabletės nesmulkinamos, užgeriant vandeniu. Dozavimas ir vartojimo trukmė nustatomi individualiai.
Sirolimusas yra vaistas, slopinantis imuninę sistemą (imunosupresantas). Dažniausi šalutiniai poveikiai yra: padidėjęs kraujospūdis, inkstų sutrikimai, karščiavimas, anemija, pykinimas, galūnių patinimas, pilvo ir sąnarių skausmas. Pavojingiausias sirolimuso vartojimo nepageidaujamas poveikis laikomas limfomos arba odos vėžio išsivystymu. Viso gydymo kurso metu svarbu gerti daug skysčių ir saugoti odą nuo ultravioletinių spindulių. Vaisto dozė yra individuali.
Simptominiam gydymui gali būti naudojami steroidiniai ir prieštraukuliniai vaistai.
Chirurginis gydymas
Chirurgija leidžia pašalinti maksimalų naviko ląstelių skaičių, todėl ji laikoma pagrindiniu piloidinės astrocitomos gydymo metodu. Ankstyvosiose neoplazmos vystymosi stadijose operacija yra veiksmingiausia, nors kai kuriais atvejais ji vis dar neįmanoma dėl netoliese esančių smegenų struktūrų pažeidimo rizikos.
Operacijai nereikia jokio specialaus pasiruošimo. Vienintelė išimtis yra tai, kad pacientui reikia vartoti fluorescencinį tirpalą – medžiagą, kuri kaupiasi navike, o tai pagerina jo vizualizaciją ir sumažina netoliese esančių kraujagyslių ir audinių pažeidimo riziką.
Dažniausiai operacijos metu naudojama bendroji nejautra. Jei piloidinė astrocitoma yra šalia svarbiausių funkcinių centrų (pvz., kalbos, regos), pacientas paliekamas sąmoningas.
Smegenų piloidinei astrocitomai gydyti dažniausiai naudojami dviejų tipų chirurginiai metodai:
- Endoskopinė kaukolės trepanacija – tai minimaliai invazinė intervencija, kurios metu navikas pašalinamas endoskopu, kuris įkišamas per mažas skylutes.
- Atvira intervencija – tai kaukolės kaulo dalies pašalinimas ir mikrochirurginė manipuliacija. Intervencija trunka iki 5–6 valandų.
Po operacijos pacientas paguldomas į intensyviosios terapijos skyrių. Jame pacientas praleidžia maždaug savaitę. Gydymo kokybei įvertinti papildomai atliekama kompiuterinė arba magnetinio rezonanso diagnostika. Jei patvirtinama, kad komplikacijų nėra, pacientas perkeliamas į reabilitacijos skyrių arba kliniką. Visas reabilitacijos laikotarpis trunka apie tris mėnesius. Reabilitacijos programa paprastai apima gydomąją mankštą, masažą, psichologines ir logopedines konsultacijas ir kt.
Prevencija
Kadangi tikslios piloidinės astrocitomos atsiradimo priežasties mokslininkai negali įvardyti, nėra specifinės patologijos prevencijos. Visos prevencinės priemonės turėtų būti skirtos sveiko gyvenimo būdo palaikymui, galvos ir nugaros traumų prevencijai bei bendram kūno stiprinimui.
Prevencijos pagrindas yra:
- Įvairi, sveikų natūralių maisto produktų mityba, kurioje vyrauja daržovės, vaisiai, žolelės, riešutai, sėklos ir uogos;
- Visiškas alkoholinių, toninių, gazuotų, energetinių gėrimų neįtraukimas, kavos vartojimo sumažinimas iki minimumo;
- Nervų sistemos stabilizavimas, streso, konfliktų, skandalų vengimas, kova su fobijomis ir neurozėmis;
- Pakankamas poilsis, kokybiškas miegas naktį, siekiant atkurti smegenų veiklą;
- Sveikas fizinis aktyvumas, kasdieniai pasivaikščiojimai gryname ore, vengiant perkrovų – tiek fizinių, tiek protinių;
- Visiškas rūkymo ir narkotikų vartojimo nutraukimas;
- Žalingo profesinio poveikio mažinimas (neigiamas cheminių medžiagų, pesticidų, per didelio karščio ir kt. poveikis).
Prognozė
Piloidinės astrocitomos prognozė nėra vienareikšmė, nes ji priklauso nuo daugelio veiksnių ir aplinkybių. Poveikį daro šie veiksniai:
- Paciento amžius (kuo anksčiau liga prasideda, tuo nepalankesnė prognozė);
- Naviko proceso vieta;
- Jautrumas gydymui, terapinių priemonių savalaikiškumas ir išsamumas;
- Piktybinio naviko laipsnis.
Esant I piktybiškumo laipsniui, ligos baigtis gali būti sąlyginai palanki, pacientas gali gyventi apie penkerius–dešimt metų. Esant III–IV piktybiškumo laipsniams, gyvenimo trukmė yra apie 1–2 metus. Jei mažiau piktybinė piloidinė astrocitoma transformuojasi į agresyvesnį naviką, tai plintančių metastazių fone prognozė žymiai pablogėja.

