Medicinos ekspertas
Naujos publikacijos
Sialadenitas: priežastys, simptomai, gydymas
Paskutinį kartą peržiūrėta: 04.07.2025

Visas „iLive“ turinys yra peržiūrėtas medicinoje arba tikrinamas, kad būtų užtikrintas kuo didesnis faktinis tikslumas.
Mes turime griežtas įsigijimo gaires ir susiejamos tik su geros reputacijos žiniasklaidos svetainėmis, akademinių tyrimų institucijomis ir, jei įmanoma, medicininiu požiūriu peržiūrimais tyrimais. Atkreipkite dėmesį, kad skliausteliuose ([1], [2] ir tt) esantys numeriai yra paspaudžiami nuorodos į šias studijas.
Jei manote, kad bet koks mūsų turinys yra netikslus, pasenęs arba kitaip abejotinas, pasirinkite jį ir paspauskite Ctrl + Enter.
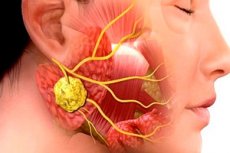
Uždegiminės patologijos chirurginėje odontologijoje yra labai dažnos. Net antibiotikų terapija nesumažina veido ir žandikaulių uždegimų bei jų komplikacijų dažnio. Tokia situacija susidaro dėl vėlyvų apsilankymų pas gydytojus, dažno pacientų savigydos ir kt. Viena iš tipiškų tokio pobūdžio infekcinių ir uždegiminių ligų yra sialadenitas arba sialoadenitas – seilių liaukų uždegimas, dažnai išprovokuojamas virusų ar bakterijų. Patologijai būdingi keli būdingi klinikiniai požymiai, o diagnozė nustatoma remiantis bakteriologinių ir citologinių tyrimų rezultatais, taip pat instrumentine diagnostika.
Epidemiologija
Tikslus submandibulinio sialadenito paplitimas nėra aiškus. Submandibulinis sialadenitas sudaro apie 10 % visų sialadenito atvejų. Jis sudaro 0,001–0,002 % visų hospitalizacijų. Amžiaus ar lyties skirtumų nėra.[ 1 ]
Bakterinis ir virusinis sialadenitas daugiausia paveikia pagyvenusius ir senyvo amžiaus žmones.
Epideminiu kiaulyte daugiausia serga vaikai, rečiau suaugusieji (dažniau moterys). Šiandien epideminis kiaulytės atvejis yra sporadinė liga, kurią lemia ankstyva vaikų skiepijimas.
Dažnai užfiksuojama pūlinga sialadenito forma, kurią lemia pacientų vėlyvas medicininės pagalbos kreipimasis.
Priežastys sialadenitas
Sialadenito vystymąsi sukelia virusiniai arba mikrobiniai seilių liaukų pažeidimai. Mikrobinį uždegiminį procesą gali išprovokuoti bakterijos, esančios burnos ertmėje arba išsiskiriančios iš įvairių infekcinių židinių organizme. Infekcijos šaltiniai dažnai yra gretimos flegmonos, ūminės kvėpavimo takų ligos (tonzilitas, pneumonija, bronchitas), žandikaulių ir dantų patologijos.
Liga gali pasireikšti dėl traumų ir operacijų žandikaulių srityje, svetimkūnių patekimo į seilių kanalą (žuvų kaulų, maisto dalelių, plaukų ir kt.), kanalo akmenų susidarymo.
Virusinį sialadenitą dažniausiai sukelia citomegalovirusai, gripo virusai, adenovirusai, paramiksovirusai, Coxsackie virusai, herpes simplex virusai ir kt. Taip pat pasitaiko grybelinis sialadenitas, sifilinis ir tuberkuliozinis.
Infekcijos plitimas gali vykti per kanalo angą, per kraują ar limfos skystį.
Rizikos veiksniai
Sialadenito išsivystymo rizikos veiksniai yra šie:
- susilpnėjusi imuninė sistema, neseniai persirgtos ligos;
- seilių latakų užgulimas;
- seilių sutrikimai, kuriuos sukelia infekcinės ir uždegiminės patologijos;
- chirurginės operacijos;
- tuberkuliozė; [ 2 ]
- sifilis;
- žandikaulių traumos.
Rizikos grupei priklauso vyresnio amžiaus žmonės, žmonės, kenčiantys nuo valgymo sutrikimų, patologinio burnos džiūvimo, taip pat tie, kurie gydomi spinduline terapija arba reguliariai vartoja antibiotikų terapiją be pagrįstų indikacijų, pooperacinės būklės, [ 3 ] intubacijos ir anticholinerginių vaistų vartojimo. [ 4 ]
Papildomi (netiesioginiai) predisponuojantys veiksniai gali būti šie:
- prasta burnos higiena;
- nesveikas gyvenimo būdas, daugybės blogų įpročių buvimas;
- ignoruojant vizitus pas gydytojus, savarankiškai vartojant vaistus.
Pathogenesis
Seilių liaukos skirstomos į porines dideles ir neporines mažąsias. Didžiosios liaukos apima paausines, pažandines ir poliežuvines. Mažosios liaukos apima lūpų, burnos, liežuvio, gomurio ir burnos dugno liaukas. Kiekviena iš šių liaukų turi parenchimą, intersticį ir latakų sistemą.
Epideminio parotito, vieno iš ūminio sialadenito variantų, sukėlėjas yra filtruojamas virusas. Žmogus užsikrečia tiesiogiai perduodamas iš sergančio žmogaus, perdavimo būdas yra ore (tačiau neatmetama infekcija per sergančio žmogaus naudojamus daiktus).
Bakterinis sialadenitas gali išsivystyti esant bet kokioms sunkioms patologijoms. Infekcija plinta stomatogeniniu būdu, taip pat per kraują ir limfos skystį. Mikroflora paprastai būna mišraus tipo: streptokokinė, pneumokokinė, stafilokokinė ir kt., kuri patenka per šalinimo liaukų lataką.
Pacientams, sergantiems limfogeniniu infekcijos skirtumu, dažnai pažeidžiamas paausinės liaukos limfoidinis tinklas: šis procesas yra nosiaryklės ar apatinio žandikaulio uždegimo, dantų ar liežuvio patologijų pasekmė.
Lėtinio sialadenito etiologija ir patogenezė nėra aiškios ir menkai suprantamos. Gydytojai mano, kad ligos vystymasis yra susijęs su bendromis organizmo patologijomis – ypač su hipertenzija, ateroskleroze, deformuojančia spondilozė ir virškinamojo trakto ligomis.
Simptomai sialadenitas
Ūminis sialadenitas gali pasireikšti skirtingu intensyvumu. Lengvais atvejais klinikinis vaizdas yra silpnas, be kūno temperatūros padidėjimo ir be skausmo paausinėse liaukose, kurios tik šiek tiek patinsta. Vidutinio sunkumo atvejais yra bendras negalavimas, galvos ir raumenų skausmas, šaltkrėtis, burnos gleivinės džiūvimas, paausinės liaukos skausmas ir patinimas. Seilėtekis šiek tiek sumažėja. Simptomai trunka apie 4 dienas, po to palaipsniui palengvėja. Sunkiais ūminio sialadenito atvejais paausinė liauka labai padidėja, procese gali būti įtrauktos pažandinės ir poliežuvinės liaukos. Padidėja seilėtekis, temperatūra pasiekia aukštas vertes (iki 40 °C), gali išsivystyti pūlingos-nekrozinės komplikacijos. Palankiomis aplinkybėmis temperatūra pradeda mažėti maždaug po savaitės, o uždegiminės reakcijos požymiai palaipsniui mažėja. Tačiau absceso susidarymo rizika išlieka, taip pat meningito, encefalito, galvinių ir stuburo nervų paralyžiaus ir kt. išsivystymo rizika.
Virusinis paausinių liaukų sialadenitas pasireiškia skausmu atidarant burną ir bandant pasukti galvą į šoną. Pastebimas burnos, apatinio žandikaulio, pažandinės srities ir viršutinės kaklo dalies patinimas. Palpuojant matomas skausmingas sutankinimas lygiu paviršiumi, neperžengiantis paausinės liaukos ribų. Patologija plinta į aplinkinius audinius, kai išsivysto pūlingas procesas.
Pažeidus pažandinę liauką, pacientai skundžiasi skausmu ryjant. Patinimas plinta į poliežuvinę ir pažandinę sritis, smakrą ir viršutinę kaklo dalį. Pažeidus poliežuvines liaukas, judinant liežuvį atsiranda skausmas, padidėja poliežuvinės raukšlės. Esant daugybinėms patologijoms, pažeidžiamos ir mažosios seilių liaukos.
Pirmieji lėtinio sialadenito požymiai gali likti nepastebėti ir aptikti atsitiktinai. Pacientai pastebi diskomfortą paausinėje liaukoje (arba dviejose liaukose), rečiau – pakaušio skausmą. Vizualiai pažeistoje vietoje nustatomas minkštas patinimas, be akivaizdaus skausmo. Odos pakitimų nėra, burnos ertmė atsidaro neskausmingai, gleivinės be patologijų, seilėtekis nesutrikęs (jis gali sumažėti paūmėjimo metu). Pažengusioje lėtinio sialadenito stadijoje pacientams pasireiškia bendras silpnumas, nuovargis, klausos praradimas, kartais burnos ertmės gleivinės sausumas. Patinimas pažeistų liaukų srityje yra nuolatinis, be skausmo.
Intersticiniam sialadenitui būdingi sezoniniai paūmėjimai (šaltuoju metų laiku), kurių metu susidaro skausmingos plombos ir pakyla kūno temperatūra.
Sialadenitas vaikams
Sialadenitas gali išsivystyti vaikystėje, net ir naujagimiams. Tačiau ligos etiologija kūdikiams dar nėra nustatyta. Yra žinoma, kad motinos pieno liaukos uždegimas prisideda prie ligos vystymosi. Naujagimių sialadenitas skiriasi nuo apatinio žandikaulio krumplinės ataugos osteomielito, rodančio septikopemijos vystymąsi.
Apskritai, pagrindinės sialadenito priežastys vaikams laikomi epideminis parotitas ir citomegalovirusas. Be to, svarbu žinoti apie galimą Herzenbergo netikro parotito, kuris nepriklauso sialadenitui ir yra limfmazgių, lokalizuotų šalia paausinės seilių liaukos, uždegimas, vystymąsi. Klinikinis ligų vaizdas yra labai panašus.
Tuberkuliozinė ir sifilinė ligos etiologija vaikams nėra būdinga. Klinikiniam vaizdui būdingas sunkesnis apsinuodijimas nei suaugusiesiems, taip pat didesnis pūlingo ar pūlingai nekrozinio audinių tirpimo išsivystymo procentas.
Etapai
Sialadenitas vystosi trimis atitinkamais etapais: pradiniu, kliniškai išreikštu ir vėlyvu.
Pradinė stadija nėra lydima ryškių klinikinių simptomų. Tačiau padidėja patinimas, pažeistoje vietoje pastebima limfos stazė, atsipalaiduoja jungiamasis audinys, išsiplečia kraujagyslės. Galiniai liaukų segmentai išlieka, tačiau juose kaupiasi uždegimo žymenys – mucinas ir mukopolisacharidai. Tarpląsteliniai latakai išsiplečia, kolageno skaidulos tankėja.
Antrąjį etapą apibūdina toks vaizdas:
- atsiranda galinių liaukų segmentų atrofija;
- infiltratai susidaro remiantis plazmos struktūromis, limfocitais ir histiocitais jungiamojo audinio bazėje;
- burnos yra apsuptos skaidulinio audinio;
- kanalų viduje kaupiasi desquamated epitelio ir limfocitų.
Trečiąjį etapą lydi beveik visiška liaukų parenchimos atrofija, jos pakeitimas jungiamuoju audiniu, kraujo tiekimo tinklo proliferacija, intralobarinių latakų išsiplėtimas (arba susiaurėjimas dėl jungiamojo audinio ir skaidulinių struktūrų suspaudimo).
Formos
Ligos klasifikacija yra gana plati. Taigi, atsižvelgiant į uždegiminės reakcijos eigą, išskiriamas ūminis ir lėtinis sialadenitas.
Ūminis paausinės liaukos sialadenitas pasireiškia kaip epideminis parotitas arba gerai žinomas „kiaulytės“ sindromas. Paprastai dažniausiai pažeidžiamos paausinės liaukos, rečiau – pažandinės ir poliežuvinės seilių liaukos. Ūminį procesą lengviau gydyti nei lėtinį.
Priklausomai nuo parenchimos būklės, išskiriami šie lėtinės ligos tipai:
- lėtinis parenchiminis sialadenitas – lydimas tik liaukų stromos pažeidimo (kaip ir pacientams, sergantiems kiaulyte);
- Lėtinis intersticinis sialadenitas – be stromos, lydimas liaukų parenchimos pažeidimo (kaip ir pacientams, sergantiems citomegalovirusiniu sialadenitu).
- Lėtinis sklerozuojantis sialadenitas (Küttnerio navikas) yra su IgG4 susijusi sklerozuojanti liga, pasižyminti skirtingais histopatologiniais požymiais, tokiais kaip tankus limfoplazmacitinis infiltratas, sklerozė ir obliteruojantis flebitas.[ 5 ]
Intersticinis sialadenitas taip pat vadinamas lėtiniu produktyviu sialadenitu, lėtiniu sklerozuojančiu kiaulyte, Kutnerio uždegiminiu naviku, lėtiniu atrofiniu sialadenitu, fibroproduktyviu sialadenitu, simptomine sialoze, hormonine sialoze. Ligos etiologija nėra iki galo suprantama.
Gripo sialadenitas išsivysto gripo epidemijų, kurios dažniausiai stebimos žiemą, metu. Pacientams pasireiškia ūminio vienos ar kelių seilių liaukų sialadenito požymiai. Dažniausiai pažeidžiama paausinė liauka, uždegimas greitai didėja ir plinta į suporuotą liauką.
Priklausomai nuo pažeidimo vietos, išskiriami šie dariniai:
- kiaulytės sialadenitas paausinėse liaukose;
- submaxilitas - submandibulinės liaukos pažeidimas;
- Po liežuviu užsikrėtusios liaukos po liežuviu sialadenitas.
Pagal uždegimines savybes, seilių liaukų sialadenitas gali būti:
- serozinis;
- hemoraginis;
- pūlingas;
- jungiamasis audinys;
- granulomatozinis;
- fibroplastikas;
- destruktyvus;
- nedeformuotas;
- cirozinis.
Priklausomai nuo etiologijos, išskiriami šie veiksniai:
- trauminis uždegiminis procesas;
- toksiškas;
- autoimuninis;
- alergiškas;
- obstrukcinis (su užsikimšimu arba randų susitraukimu).
Kalkulinis sialadenitas yra obstrukcinė patologija, kurią sukelia seilių liaukos akmens užsikimšimas lataku.
Jei uždegiminė liga progresuoja, išsivysto pūlingas-nekrozinis arba gangreninis sialadenitas. Tokiu atveju pastebimas sunkus flegmonos vaizdas su ryškia edema, infiltracija, hiperemija, fluktuacija ir kt.
Latakų sialadenitas (arba sialodochitas) yra įgimtų seilių liaukų defektų (susiaurėjimų ir ektazijų) pasekmė kartu su silpnu imunitetu ir hiposalivacija, seilių stagnacija latakuose.
Komplikacijos ir pasekmės
Ūminis sialadenitas gali būti komplikuotas akies judinamųjų, regos, atitraukiamųjų, veido, vestibuliarinių ir kochlearinių nervų pažeidimais, taip pat mastitu, pankreatitu, nefritu. Orchitas dažnai išsivysto berniukams ir vyrams.
Jei ūminis sialadenitas atsiranda dėl bendrų patologijų fone, jį gali komplikuoti patologinio proceso nukrypimas į ryklės ertmę, į audinius, supančius miego arteriją ir vidinę jungo veną. Kai kuriems pacientams pūlingas turinys prasiveržia į išorinį klausos kanalą. Retai pastebimas didelių kraujagyslių sienelių pažeidimas, dėl kurio atsiranda kraujavimas. Taip pat galima venų trombozė ir smegenų dangalų sinusų užsikimšimas.
Vėlyva pažengusio pūlingo sialadenito komplikacija yra fistulių susidarymas ir paausinė hiperhidrozė.
Jei bakterinis sialadenitas negydomas, gali išsivystyti didžiulis kaklo audinio patinimas, dėl kurio gali atsirasti kvėpavimo takų obstrukcija, septicemija, kaukolės osteomielitas ir trišakio nervo neuritas.
Diagnostika sialadenitas
Bendrieji klinikiniai diagnostikos metodai apima paciento apklausą, apžiūrą ir palpaciją. Be to, skiriami laboratoriniai kraujo ir šlapimo tyrimai. Jei kalbame apie vaiką, būtina pasiteirauti tėvų, ar jis anksčiau sirgo kiaulyte, ar turėjo kontaktą su sergančiais žmonėmis.
Įtarus lėtinį sialadenitą, nurodomas metinis recidyvų dažnis, liaukos dydis skirtingais uždegiminio proceso laikotarpiais. Atkreipiamas dėmesys į odos būklę virš pažeistos vietos, seilių skysčio kiekį ir pobūdį, išskyrimo seilių latakų būklę.
Privaloma:
- sekrecinės funkcijos įvertinimas;
- seilių sekretų citologija, mikrobiologija, imunologija;
- kontrastinė sialografija;
- kompiuterinė tomografija;
- radiosialografija;
- ultragarsas;
- punkcijos biopsija.
Daugeliui vaikų yra indikuotina elektroencefalografija, kuri yra būtina smegenų bioaktyvumo sutrikimams įvertinti.
Privaloma instrumentinė diagnostika apima sialometriją, kurios metu naudojamas polietileno kateteris, kuris po išankstinio praplovimo įkišamas į seilių lataką. Manipuliacija atliekama tuščiu skrandžiu, o pati procedūra trunka apie 20 minučių. Jos metu gaunama informacija apie seilių išsiskyrimo kiekį ir sekreto fizines savybes. [ 6 ]
Kontrastinė sialografija atliekama ligos remisijos stadijoje, nes ji gali išprovokuoti recidyvą. Radiokontrastiniai tirpalai į seilių liauką įšvirkščiami švirkštu ir polietileno kateteriu.
Specialios instrumentinės diagnostikos priemonės apima šias procedūras:
- seilių sekreto tepinėlių citologija;
- Elektroradiografija su kontrastu;
- seilių liaukų skenavimo metodas;
- punkcija su biopsija ir vėlesne histologija.
Ultragarsas dažniausiai atliekamas sialosonografijos forma – tai tyrimas, leidžiantis ištirti visą liaukos struktūros vaizdą. Gydytojas gali aptikti sklerozinius audinių sutrikimus, užsikimšimus, naviko procesus, akmenis, nustatyti jų skaičių ir dydį.
Sergant bakteriniu sialadenitu, ultragarso metu nustatomi nespecifiniai pokyčiai. Ankstyvoje vystymosi stadijoje pastebimas padidėjęs echogeniškumas ir latako išsiplėtimas, o anekidžių židinių buvimas rodo galimą absceso susidarymą. [ 7 ]
Magnetinio rezonanso tomografija ir kompiuterinė tomografija leidžia mums atmesti akmenų buvimą ortakiuose ir išsiaiškinti patologinio proceso gylį.
Laboratoriniai tyrimai apima bendrą kraujo ir šlapimo tyrimą, taip pat seilių skysčio tyrimą. Kraujyje gali būti didelis leukocitų kiekis, kuris yra vienas iš uždegiminio proceso požymių. Biocheminiame kraujo tyrime svarbus cukraus kiekis, o šlapimo tyrime – druskų sudėtis. Seilių sekrete dažnai galima aptikti leukocitų, pūlių ir bakterinės floros. Taip pat būtina ištirti sekreto fizikines ir chemines savybes.
Diferencialinė diagnostika
Visų pirma, svarbu nustatyti patologinės būklės pagrindinę priežastį, išsiaiškinti, ar liga yra aterogeninio, infekcinio, navikinio, autoimuninio, metabolinio pobūdžio. Reikėtų atmesti reumatologinę ir autoimuninę patologiją.
Intersticinis sialadenitas diferencijuojamas nuo lėtinio parenchiminio sialadenito, sialodochito, navikinių procesų, epideminio parotito. Diagnozei naudojamas tipinių simptomų, citologinio ir sialografinio vaizdo įvertinimas pagal ligas.
Apskritai sialadenitą reikia skirti nuo seilių akmenligės, seilių liaukų cistų ir navikinių procesų. Diagnozė nustatoma remiantis klinikiniais simptomais, sialometrijos duomenimis, seilių išskyrų citologiniu tyrimu, rentgenografija ir sialografija, punkcija ir ekscizine biopsija.
Pacientams svarbu suprasti, kad sialadenitas arba sialoadenitas yra dvi lygiavertės sąvokos, kurios yra visiškai pakeičiamos.
Kai kuriais atvejais, atsižvelgiant į klinikinius ligos požymius ir laboratorinius parametrus, gali prireikti platesnės diagnostinės paieškos: tokioje situacijoje rekomenduojama atlikti seilių liaukų biopsiją, kad būtų nustatyta tiksli diagnozė.
Su kuo susisiekti?
Gydymas sialadenitas
Sergant ūminiu sialadenitu, pacientui skiriamas gydymas, kuriuo siekiama slopinti uždegiminę reakciją ir normalizuoti seilėtekį. Karščiavimo metu skiriamas lovos režimas. Pagal indikacijas sutankintose vietose dedami šildantys kompresai ir tepaliniai tvarsčiai, atliekamos fizioterapijos procedūros (šviesos terapija, šilumos terapija – „Sollux“ lempa, UHF, UV spinduliai). Suteikiama kokybiška burnos ertmės priežiūra, naudojant skalavimus ir irigacijas.
Sergant virusiniu sialadenitu, gerą poveikį turi drėkinimas interferonu 5 kartus per dieną (ankstyvos praktikos atveju – 1–2 dieną). Sumažėjus seilių išsiskyrimo funkcijai, į duktalį suleidžiama 0,5 ml antibiotikų tirpalų, kurių sudėtyje yra 50 000–100 000 ED penicilino ir streptomicino su 1 ml 0,5 % novokaino. Be to, atliekama blokada novokainu ir penicilinu arba streptomicinu. Jei pūlingas uždegimas progresuoja, aptinkami audinių tirpimo židiniai, skiriama chirurginė operacija.
Pilokarpinas nuo sialadenito geriamas per burną, iki keturių kartų per dieną, po 6 lašus 1% tirpalo. Toks gydymas tinka seroziniam uždegimui. Geras poveikis pastebimas dedant kompresus su dimetilsulfoksidu, dimeksidu, kuris suteikia analgezinį, priešuždegiminį, priešpadegiminį ir baktericidinį poveikį. Kompresas dedamas ant uždegimo zonos maždaug pusvalandį per dieną. Gydymo kursą sudaro dešimt procedūrų arba kol palengvėja.
Gangreninio sialadenito ir sunkios ligos eigos atveju skiriamas chirurginis gydymas, kurį sudaro liaukos kapsulės atidarymas: intervencija į paausinę liauką atliekama naudojant Kovtunovičiaus techniką.
Lėtinio sialadenito atveju gydymas pirmiausia skirtas imuniteto didinimui, seilių funkcijos optimizavimui, recidyvų prevencijai, audinių trofizmo gerinimui, spūsties šalinimui ir sklerozinių bei degeneracinių procesų slopinimui.
Kompleksinėje terapijoje naudojami šie vaistai:
- natrio nukleinatas 0,2 g tris kartus per dieną dvi savaites (lėtinio sialadenito atveju tokie kursai turėtų būti atliekami iki trijų kartų per metus);
- kalio jodidas 10%, 1 valgomasis šaukštas tris kartus per dieną 8-12 savaičių (reikia atsižvelgti į paciento organizmo jautrumą jodui).
Gydymo natrio nukleinatu metu gali pasireikšti nedidelis šalutinis poveikis, pasireiškiantis skausmu epigastriniame regione ir dispepsija. Tokie reiškiniai visiškai išnyksta nutraukus vaisto vartojimą.
Kalio jodidas draudžiamas esant padidėjusiam jautrumui jodui, nėštumui, piodermijai.
Novokaino blokada atliekama kartą per 3 dienas, 10 blokadų kursu. Į raumenis švirkščiamas Pyrogenal (25 injekcijų kursas, kartą per tris dienas), po oda – 0,5 % galantamino (30 injekcijų po 1 ml).
Pacientams, sergantiems latakų stenoze, skiriami proteolitiniai fermentų preparatai (chimotripsinas, tripsinas), taip pat 10 mg ribonukleazės injekcija į raumenis kartu su deoksiribonukleazės elektroforeze (iki 10 procedūrų 20 minučių).
Lėtinio sialadenito galvanizavimas nurodomas kasdienėmis procedūromis 4 savaites kartu su radioterapija.
Chirurginis gydymas taikomas retai, tik tuo atveju, jei vaistai nėra veiksmingi, taip pat reguliariai pasikartojant uždegiminei ligai (daugiau nei dešimt kartų per metus), lydimai pūlingo proceso, ryškių funkcinių sutrikimų, striktūrų ir atrezijos. Pagal indikacijas taikomas srautinio bužienažo metodas, burnos ertmės plastika, liaukų rezekcija išsaugant veido nervo šakas, paausinio kanalo blokada.
Antibiotikai
Antibiotikų terapija tinka bakteriniam sialadenitui ir priklauso nuo infekcinio proceso sunkumo. [ 8 ]
Pasirinkti vaistai dažnai yra apsaugoti penicilino grupės antibiotikai ir cefalosporinai, kurie slopina β-laktamazių aktyvumą:
Amoksiklavas |
Vaistas amoksicilinas ir klavulano rūgštis suaugusiesiems skiriamas per burną 1500 mg per parą doze (padalinta į dvi dozes). Šalutinis poveikis, pasireiškiantis pykinimu ar viduriavimu, yra lengvas ir greitai praeina. Siekiant išvengti šių reakcijų, vaistą rekomenduojama vartoti valgio metu. |
Sulbaktomaksas |
Sulbaktamo ir ceftriaksono preparatas, skirtas injekcijoms į raumenis. Paros dozė yra 1–2 g, leidžiama kas 24 valandas. Gydymo trukmę nustato gydytojas. Galimas šalutinis poveikis būdingesnis ilgalaikiam vartojimui. Tai kandidozė, mikozė, antrinės grybelinės infekcijos, enterokolitas ir dispepsija. |
Piperacilinas-Tazobaktamas |
Kombinuotas antibakterinis vaistas, pacientams skiriamas į veną infuzijomis kas 8 valandas po 4,5 g. Paros dozę gydytojas gali keisti, atsižvelgdamas į infekcijos sunkumą. Galimas šalutinis poveikis: viduriavimas, pykinimas, vėmimas, odos bėrimai. |
Jei aptinkami gramneigiami mikroorganizmai, skiriami fluorokvinolonų grupės vaistai. Sudėtingais atvejais naudojamas kombinuotas gydymas, pavyzdžiui, karbapenemas, metronidazolas ir vankomicinas.
Kineziterapijos gydymas
Pradinėje uždegiminio proceso stadijoje, kai kūno temperatūra pakilusi, kineziterapija netaikoma. Pacientui rekomenduojama gerti šarminius mineralinius vandenis (pvz., „Borjomi“) vaistų gydymo fone. Maždaug nuo 3–4 dienų galima taikyti UHF terapiją netermine doze, priešuždegiminių vaistų elektroforezę.
Be to, ūminiam sialadenitui gydyti gydytojas gali skirti:
- Pažeistos vietos ultravioletinis spinduliavimas pradedamas dviem biodozėmis, po to padidinamas 1 biodoze, pasiekiant 6 biodozes. Procedūros atliekamos kas dvi dienas.
- Infiltracijos zonos svyravimas atliekamas 8–10 minučių trukmės seansais. Terapijos kursas apima 10 seansų.
- Pašalinus ūminio uždegimo požymius, siekiant paspartinti infiltrato rezorbciją, naudojama:
- Infraraudonųjų spindulių apšvitinimas 20 minučių trukmės seansais, 10–12 seansų kursu.
- Ultragarsinė terapija, kurios intensyvumas yra 0,05–0,2 W/cm², trukmė iki 5 minučių, 10 seansų kursas.
- 3% kalio jodido elektroforezė, trunkanti 20 minučių, 10–12 seansų metu.
Skausmui malšinti rekomenduojama atlikti lazerio terapiją, trunkančią 2–3 minutes, 8–10 seansų kursu.
Seilių liaukų masažas sergant sialadenitu
Intraoralinis (intrabukalinis) masažas pagerina kraujo ir limfos tekėjimą, stimuliuoja bioaktyvius taškus ir gerina seilių liaukų funkciją. Procedūra atliekama keliais etapais: bendras minkštųjų audinių apšilimas, darbas su seilių liaukomis ir raumenimis bei poveikis galvinių nervų išėjimo taškams.
Naudojami masažo judesiai, tokie kaip glostymas, taškinis spaudimas ir mioekstenzinis minkymas. Procedūra atliekama švariomis rankomis, galima naudoti sterilias chirurgines pirštines.
Seilių liaukos masažuojamos švelniais judesiais, pradedant nuo periferijos iki šalinimo latakų srities.
Po seanso pacientas turi praskalauti burną antiseptiniu tirpalu.
Masažas atliekamas ne tik siekiant pagerinti trofizmą liaukos audiniuose, bet ir įvertinti seilių kiekį, jų spalvą, konsistenciją ir skonio savybes.
Žolelių gydymas
Tradiciniai gydymo metodai leidžiami tik ankstyvoje sialadenito vystymosi stadijoje arba tik šios ligos prevencijai.Siekiant palengvinti simptomus, gydytojai rekomenduoja gerti daug skysčių vaistų terapijos metu, įskaitant žolelių, turinčių priešuždegiminį poveikį, užpilus ir nuovirus.
- Mėtų arbata stimuliuoja seilių išsiskyrimą, malšina skausmą, gaivina ir pašalina nemalonų skonį burnoje.
- Ramunėlių užpilas turi priešuždegiminį ir dekongestantinį poveikį.
- Aviečių lapų arbata pagreitina žaizdų gijimą ir turi priešuždegiminį poveikį.
Kasdieniam burnos skalavimui galite naudoti šių žolelių mišinių užpilus:
- aviečių lapai, nemirtingųjų žiedai, lauko asiūklis;
- pipirmėčių lapai, gysločių ūgliai, šeivamedžio žiedai;
- ramunėlių žiedų, eukalipto ir šalavijų lapų.
Gerą poveikį suteikia skalavimas pušų vandeniu. Norint paruošti vaistą, užvirinkite 0,5 litro vandens, įberkite 2 valgomuosius šaukštus (su stikliuku) pušų spyglių (eglės arba pušies), uždenkite dangčiu, palikite visiškai atvėsti, perkoškite. Naudokite skalavimui 2–3 kartus per dieną arba po kiekvieno valgio.
Jūs neturėtumėte savarankiškai gydytis, jei liga pasireiškia stipriu skausmu, akmenų susidarymu ar pūliavimu.
Chirurginis gydymas
Kai kuriais atvejais vien vaistų nepakanka sialadenitui pašalinti. Tokiomis situacijomis gali prireikti chirurginės intervencijos.
Užsikimšus seilių liaukos išskyrimo latakui, būtina chirurginė intervencija. Taikant vietinę nejautrą, gydytojas pašalina užsikimšimo priežastį ir atlieka antiseptinį gydymą. Pooperaciniu laikotarpiu skiriamas antibakterinis ir simptominis gydymas, o prireikus atliekamas papildomas išskyrimo latako valymas ir vėlesnis jo skalavimas.
Lėtinis sialadenitas pasižymi dažnu recidyvu, kuris laikui bėgant gali sukelti visišką arba dalinę liaukos audinio sklerozę ir jungiamojo audinio struktūrų susidarymą. Jei taip atsitinka, pažeista liauka pašalinama.
Sialadenito atveju pageidautina atlikti endoskopines minimaliai invazines procedūras. Šiandien chirurgai turi specialius elastinius endoskopus, kuriais gali prasiskverbti į mažiausius liaukų kanalus. Endoskopijos metu gydytojas gali visapusiškai apžiūrėti lataką, paimti biomedžiagą tyrimui, suskaidyti ir pašalinti obstrukcijos priežastį.
Sialolitiazės atveju seilių liaukos akmenį būtina pašalinti intervencine sialendoskopija arba tiesiogine chirurgine intervencija. [ 9 ], [ 10 ]
Seilių liaukų akmenims gydyti siūlomi keli minimaliai invaziniai gydymo būdai, įskaitant intervencinę sialendoskopiją (iSGE), ekstrakorporinę smūginės bangos litotripsiją (ESWL) [ 11 ] ir kombinuotas endoskopines chirurgines procedūras. [ 12 ] Tinkamo gydymo pasirinkimas turėtų apimti tokius kriterijus kaip pažeista liauka, akmenų skaičius ir dydis, vieta ir ryšys su latakėliu. Mažiausiai žalingas metodas visada yra pageidaujamas gydymo metodas. [ 13 ]
Pooperacinės komplikacijos, tokios kaip skausmas, randai ir nervų pažeidimas, yra dažnos. Pacientams, kuriems buvo atlikta operacija, pasireiškė tokie sutrikimai kaip kserostomija (iki 31 %), skonio pokyčiai (16,3 %), hematomos (iki 14 %), veido nervo pažeidimas (8 %) ir liežuvio nervo pažeidimas (12 %). [ 14 ], [ 15 ], [ 16 ], [ 17 ]
Prevencija
Prevencinės priemonės, skirtos užkirsti kelią sialadenito vystymuisi, nėra specifinės. Prevencijos esmė – visavertė, kokybiška ir subalansuota mityba, sveikas ir aktyvus gyvenimo būdas bei blogų įpročių panaikinimas. Tokių paprastų, bet svarbių taisyklių laikymasis sumažina daugelio patologijų tikimybę.
Sialadenito atsiradimas gali būti tiesiogiai susijęs su kitomis burnos ertmės ir LOR organų ligomis. Burnos mikrofloros santykio pažeidimas, patogeninių mikroorganizmų patekimas su krauju ar limfos tekėjimu gali išprovokuoti uždegiminio proceso vystymąsi. Beveik bet koks lėtinis infekcinis ir uždegiminis židinys gali būti laikomas polinkiu į sialadenito atsiradimą. Be to, bet kokios infekcinės ligos neigiamai veikia viso organizmo imuninę apsaugą. Todėl, norint išvengti daugelio ligų, svarbu visais įmanomais būdais palaikyti imunitetą, laiku gydyti visas ligas (įskaitant lėtines), atmesti hipotermiją ir stresą, o žiemos-pavasario laikotarpiu vartoti papildomus gydytojo rekomenduojamus multivitaminų preparatus.
Kitos privalomos prevencinės priemonės:
- reguliarios higienos procedūros, kokybiškas burnos ertmės ir dantų valymas;
- vengti rupių maisto produktų, kurie gali pažeisti burnos gleivinę;
- mesti rūkyti;
- stiprinant imuninę sistemą;
- teisingas dantų šepetėlio ir burnos higienos priemonių pasirinkimas.
Jei atsiranda kokių nors problemų, tokių kaip burnos gleivinės sausumas, patinimas, seilių liaukų skausmas, nedelsdami kreipkitės į gydytoją. Laiku suteikta medicininė pagalba padės išvengti uždegimo išsivystymo ir neigiamo poveikio.
Prognozė
Ūminis sialadenitas didžiajai daugumai pacientų baigiasi pasveikimu. Tačiau aprašyti ir mirtini atvejai: tai gali nutikti, jei liaukoje išsivysto pūlingas-nekrozinis procesas, taip pat jei patologija išplinta į nervų sistemą.
Lėtinės ligos prognozė yra gana palanki.Šioje situacijoje vartojama „sąlyginio“ pasveikimo sąvoka: ji taikoma, jei paciento remisijos laikotarpis trunka ilgiau nei trejus metus.
Pacientai stebimi kelerius metus, atliekama paūmėjimų, kurie paprastai pasireiškia 1–2 kartus per metus, dažniau šaltu oru, prevencija. Tinkamai paskirtos terapijos dėka gali pasireikšti ilgalaikė remisija. Kai kuriais atvejais pastebimas seilių akmens susidarymas liaukos kanale.
Jei imuninė sistema yra normalios būsenos, stebima burnos higiena, gydomos gretutinės patologijos ir pašalinami esami infekciniai židiniai, sialadenitas visiškai išnyksta per 14 dienų.

