Medicinos ekspertas
Naujos publikacijos
Šlapimo pūslės leukoplakija
Paskutinį kartą peržiūrėta: 04.07.2025

Visas „iLive“ turinys yra peržiūrėtas medicinoje arba tikrinamas, kad būtų užtikrintas kuo didesnis faktinis tikslumas.
Mes turime griežtas įsigijimo gaires ir susiejamos tik su geros reputacijos žiniasklaidos svetainėmis, akademinių tyrimų institucijomis ir, jei įmanoma, medicininiu požiūriu peržiūrimais tyrimais. Atkreipkite dėmesį, kad skliausteliuose ([1], [2] ir tt) esantys numeriai yra paspaudžiami nuorodos į šias studijas.
Jei manote, kad bet koks mūsų turinys yra netikslus, pasenęs arba kitaip abejotinas, pasirinkite jį ir paspauskite Ctrl + Enter.
Urogenitalinė sistema yra viena pažeidžiamiausių žmogaus organizme. Be cistito ir kitų uždegiminių ligų, gali išsivystyti skausmingi struktūriniai procesai, tokie kaip šlapimo pūslės leukoplakija. Tai patologinė organo epitelio keratinizacija, tai yra pereinamojo epitelio audinio transformacija į plokščią audinį. Dėl to gleivinėse atsiranda keratinizacijos židinių, kurie neatlieka reikiamos apsauginės funkcijos, o tai netrukus sukelia lėtinį šlapimo pūslės uždegimą.
Leukoplakija dažnai painiojama su įprastu cistitu, kuris, deja, nereaguoja į įprastinį gydymą. Tinkamas gydymas gali būti paskirtas tik atlikus tinkamai atliktą diagnozę, patvirtinančią klastingą ligą. [ 1 ]
Epidemiologija
Lėtiniai uždegiminiai procesai apatinėje šlapimo takų dalyje moterims yra labai dažni. Tai dažniausia priežastis, kodėl moterys kreipiasi į urologą, ginekologą ir terapeutą.
Šlapinimosi sutrikimai kasmet pas gydytojus „atveda“ maždaug 3 milijonus amerikiečių moterų. Posovietinėje erdvėje sergamumas vertinamas maždaug 15–20 tūkstančių atvejų milijonui pacientų. Kas antra moteris iš dešimties bent kartą gyvenime kenčia nuo uždegiminės šlapimo pūslės ligos, iš kurių viena serga lėtine uždegimo forma.
Šlapimo pūslės leukoplakijai būdingi recidyvai. Nustatyta, kad kas antra moteris per metus, uždegiminiam procesui atslūgus, patiria pakartotinį ligos epizodą, o 50 % cistito paūmėjimų pasitaiko daugiau nei tris kartus per metus.
Įvairiais duomenimis, šlapimo pūslės leukoplakija cistoskopijos metu diagnozuojama 64–100 % atvejų, lydima nuolatinių šlapinimosi sutrikimų ir lėtinio dubens skausmo. Dažniausia patologinių židinių lokalizacija yra organo kaklelis ir šlapimo pūslės trikampis.
Nepaisant ligos paplitimo, leukoplakija vis dar laikoma viena iš mažiausiai ištirtų šlapimo pūslės gleivinės patologijų. [ 2 ]
Priežastys šlapimo pūslės leukoplakija
Nepaisant daugybės tyrimų, šlapimo pūslės leukoplakijos priežastis mokslininkams vis dar lieka paslaptimi. Dažniausia teorija yra ta, kad leukoplakija yra kai kurių intrauterininių anomalijų pasekmė. Tai yra, intrauterininės raidos metu šlapimo sistemos sienelėse susidaro tam tikri defektiniai židiniai. Šią teoriją patvirtina tai, kad liga dažniausiai nustatoma žmonėms, kenčiantiems nuo šlapimo takų vystymosi sutrikimų. Be to, tam tikrą įtaką turi ir rizikos veiksniai, kuriuos aprašysime šiek tiek vėliau. Dažniausias faktas yra infekcinė įtaka: ląstelių transformacija pradeda vystytis po infekcinės patologijos. [ 3 ]
Leukoplakijos vystymąsi išprovokuoja ši infekcija:
- gonokokas;
- chlamidijos;
- trichomonas;
- herpeso virusas;
- papilomos virusas.
Kita infekcija taip pat gali patekti į šlapimo pūslę per kraują ir limfos tekėjimą:
- stafilokokas;
- streptokokas;
- E. coli ir kt.
Rizikos veiksniai
Šie veiksniai padidina šlapimo pūslės leukoplakijos išsivystymo tikimybę:
- endokrininės patologijos, turinčios įtakos hipofizės ir pagumburio, taip pat porinių moteriškų lytinių liaukų – kiaušidžių – funkcijai. Padidėjus estrogenų kiekiui, epitelis tampa pažeidžiamas ir linkęs transformuotis. Kai kuriems pacientams leukoplakija pradeda vystytis po ilgalaikio gydymo hormoniniais vaistais;
- uždegiminiai procesai šlapimo pūslėje arba organuose, esančiuose arti jos. Leukoplakija dažnai išsivysto lėtinio cistito, urolitiazės, trauminių šlapimo pūslės pažeidimų, svetimkūnių patekimo į jos ertmę fone;
- lėtiniai patologiniai procesai organizme – pavyzdžiui, lėtinis tonzilitas, dantų ėduonis, pielonefritas ir kt.;
- ilgalaikis ir staigus imuninės sistemos susilpnėjimas.
Šlapimo pūslės leukoplakija gali pasireikšti ir palaidų lytinių santykių be apsaugos barjero metu, dažnai patiriant stresą ir hipotermiją. [ 4 ]
Pathogenesis
Jei šlapimo pūslė nėra pažeista, jos epitelio sluoksnyje susidaro polimeriniai angliavandenių ir baltymų kompleksai – mukopolisacharidai. Jų paskirtis – neleisti mikrobų ląstelėms prilipti prie organo sienelių. Šie kompleksai taip pat apsaugo ląsteles nuo sunaikinimo veikiant rūgštims.
Esant patologinei epitelio transformacijai, tokia ląstelių apsauga nustoja būti patikima, o patogeniniai mikroorganizmai beveik netrukdomai prasiskverbia į ląstelių struktūras. Pacientui išsivysto lėtinis uždegiminis procesas. Atsiranda savotiškas cikliškumas: cistitas pablogina leukoplakijos eigą, kuri, savo ruožtu, palaiko uždegiminės reakcijos aktyvumą.
Mikrobinė infekcija į šlapimo sistemą prasiskverbia daugiausia kylančiu keliu, būtent nuo išorinių lytinių organų paviršiaus. Infekcija taip pat gali būti perduodama su krauju ar limfos skysčiu, tačiau tai gana reta. Tokiu atveju bakterijos gali prasiskverbti iš tokių organų kaip inkstai, apatinis virškinamasis traktas, gimda ir kt. [ 5 ]
Epitelio transformacija šlapimo pūslės trikampio srityje yra normos ribose. Ši būklė išsivysto moterims, veikiamoms estrogenų. Jei šie pokyčiai nėra taikomi
Simptomai šlapimo pūslės leukoplakija
Pagrindiniai šlapimo pūslės leukoplakijos simptomai yra labai panašūs į ūminio cistito simptomus. Pacientai skundžiasi skausmu gaktos srityje, dažnu noru šlapintis, pjaunančiu ir deginančiu pojūčiu paskutiniame šlapinimosi etape, diskomfortu lytinių santykių metu. Šlapime vizualiai galima aptikti lengvų dribsnių ir net kraujo siūlelių.
Pirmieji problemos požymiai:
- dažnas noras ištuštinti šlapimo pūslę;
- šlapimo tekėjimo sutrikimai šlapinimosi metu;
- diskomfortas, skausmas ir kiti nemalonūs pojūčiai šlapinimosi metu;
- nemalonus pojūtis apatinėje pilvo dalyje, tempimo pojūtis juosmens srityje;
- bendros savijautos pablogėjimas, apatija, sutrikęs darbingumas;
- nepakankamo šlapimo pūslės ištuštinimo jausmas.
Šlapimo nelaikymas yra simptomas, kuris pasireiškia ne visiems pacientams. Jis būdingas vadinamajai gimdos kaklelio leukoplakijai (kai pažeidimas yra šlapimo pūslės kaklelyje) arba nustatomas esant pažengusioms šios ligos formoms. Šlapimo nelaikymas gali būti įvairaus laipsnio: kai kuriems pacientams jis pasireiškia esant santykinai pilnai šlapimo pūslei, o kitiems šlapimo nelaikymas gali būti stebimas jau po 15–20 minučių po visiško organo ištuštinimo. [ 6 ]
Nurodyti simptomai yra nespecifiniai ir gali rodyti ne tik leukoplakijos buvimą, bet ir cistito paūmėjimą ar kitas šlapimo sistemos problemas. Galutinė diagnozė niekada nebus nustatyta vien tik aprašius klinikinį vaizdą. Būtina išsami diagnozė su cistoskopija ir biopsija.
Šlapimo pūslės leukoplakija moterims
Šlapimo pūslės leukoplakija gali pasireikšti tiek vyrams, tiek moterims. Tačiau moterys dažniau susiduria su šia liga, daugiausia dėl tam tikrų anatominių ypatybių.
Trumpas šlaplės kanalas leidžia infekciniam agentui lengvai patekti į pacientų šlapimo pūslę. O susilpnėjęs imunitetas, stresas kartu su kitais veiksniais leidžia sparčiai vystytis patologiniams procesams.
Dažniausiai infekcija patenka į šlapimo takus kylančiu būdu iš išorinių lytinių organų srities.
Sergant šlapimo pūslės leukoplakija, normalus epitelio sluoksnis virsta plokščiu, susidaro keratinizuoti židiniai. Liga diagnozuojama atsitiktinai arba ilgalaikio ir neefektyvaus cistito gydymo metu. Šiuo atveju teisingos diagnozės pagrindas yra biopsija su vėlesne pasirinktų medžiagų histologija.
Moterims leukoplakija gali paveikti ne tik šlapimo pūslę, bet ir gimdos kaklelį. Ši patologija pasireiškia daugeliui vaisingo amžiaus pacienčių. Ligai paprastai būdinga lėtinė eiga.
Šlapimo pūslės leukoplakija ir nėštumas
Su šlapimo pūslės leukoplakija nėštumas gali būti labai sudėtingas – pirmiausia dėl didelės ligos atsinaujinimo tikimybės. Jei liga paūmėja pirmąjį nėštumo trimestrą, kyla savaiminio nėštumo nutraukimo arba negimusio kūdikio vystymosi defektų atsiradimo rizika.
Trečiojo trimestro paūmėjimas sukelia priešlaikinio placentos atsiskyrimo, vaisiaus intrauterininės infekcijos ir priešlaikinio gimdymo riziką.
Jei nėštumo metu leukoplakija paūmėja, antibiotikų terapija atidedama. Tačiau esant reikšmingiems ir intensyviems simptomams, antibiotikai vis tiek skiriami. Visas gydymo kursas atliekamas po vaiko gimimo.
Pacientėms, sergančioms leukoplakija, prieš nėštumą reikėtų imtis priemonių ligai pašalinti. Net jei moteris kenčia nuo dažno cistito, lėtinio cistito, jai reikia iš anksto atlikti profilaktinio gydymo kursą. [ 7 ]
Etapai
Šlapimo pūslės leukoplakija eina keliais etapais arba fazėmis:
- Plokščialąstelinė transformacija. Šiam etapui būdingas pereinamojo epitelio audinio sluoksnio reorganizavimas į daugiasluoksnį plokščialąstelinį epitelį. Pačios ląstelės nesikeičia.
- Plokščialąstelinio audinio pakeitimas. Šis etapas yra pirmasis žingsnis link ląstelių mirties, nes jos palaipsniui patiria patologinius pokyčius degeneravusiame daugiasluoksniame audinyje.
- Židininių sustorėjimų susidarymas ląstelių keratinizacijos procesų fone. [ 8 ]
Sergant šlapimo pūslės leukoplakija, vyksta daugybė sklerozinių procesų, pažeidžiančių vidines ertmės sieneles. Laikui bėgant, organas nebegali tinkamai susitraukti, o tai savo ruožtu sukelia šlapimo nelaikymą. Tokia komplikacija būdinga leukoplakijai: sergant cistitu tokio simptomo nepastebėta. [ 9 ]
Formos
Yra trys šlapimo pūslės leukoplakijos tipai:
- plokščia leukoplakija;
- karpinė leukoplakija su ryškiomis keratinizacijos sritimis;
- erozinė leukoplakija su gleivinės audinių opiniais pažeidimais.
Plokščiasis leukoplakijos tipas dažnai vyksta beveik besimptomiai, ir tik esant dideliems pažeidimams stebimas būdingas klinikinis vaizdas.
Karpotinės ir erozinės patologijos atmainos pasižymi ryškiais skausmingais simptomais. Šlapimo pūslės kaklelio leukoplakijai būdingi ypač intensyvūs simptomai: patologiniam procesui plintant, paciento būklė smarkiai pablogėja, atsiranda ūminio cistito simptomai. Vaistų terapija dažnai neatneša matomo palengvėjimo.
Komplikacijos ir pasekmės
Net ir po viso šlapimo pūslės leukoplakijos gydymo kurso pacientas turės atlikti sistemingą prevencinę diagnostiką, kad būtų išvengta ligos pasikartojimo, taip pat išvengta tokių komplikacijų kaip:
- piktybinis navikas, piktybinio proceso vystymasis šlapimo pūslės sienelėse;
- normalios šlapimo sistemos funkcijos sutrikimas, šlapimo pūslės susitraukimo praradimas, šlapimo nutekėjimas ir šlapimo nelaikymas;
- inkstų nepakankamumas, dėl kurio sutrinka vandens, elektrolitų, azoto ir kitų medžiagų apykaitos procesų pusiausvyra;
- kraujavimas, hematurija.
Šlapimo pūslės leukoplakijos atsinaujinimas po gydymo vaistais yra gana dažnas reiškinys, nes konservatyvus gydymas nepašalina ligos visam laikui. Po radikalesnės chirurginės intervencijos liga pasikartoja maždaug 7–12 % atvejų. Gali būti, kad atsinaujinimas gali būti dėl nevisiško patologinės zonos pašalinimo, nes kai kuriose srityse gali prireikti gilesnio poveikio. Jei į tokius požymius neatsižvelgiama, atsiranda prielaidos nevisiškam patologijos pašalinimui, o tai tampa leukoplakijos atsinaujinimo pagrindu. Mažiausias atkryčių skaičius pastebimas po radiodažnuminio ekscizijos procedūros. [ 10 ]
Diagnostika šlapimo pūslės leukoplakija
Šlapimo pūslės leukoplakijos diagnozė negali būti nustatyta remiantis vien tik paciento skundais ir objektyvaus tyrimo rezultatais. Reikalinga išsami diagnozė su privalomu ertmės organo audinių dalelių histologiniu tyrimu.
Visas egzaminų spektras yra maždaug toks:
- Anamnezinių duomenų rinkimas (priepuolių dažnis ir intensyvumas, kitų patologijų buvimas ir predisponuojantys veiksniai).
- Moterų makšties tyrimas (būtinas tiek diferencinei diagnozei nustatyti, tiek bendrai pacientės reprodukcinės sistemos sveikatai įvertinti).
- Laboratoriniai tyrimai: pilnas kraujo tyrimas, šlapimo tyrimas, makšties ir šlaplės tepinėlių tyrimas, kraujo biochemija, kreatinino ir šlapalo kiekio nustatymas, šlapimo pasėlis.
- PGR ir ELISA diagnostika latentinei infekcijai aptikti.
- Instrumentinė diagnostika: inkstų ir dubens organų ultragarsinis tyrimas, urodinaminės diagnostinės procedūros (urometrija, cistoskopija), endoskopija. [ 11 ]
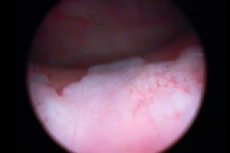
Šlapimo pūslės cistoskopija būtinai atliekama kartu su biopsija – procedūra, kurios metu paimama audinių medžiaga tolesniam histologiniam tyrimui. Leukoplakijos atveju šis metodas laikomas informatyviausiu, nes suteikia galimybę įvertinti ligos pobūdį, jos formą ir pažeidimo laipsnį. Cistoskopijos metu leukoplakijos židiniai atrodo kaip suplokštėjusios balkšvos zonos, mažos erozijos arba gelsvos plokštelės. [ 12 ]
Siekiant patikslinti šlapimo pūslės leukoplakijos diagnozę, atliekamas visų dubens organų, taip pat inkstų, ultragarsinis tyrimas. Toks tyrimas parodo atitinkamų organų vietą, formą, struktūros ypatybes ir dydį. Diagnozės metu taip pat galima aptikti echoskopijos teigiamus darinius – pavyzdžiui, akmenis ar navikus, kurie gali atspindėti ultragarso srautą.
Norint patvirtinti šlapimo pūslės leukoplakijos diagnozę, svarbu histologiškai nustatyti metaplastines transformacijas ląstelių struktūrose, net tais atvejais, kai yra aiškus endoskopinis ligos vaizdas.
Diferencialinė diagnostika
Diferencinė diagnostika apima plokščialąstelinę papilomą, o kai kuriais atvejais – piktybinį procesą šlapimo pūslėje. Šlapimo pūslės leukoplakija ir vėžys gali turėti panašius simptomus, tačiau tinkama diagnostika, atliekant šlapimo citologiją ir cistoskopiją su biopsija, paprastai paaiškina situaciją. Karcinomos nustatymo tikimybę padidina cistoskopijos su mėlyna šviesa procedūra, įlašinus intrakavitarinį heksilaminolevulinatą. Kartais reikia atlikti papildomą biopsiją, paimant raumenų audinio mėginius.
Moterims gimdos kaklelio leukoplakija gali pasireikšti kartu su šlapimo pūslės pažeidimais. Tačiau šių patologijų derinys yra retas ir reikalauja skirtingų diagnostikos ir gydymo metodų.
Su kuo susisiekti?
Gydymas šlapimo pūslės leukoplakija
Leukoplakijos gydymo be chirurgo pagalbos galimybę įvertina gydytojas, nustatęs tikslią diagnozę ir nustatęs patologijos sudėtingumo laipsnį. Konservatyvus metodas apima vaistinio poveikio infekciniam ligos komponentui taikymą.
Norėdami tai padaryti, būtina naudoti šiuos vaistus:
- antimikrobiniai vaistai, skirti sunaikinti patogeninę florą;
- priešuždegiminiai vaistai;
- priemonės imuninei sistemai stiprinti;
- multivitaminų preparatai.
Norint atkurti patologinio proceso pažeistas šlapimo pūslės sieneles, naudojami drėkinimai specialiais preparatais, kurie yra natūralių glikozaminoglikanų analogai. Dėl tokių procedūrų galima atkurti pažeistą audinį.
Kaip papildomas gydymo metodas tinkama kineziterapija ir dieta.
Chirurginis gydymas taikomas, jei konservatyvi terapija neduoda reikiamo teigiamo rezultato. [ 13 ]
Vaistai, kuriuos gali skirti gydytojas
Infekcinio proceso atveju būtina skirti specifinius vaistus, kurie tiesiogiai veikia patogeną. Atliekama preliminari šlapimo skysčio analizė su bakteriologiniu tyrimu ir patogeninės floros jautrumo antibiotikams įvertinimu.
Trichomono cistitui gydyti reikia skirti Macmiror, Metronidazol, Furamag.
Grybeliniam uždegimui skiriami Pimafucinas, Itrakonazolas ir Flukonazolas.
Acikloviras ir interferonai vartojami herpeso ir citomegaloviruso gydymui.
Reikalingas imunostimuliatorių kursas - pavyzdžiui, ežiuolės tinktūra, Cycloferon.
Antibiotikų terapijos kontekste Bifidumbacterin ir Lactobacterin yra naudojami imuninei sistemai palaikyti.
Naudingi yra vaistai „Kanefron“ arba „Nefrosten“, kurie vartojami ilgą laiką.
Monurel |
Spanguolių ekstraktas, vadinamasis natūralus antimikrobinis vaistas. Vartoti vieną kartą per dieną, prieš miegą: 1 granulių pakelį ištirpinti 100 ml vandens. Galimas šalutinis poveikis: viduriavimas, rėmuo, odos bėrimai. |
Kanefronas |
Žolinis preparatas, aktyvus diuretikas, turintis analgezinį ir antimikrobinį poveikį. Sustiprina antibiotikų terapijos veiksmingumą. Gerti po 2 tabletes (arba 50 lašų) tris kartus per dieną, užgeriant pakankamu kiekiu skysčio. Gydymo metu gali pasireikšti pykinimas, viduriavimas ir alerginės reakcijos. |
Urolesanas |
Žolinis preparatas, pasižymintis antispazminiu, priešuždegiminiu, analgeziniu ir antimikrobiniu poveikiu. Vaistas malšina skausmą ir normalizuoja šlapinimąsi. Urolesan vartojamas per burną valgio metu, po 1 kapsulę tris kartus per dieną, iki vieno mėnesio (vaistą taip pat galima vartoti lašų ar sirupo pavidalu). Šalutinis poveikis: dispepsija, alerginės reakcijos, galvos svaigimas, kraujospūdžio pokyčiai. |
Nevigramonas |
Uroseptikas, kurio veikimas pagrįstas nalidikso rūgšties buvimu. Vaistas vartojamas po 1 g 4 kartus per dieną savaitę (dozę gali koreguoti gydantis gydytojas). Labiausiai tikėtini šalutiniai poveikiai: dispepsija, cholestazė, galvos skausmas, regos sutrikimas, alergija. |
Nolitsinas |
Plataus spektro antibakterinis preparatas, antros kartos fluorokvinolonas. Tabletės geriamos tarp valgymų, užgeriant dideliu kiekiu vandens (siekiant užtikrinti stabilią diurezę). Dozavimas ir vartojimo dažnumas parenkami individualiai. Galimas šalutinis poveikis: rėmuo, pykinimas, gelta, padidėjęs nerimas, aritmija, hipotenzija. |
Kanefron nuo šlapimo pūslės leukoplakijos
Kanefronas dažniausiai skiriamas cistitui ir pielonefritui gydyti, tačiau šis vaistas tinka ir šlapimo pūslės leukoplakijai. Kam jis skirtas?
„Canephron“ sėkmingai susidoroja su bakterine infekcija, pagreitina skysčių ir druskų pašalinimą iš organizmo ir apsaugo šlapimo sistemos audinius nuo pažeidimų. Jei pacientui bus atlikta chirurginė leukoplakijos židinių šalinimo operacija, tai ir čia neapsieisite be „Canephron“: vaistas padės sustabdyti uždegiminį procesą ir paruošti pacientą operacijai.
Standartiškai, sergant šlapimo pūslės leukoplakija, Kanefron vartojamas lašais (50 lašų tris kartus per dieną) arba tabletėmis (2 tabletės tris kartus per dieną). Vartojimo trukmė yra 2-3 mėnesiai, kartais ilgiau, gydytojo nuožiūra.
Šį gydymą papildo medicininė urologinė kolekcija, gėrimai, kurių pagrindą sudaro spanguolės ir rožių klubai.
Vitaminai
Norint gydyti ir užkirsti kelią šlapimo pūslės leukoplakijos paūmėjimams, dauguma gydytojų pataria imtis priemonių stiprinti organizmo apsaugą ir didinti atsparumą infekcijoms. Visiems pacientams multivitaminų kompleksai su mineralais yra geras gydymo papildymas.
Daugumoje vaistinių galima rasti aukštos kokybės kompleksinių ir biologiškai aktyvių preparatų. O gydantis gydytojas padės jums išsirinkti reikiamą optimalų vitaminų variantą, pavyzdžiui:
- „Solgar“, natūralios spanguolės su vitaminu C;
- Nephrocaps, Elite-Pharm;
- Cystimin, Vivasan;
- Uva Ursi, Gamtos kelias, Meškauogė;
- „Vitamax“, alavijo ir spanguolių koncentratas, koncentruotos alavijo ir spanguolių sultys;
- „GoLess“, gyvenimas kaime, šlapimo pūslės sveikata;
- D-Formulė, „Altera Holding“;
- Renseptas, Meno gyvenimas.
Vitaminų preparatų vartojimas paprastai yra ilgalaikis. Dozavimas – pagal konkretaus kompleksinio produkto instrukcijas.
Kineziterapijos gydymas
Šlapimo pūslės leukoplakijai gydyti dažnai naudojami fizioterapijos metodai:
- lazerinis gydymas kartu su trumpų impulsų elektroanalgezija;
- lazerinis gydymas magnetine terapija;
- trumpo impulso elektroanalgezija su magnetine terapija;
- mikrobangų terapija;
- itin aukšto dažnio terapija;
- sinusoidinių moduliuotų srovių poveikis;
- endovezikinė fonoforezė.
Fizioterapinio gydymo metu rekomenduojama sinusoidinių moduliuojamų srovių naudojimą papildyti elektroforeze. Dėl šio derinio galima blokuoti sutrikdytus impulsus iš ligos pažeisto organo.
Šildymo procedūrų taikymas šlapimo pūslės leukoplakijai yra netinkamas. Be to, namuose atliekamos šilumos procedūros (vonios, šildymo pagalvėlės ir kt.) sukuria optimalias sąlygas greitam infekcijos dauginimuisi.
Ozono terapija šlapimo pūslės leukoplakijai
Kai kuriems pacientams, sergantiems šlapimo pūslės leukoplakija, taikoma kombinuota terapija: ryte leidžiama 0,4 mg tamsulozino ir į veną leidžiamas ozonuotas fiziologinis tirpalas, kurio ozono koncentracija yra 6 mg/l. Ozono terapijos kursą sudaro penkios intraveninės injekcijos per parą, po kurių daroma vienos dienos pertrauka ir kartojamas penkių dienų kursas. Kiekvienos infuzijos trukmė – nuo pusvalandžio iki penkiasdešimties minučių.
Ozono terapijos veiksmingumo kriterijumi laikomas šlapinimosi proceso stabilizavimas, klinikinių ligos simptomų išnykimas, laboratorinių ir funkcinių rodiklių pagerėjimas. Paprastai pirmieji pagerėjimo požymiai pastebimi po 1-2 procedūrų.
Ozono terapija nesukelia neigiamo šalutinio poveikio ir alerginių procesų. Ši technika yra gana paprasta ir prieinama, ją galima naudoti tiek ligoninėje, tiek ambulatoriškai.
Liaudies gynimo priemonės
Liaudies gynimo priemonės, deja, negali visiškai išgydyti žmogaus nuo šlapimo pūslės leukoplakijos. Tačiau jos gali būti papildomas veiksnys gydytojo paskirtame kompleksiniame gydyme.
- Vietoj arbatos jie geria šviežiai spaustas morkų ir burokėlių sultis.
- Ant išorinių lytinių organų uždėkite marlės tamponus, suvilgytus erškėtuogių ir šaltalankių aliejumi.
- Kramtykite propolį kelis kartus per dieną kiekvieną dieną.
- Vakarais išorinius lytinius organus gydykite žąsų taukais, kokosų arba palmių aliejumi.
- Kasdien gerkite 250 ml šviežio pieno su jame ištirpinta soda (1/2 arb. šaukštelio).
Geras poveikis taip pat pastebimas pridedant natūralių vaistažolių preparatų, paruoštų vaistinių žolelių pagrindu.
Žolelių gydymas
- Kiekvieną rytą išgerkite stiklinę jaunų eglių spyglių nuoviro (1 valg. š. žaliavos 250 ml verdančio vandens). Jei gerai toleruojama, nuovirą galima vartoti dažniau – pavyzdžiui, du ar tris kartus per dieną.
- Cūgos užpilas: 100 g augalo žiedynų užpilkite 0,5 l degtinės, tris savaites palaikykite vėsioje vietoje. Perkoškite ir pradėkite gydymą. Pirmą dieną išgerkite 1 lašą tinktūros su 100 ml vandens. Kiekvieną dieną lašų skaičių didinkite po vieną, kad išgertumėte iki 40 lašų per dieną.
- Kasdien plaukite ramunėlių užpilu (1 arbatinis šaukštelis 200 ml vandens).
- Paimkite vaistinės ženšenio tinktūrą - tris kartus per dieną, 1 arbatinį šaukštelį, porą savaičių.
Atminkite: bet koks liaudies gydymas turi būti suderintas su gydytoju!
Homeopatija
Homeopatinis gydymas visada skiriamas konservatyvios terapijos fone: metodų derinys aptariamas asmeniškai su gydančiu gydytoju. Kadangi šlapimo pūslės leukoplakija yra gana rimta patologija, labai svarbu, kad gydymas būtų kompetentingas ir pagrįstas: homeopatinio vaisto pasirinkimas turėtų būti paliktas patyrusiam ir išmanančiam specialistui, kuris yra susipažinęs su visomis konkrečios ligos detalėmis ir turi visą reikiamą informaciją apie pacientą.
Būtina atsižvelgti į tai, kad pačioje homeopatinio gydymo pradžioje, priklausomai nuo recepto schemos, galimas vadinamasis „pirminis pablogėjimas“. Jo trukmė ir sunkumas visada skiriasi, ir jų neįmanoma atspėti. Tačiau per kelias dienas būklė turėtų normalizuotis.
Kompleksinėje pacientų, kenčiančių nuo šlapimo pūslės leukoplakijos, terapijoje galima naudoti šiuos homeopatinius preparatus individualiai parinktomis dozėmis:
- Actea racemosa (juodoji varnėnė);
- Kaustikas;
- Agaricus muscarius (musėrinė agara);
- Cocculus indicus (gūželio riešutas);
- Cūga (Conium maculatum);
- Kalium carbonicum;
- Kalio fosforas;
- Lachesis (barškuolė);
- Plantago major (didysis gyslotis);
- Rumex crispus (garbanotasis dokas);
- Stafizagrija.
Taip pat leidžiama vartoti kombinuotus vaistus Berberis Homaccord, Belladonna Homaccord, Populus Compositum ir kt.
Priemonės parenkamos atsižvelgiant į vyraujančius šlapimo pūslės leukoplakijos simptomus ir paciento konstitucines savybes.
Chirurginis gydymas
Jei gydymas vaistais nesukelia norimo rezultato, gydytojas siūlo pacientui kreiptis į chirurgą. Chirurginės intervencijos indikacijos yra šios:
- nuolatinis uždegiminis procesas, atsirandantis sutrikus šlapimo pūslės susitraukimo funkcijai;
- antro ar trečio laipsnio leukoplakija, patvirtinta histologiniu tyrimu;
- stiprus skausmo sindromas, kurio negalima pašalinti vaistais;
- diagnostiškai patvirtintas netipinių ląstelių struktūrų buvimas, kuris yra ikivėžinės būklės požymis.
Šlapimo pūslės leukoplakijos atveju gydytojas gali apsvarstyti šias chirurginio gydymo galimybes:
- TUR yra transuretrinė šlapimo pūslės rezekcija. Intervencijos metu specialiu kilpiniu instrumentu pašalinamos patologiškai pakitusios gleivinės audinio sritys. Kilpa į šlaplės kanalą įkišama endoskopiniu metodu. Ši procedūra laikoma švelnia ir nepažeidžia organo.
- Šlapimo pūslės leukoplakijos prideginimas atliekamas terminiu aukšto dažnio srovės, tiekiamos į audinius, panaudojant kryptingą jonizuotą argono plazmą, veikimu. Intervencijos įtaisas susideda iš dujinio argono šaltinio ir aukšto dažnio srovės šaltinio. Audinių koaguliacija vyksta juos kaitinant. Veikimo gylis priklauso nuo jo trukmės, aparatinės įrangos nustatymų ir nustatytos galios. Šis metodas leidžia ne tik pašalinti patologinius židinius, bet ir neutralizuoti patogeninę florą poepiteliniame sluoksnyje.
- Lazerinė koaguliacija šlapimo pūslės leukoplakijoje lemia aiškiai apibrėžtos homogeninės karbonizacijos srities susidarymą: spinduliuotė visiškai absorbuojama, sukeldama taškinį audinio garavimą. Lazerio „darbo“ gylis yra nereikšmingas, atsižvelgiant į stiprų hemostatinį poveikį, kuris yra teigiamas momentas atliekant operacijas su kraujagyslėmis prisotintais šlapimo pūslės audiniais. Lazerinė koaguliacija laikoma vienu iš labai veiksmingų leukoplakijos gydymo metodų. Neabejotini privalumai yra minimalus invazyvumas, geras hemostazės laipsnis, beveik visiškas chirurginių komplikacijų nebuvimas, minimalus galimas paciento buvimas ligoninėje. Reabilitacijos laikotarpis yra trumpas: šlapimo pūslės gleivinė visiškai pašalinama nuo šašų per 3–4 savaites.
- Lazerinė šlapimo pūslės leukoplakijos abliacija atliekama lazerio impulsu, kuris užtikrina kokybišką hemostazę, minimalią chirurginę traumą, pooperacinių komplikacijų nebuvimą ir trumpą atsigavimo laikotarpį. Šlapimo pūslės leukoplakijos pašalinimas vyksta dviem pagrindiniais etapais:
- įsiskverbimas į šlaplę naudojant specialius instrumentus;
- operacijos atlikimas garinimo būdu. [ 14 ]
Operacijos metu chirurgas gali valdyti visą procesą keisdamas impulsų bangos ilgį, trukmę ir dažnį.
- Plazmakinetinė šlapimo pūslės leukoplakijos garinimo procedūra padeda pasiekti visišką pažeisto šlapimo pūslės sluoksnio devitalizaciją, minimaliai paveikiant aplinkinius ir pagrindinius audinius. Pooperacinis laikotarpis, įskaitant antibiotikų terapiją, užtikrina bakterijų išnaikinimą ir slopina naujos uždegiminio proceso bangos vystymąsi. Glikozaminoglikanų analogų įtraukimas į gydymo schemą padeda sukurti apsauginį apvalkalą virš operuotos srities: tai apsaugo nuo uropatogenų prilipimo ir šlapimo dalelių prasiskverbimo į gleivinę. Šis faktas žymiai pagreitina regeneracijos procesą.
Pooperacinis laikotarpis po chirurginio gydymo paprastai būna gana trumpas: skiriamas antibiotikų ir kitų palaikomųjų bei atkuriamųjų vaistų kursas:
- Vaistas „Vesicare“ skiriamas po šlapimo pūslės leukoplakijos transuretrinės remisijos (TUR), siekiant išvengti šlapimo pūslės hiperaktyvumo sindromo išsivystymo. „Vesicare“ yra m-anticholinerginis vaistas, vartojamas po 5 mg per parą 2–3 mėnesius. Be to, galima derinti vaistą su tamsulozinu, taip pat taikyti kineziterapiją.
- Geriamieji kontraceptikai, įskaitant vaistus su antiandrogeniniu poveikiu, nerekomenduojami histologiškai patvirtintai leukoplakijai. Tačiau tuos pačius vaistus, pavyzdžiui, Jess po šlapimo pūslės leukoplakijos, galima vartoti po 3–4 mėnesių, jei liga nepasikartoja. Hormonų pakaitinė terapija tinka menopauzės metu – gleivinės būklei pagerinti.
- Antibiotikai ir priešuždegiminiai vaistai skiriami tiek siekiant užkirsti kelią uždegiminio proceso vystymuisi, tiek pagreitinti audinių atsistatymą. Pavyzdžiui, ūminį nekomplikuotą mikrobinį cistitą dažniausiai išprovokuoja tokios bakterijos kaip Escherichia coli, enterokokai, Klebsiella, Proteus. Kartais ta pati Klebsiella aptinkama ir po šlapimo pūslės leukoplakijos, dėl kurios gali prireikti pakartotinio antimikrobinių vaistų kurso.
Dieta šlapimo pūslės leukoplakijai
Norint kuo greičiau atsikratyti šlapimo pūslės leukoplakijos, be gydymo, būtina pakoreguoti mitybą. Patiekalus ir juose esančius produktus reikėtų rinktis atsižvelgiant į jų švelnaus poveikio virškinimo organams principą. Maistą geriausia virti garuose, virti arba kepti orkaitėje.
Produktai, rekomenduojami pacientams, sergantiems šlapimo pūslės leukoplakija:
- švieži vaisiai;
- šviežios ir virtos daržovės (išskyrus kopūstus, pomidorus, svogūnus ir česnakus, ridikėlius);
- ne per riebi žuvis, balta mėsa;
- fermentuoti pieno produktai;
- javai.
Būtina išgerti apie du litrus vandens per dieną. Tai būtina natūraliam šlapimo pūslės praplovimui ir šlapimo rūgšties koncentracijos, kuri dirgina organo gleivinę, mažinimui. Be įprasto švaraus vandens, rekomenduojama gerti žolelių užpilus, nesaldintą žaliąją arbatą, uogų kompotus, spanguolių želė.
Draudžiami šie produktai:
- prieskoniai, pagardai, aitriosios paprikos, garstyčios, krienai;
- alkoholiniai gėrimai;
- marinatai, druska;
- žuvies, mėsos sultiniai;
- rūkyti ir kepti produktai;
- stipri kava, stipri juoda arbata, gazuoti gėrimai;
- traškučiai, užkandžiai, skrebučiai ir kt.
Dieta pagrįsta tokiu principu: maistas turėtų būti kuo natūralesnis, be cheminių priedų, be prieskonių, su kuo mažesniu druskos kiekiu (o dar geriau – visai be jos). Kuo mažiau dirgiklių maiste, tuo greičiau ateis ilgai lauktas pasveikimas.
Prevencija
Prevencinės priemonės apima lytiškai plintančių ligų, hormoninių sutrikimų, infekcinių procesų visame kūne prevenciją. Svarbu laiku gydyti medžiagų apykaitos sutrikimus, infekcines ir uždegimines ligas.
Patartina visiškai mesti rūkyti, apriboti alkoholinių gėrimų, aštrių prieskonių ir pagardų vartojimą.
Visos minėtos priemonės turi būti derinamos su kruopščiu asmeninės ir intymios higienos taisyklių laikymusi. Vitaminų terapija, įskaitant B grupės vitaminus, vitaminą A, kalcį ir kofermentus, turi būti atliekama ilgą laiką.
Ypatingas dėmesys turėtų būti skiriamas imuninės gynybos būklei ir stiprinimui. Norint palaikyti reikiamą imuniteto lygį, būtina tinkamai ir pilnavertiškai maitintis, gyventi aktyvų gyvenimo būdą, dažnai būti gryname ore ir vengti streso.
Šlapimo pūslės sritį reikia saugoti nuo traumų, o atsiradus įtartinų simptomų, geriausia kuo greičiau kreiptis į gydytoją.
Prognozė
Šlapimo pūslės leukoplakijos prognozė gali būti palanki, jei laiku ir kompetentingai pradedamas gydymas, kuris turėtų būti atliekamas prieš atsirandant negrįžtamai žalai organo sienelėse. Palankiausias rezultatas tikėtinas, jei pacientui buvo atlikta endoskopinė intervencija su pažeistų epitelio sričių rezekcija. Tačiau joks gydytojas negali šimtu procentų garantuoti, kad liga niekada neprimins savęs recidyvu. Dažnai pastebimi pasikartojantys leukoplakijos simptomai, kuriems reikia naujo gydymo kurso.
Intensyviai progresuojant ligai, kurią lydi šlapimo organo susitraukimas, elastingumo praradimas, prognozės kokybę sunku nustatyti. Pacientui skiriamas ilgalaikis palaikomasis gydymas, siekiant normalizuoti savijautą. Jei toks gydymas neatliekamas, yra didelė rizika, kad šlapimo pūslės leukoplakiją komplikuos inkstų nepakankamumas. O tai jau gali sukelti mirtį.

