Medicinos ekspertas
Naujos publikacijos
Acantamebinis keratitas
Paskutinį kartą peržiūrėta: 23.04.2024

Visas „iLive“ turinys yra peržiūrėtas medicinoje arba tikrinamas, kad būtų užtikrintas kuo didesnis faktinis tikslumas.
Mes turime griežtas įsigijimo gaires ir susiejamos tik su geros reputacijos žiniasklaidos svetainėmis, akademinių tyrimų institucijomis ir, jei įmanoma, medicininiu požiūriu peržiūrimais tyrimais. Atkreipkite dėmesį, kad skliausteliuose ([1], [2] ir tt) esantys numeriai yra paspaudžiami nuorodos į šias studijas.
Jei manote, kad bet koks mūsų turinys yra netikslus, pasenęs arba kitaip abejotinas, pasirinkite jį ir paspauskite Ctrl + Enter.
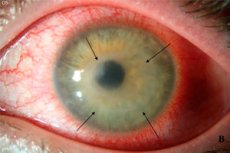
Tarp daugelio akių ligų acanthamoebic keratitas nėra ypač paplitęs, nors jis neturi ypatingo seksualinio ar amžiaus selektyvumo. Šią sunkią ligą, turinčią įtakos ragenos funkcionalumui, pirmiausia patiria žmonės su regėjimo negalia, naudojantys kontaktinius lęšius. Todėl bus labai naudinga žinoti, su kuo pacientai gali susidurti pasirinkdami šį regėjimo korekcijos metodą, ir kaip išvengti nemalonių pasekmių, nesukeliant situacijos chirurginio gydymo ir aklumo poreikiu.
Ką reiškia diagnozė?
Medicinos aplinkoje įprasta uždegimines ligas vadinti vienodai, prie šaknies pridedant priesagą „-it“. Kai kalbama apie akies ragenos uždegimą, diagnozė skamba kaip „keratitas“. Tačiau uždegimo priežastys gali būti skirtingos, todėl joms konkretizuoti naudojamos frazės:
- jei priežastis buvo akies trauma - trauminis keratitas,
- turint virusinį ligos pobūdį - virusinis keratitas (užsikrėtus herpes virusu - herpetinis),
- su parazitiniu patologijos pobūdžiu - parazitinis keratitas (acanthamoebic, onchocercic) ir kt.
Yra ir kitų rūšių keratitas, kurį išprovokuoja grybeliai, bakterijos, akių nudegimas saulėje (viena iš trauminės ligos formos rūšių).
Acanthamoebic keratitas yra viena iš parazitinės ligos formų veislių. Jo sukėlėjas yra pats paprasčiausias, kuris vadinamas „Akantameba“. Šio mažo parazito patekimas į akis ir vėlesnis jo atsinaujinimas lemia, kad žmogus pradeda jausti diskomfortą akyje ir yra sunkiai pastebimas tiek nešiojant lęšius, tiek juos nuimant. Ir vietoj korekcijos jam pasireiškia progresuojantis regos sutrikimas. Priežastis čia slypi ne pačiuose lęšiuose, o netinkamame jų naudojime. [1]
Epidemiologija
Statistika patvirtina, kad maudymasis atviruose vandenyse, tiesiogiai liečiant lęšius su vandeniu, yra pirmoji vieta tarp acanthamoebic keratito išsivystymo priežasčių. Šiai kategorijai priklauso apie 90–96% ligos aptikimo atvejų. Be to, ragenos uždegimo tikimybė yra daug didesnė, kai naudojami minkšti kontaktiniai lęšiai.
Ankstesniuose tyrimuose nustatyta, kad paplitimas nuo 1,2 milijono suaugusiųjų ir nuo 0,2 (JAV) iki 2 (JK) 10000 minkštųjų kontaktinių lęšių vartotojų per metus. [2] Parmar ir kt. Pasiūlė, kad sergamumas gali būti dešimt kartų didesnis. [3] Dešimtajame dešimtmetyje pastebėtas staigus acanthamoebic keratito paplitimo padidėjimas, daugiausia dėl platesnio minkštųjų kontaktinių lęšių paplitimo ir nesterilių tirpalų naudojimo kontaktiniams lęšiams. [4]Dešimtojo dešimtmečio pabaigoje ir 2000-ųjų pabaigoje buvo užfiksuoti papildomi protrūkiai JAV ir Europoje ir buvo epidemiologiškai susiję su daugybe galimų šaltinių, įskaitant komunalinių vandens taršą, [5]regioninius potvynius [6]ir plačiai prieinamų daugiafunkcinių dezinfekavimo tirpalų naudojimą kontaktiniams lęšiams. [7], [8]
Kaip parodė pacientų apklausa, dauguma sergančiųjų maudėsi atviruose vandens telkiniuose (upėse, ežeruose, tvenkiniuose, jūroje). Matyt, vandens dezinfekavimas vis tiek sumažina bakterijų ir pirmuonių skaičių nepakenkdamas tik mikroorganizmams, kurie yra cistos stadijoje. Tai tik paskutinis ir į kūną įleiskite vandens iš čiaupo. O tinkamoje aplinkoje cistos pereina į vegetatyvinę stadiją.
Kiti būdai užsikrėsti vienaląsčiu parazitu nėra tokie aktualūs. Pavyzdžiui, infekcija acanthameba po operacijos ar sužalojimo yra daug retesnė (maždaug 4% atvejų).
Akis yra labai jautri struktūra. Nenuostabu, kad net mažiausias dulkių ar žvakučių raištis akyje mums atrodo puiki kliūtis ir sukelia labai nemalonius pojūčius. Net ir švelniausi lęšiai, ypač neatsargiai ar netinkamai naudojant, gali tapti traumuojančiu ragenos veiksniu. Įtrindami jo paviršių ir subraižydami jį su prigludusiomis mikrodalelėmis (kai naudojami blogai valomi lęšių tirpalai), jie palengvina infekcijos įsiskverbimą į gilią akį, o sandariai prilipę prie akies - užtikrina puikų ragenos ir patogenų, kurie kaupiasi ant lęšio, kontaktą po sąveikos su užkrėsta terpe (ypač su vandeniu). Atrodo, kad Akantameba yra „užrakinta“ idealaus egzistavimo sąlygomis, kur vėliau parazituoja.
Epidemiologinė padėtis per pusę amžiaus žymiai pagerėjo. Pirmą kartą gydytojai susidūrė su ligos protrūkiu 1973 m., Kai tik 10 pacientų, vartojusių kontaktinius lęšius, perėjo uždegimu. Šiais laikais keratitas diagnozuojamas retai (4,2 proc. Pacientų, sergančių uždegiminėmis akių ligomis), tačiau dauguma pacientų kreipiasi į gydytojus dėl nešiojamų lęšių.
Atidžiai ištyrę ligos priežastis ir sukūrę veiksmingas keratito prevencijos priemones, gydytojai sugebėjo sumažinti sergamumą. Nepaisant jaukios statistikos apie keratitą, nereikia pamiršti, kad apie 50% hospitalizacijos ir 30% regėjimo praradimo atvejų yra susiję su uždegiminėmis akių ligomis.
Priežastys nuo acantamebinio keratito
Atsižvelgiant į „Akantameba“ sugebėjimą išgyventi net nepalankiomis sąlygomis, galime užtikrintai teigti, kad šis mikroorganizmas yra mūsų įprastos aplinkos dalis. Nenuostabu, kad visur susiduriame su juo. Bet kodėl tada liga plačiai vystosi?
Priežastis ta, kad gamta pasirūpino natūralia akių apsauga. Mikroorganizmams nėra lengva įsiskverbti į rageną, todėl jie paprastai yra tiesiog tranzito keleiviai į akis. Bet kai kurie neigiami veiksniai gali padėti parazitui įsiskverbti į akies struktūras, kur jis gali ilgiau sustingti ir susilaukti palikuonių, tuo pačiu sunaikindamas ragenos audinį. Šie veiksniai apima:
- netinkamas kontaktinių lęšių naudojimas,
- akių traumos
- ragenos įbrėžimai ar bet koks kitas jo vientisumo pažeidimas, įskaitant chirurgines priemones ir pooperacinę priežiūrą.
Akantamebai visiškai nereikia šeimininko, kad jis egzistuotų, tačiau tai nereiškia, kad jis negalės pakenkti regėjimo organams, kurie yra ideali mitybinė terpė, kurioje yra organinės kilmės medžiagų. [9]
Akantamebo keratitas yra ragenos uždegimas, kurį išprovokavo Akantameba, prasiskverbiantis giliai į akies audinius arba daugintis idealioje aplinkoje, kurią jam sukuria kontaktiniai lęšiai. Nenuostabu, kad dauguma pacientų, kuriems nustatyta ši diagnozė, kasdieniniame gyvenime aktyviai naudoja lęšius. Ir, kaip dažniausiai atsitinka, jie ne visada sugeba laikytis kontaktinių lęšių naudojimo ir priežiūros taisyklių. Tokiu atveju liga gali paveikti abi akis ir abi akis.
Oftalmologai atsižvelgia į šiuos akių infekcijos su acanthameba rizikos veiksnius ir ragenos uždegiminio proceso vystymąsi:
- maudymasis kontaktiniuose lęšiuose, ypač natūraliuose vandenyse,
- netinkama objektyvo priežiūra:
- nuplaukite tekančiu vandeniu,
- vandens iš čiaupo ar nesterilių tirpalų naudojimas lęšiams laikyti,
- netinkamas lęšių dezinfekavimas arba jų nebuvimas,
- netinkama lęšių laikymo talpyklos priežiūra (valymas ir dezinfekavimas),
- taupyti lęšių laikymo sprendimus (pakartotinai naudoti, įpilti šviežio tirpalo į naudotą),
- rankų ir akių higienos nesilaikymas naudojant kontaktinius lęšius.
Nepaisant to, kad paskutinis taškas atrodo greičiausias infekcijos veiksnys, jis yra pavojingesnis, kaip viena iš bakterinio keratito priežasčių. Akantamebny keratitas dažniausiai atsiranda sąlytyje su vandeniu, t. Dėl maudynių neišimant kontaktinių lęšių ar nenaudojant lęšių drėgnomis rankomis. Taigi natūralių rezervuarų sąlygomis labai sunku laikytis būtinos rankų higienos išimant ar montuojant kontaktinius lęšius, be to, ne visada yra jų laikymo sąlygų, todėl pirtininkai mieliau jų nenuima. Bet tai yra dviašmenis kalavijas: rūpinimasis lęšių savybių išsaugojimu gali pakenkti akims.
Literatūroje nustatyta, kad kontaktinių lęšių nešiojimas yra stipriausias acanthamoebic keratito išsivystymo rizikos veiksnys, o 75–85% atvejų pasireiškė šios ligos ir kontaktinių lęšių ryšys. [10]
Anksčiau pranešė, koreliaciją su herpes simplex keratitas, [11], [12]: apie 17% AK rodo, HSV akių liga arba aktyvią bendro infekcijos su HSV istoriją.
Pathogenesis
Į acanthamoebic keratito patogenezę patenka parazitų sukelta ragenos epitelio citolizė ir fagocitozė, taip pat ragenos stromos invazija ir ištirpimas. [13]
Liga priklauso infekcinių ir uždegiminių kategorijai, nes patologinio proceso vystymasis yra susijęs su parazitine infekcija. Ligos sukėlėjas (akantameba) yra vienaląstis parazitas, kurio įprasta buveinė yra vanduo. Paprastai jis randamas natūraliuose rezervuaruose, iš kurių parazitas taip pat patenka į vandentiekio vandenį. Bet tai visai nereiškia, kad vanduo dirbtiniame rezervuare (tvenkinyje ar net baseine) gali būti laikomas absoliučiai saugiu, čia taip pat galite rasti akantameba, taip pat dirvožemyje, sudrėkintame tuo pačiu vandeniu.
Acanthamoeba gentis apima keletą rūšių laisvai gyvenančių amebų, iš kurių 6 yra pavojingi žmonėms. Tai yra aerobai, gyvenantys dirvožemyje ir vandenyje, ypač užteršti nuotekomis. Jų taip pat galima rasti dulkėse, kur jie patenka išdžiūvus tvenkiniams ar dirvožemiui. Tokiu atveju mikroorganizmai tiesiog pereina į mažo aktyvumo (cistos) stadiją, kai nebijo jokių temperatūros pokyčių ar dezinfekavimo procedūrų.
„Akantameba“ jaučiasi puikiai iš vandentiekio ir kanalizacijos, skysčių, cirkuliuojančių šildymo sistemoje, ir karšto vandens tiekimo. Aukšta vandens temperatūra tik prisideda prie mikroorganizmų dauginimosi.
Vanduo, kuriame yra mikroorganizmų, gali patekti į jūsų akis maudantis, prausiantis ir liečiant akis šlapiomis ar nešvariomis rankomis. Bet savaime vandens ar dirvožemio, užkrėstų parazitais, patekimas į akis nesukelia ligos. Be to, acanthamoeba galima rasti sveikiems žmonėms (nosiaryklėje ir išmatose).
Mūsų akis yra suprojektuota taip, kad joje esančios gerklų liaukos prisideda prie fiziologinio ragenos drėkinimo ir valymo. Dulkės ir mikroorganizmai, kurie ant jo patenka per gerklų aparato drenažo sistemas, pašalinami į nosiaryklės ertmę, iš kurios kartu su gleivėmis jie pašalinami. Parazitas tiesiog neturi laiko „įsikurti“ akyje ir pradeda aktyviai daugintis.
Jei yra drenažo funkcijos pažeidimas, acantameba ne tik patogiai įsikuria idealioje aplinkoje (šiltoje ir drėgnoje), bet ir pradeda aktyviai daugintis, provokuodamas difuzinį ragenos uždegimą.
Simptomai nuo acantamebinio keratito
Acanthamoebic keratitas yra uždegiminė akių liga, kuri negali išsiversti be simptomų, būdingų šiam procesui: akių paraudimas, svetimkūnio pojūtis ir susijęs diskomfortas akyje, skausmas (dažnas uždegimo palydovas), kuris sustiprėja pašalinus kontaktinius lęšius. Jie gali būti laikomi pirmaisiais ragenos uždegimo požymiais, nors daugelis kitų akių ligų, įskaitant akį esančią motiną, turi tas pačias apraiškas. Be to, pacientai gali skųstis be priežasties ašaromis, atsirandančiomis dėl žmogaus valios, akių skausmu, regėjimo aiškumo pablogėjimu (tarsi filmas būtų prieš akis). [14]
Visi šie simptomai yra panašūs į pojūčius, kai į akis patenka maža dėmelė, tačiau tokiu atveju „mirksėti“ neveiks. Klinikinis vaizdas pasižymi patvarumu, tačiau vystantis uždegimui , acanthamoebic keratito simptomai yra linkę sustiprėti. Iš pradžių jaučiamas tik diskomfortas po akies voko, tada skauda ir aštriai pjaunama skausmai, kaip su atvira žaizda, provokuodami ir paaštrindami dilgčiojimą.
Bet reikia pažymėti, kad staigus ligos atsiradimas ar greitas uždegimo progresavimas pastebimas ne daugiau kaip 10% pacientų. Kitose ligoms būdingas lėtas, bet ne lengvas kursas.
Nepriklausomai nuo uždegimo priežasties, keratitas pasireiškia kaip specifinis simptomų kompleksas, kurį gydytojai vadina ragenos sindromu. Jis apibūdinamas taip:
- aštrus stiprus akies skausmas,
- padidėjęs pleiskanojimas,
- konvulsinis akies raumens susitraukimas, dėl kurio netyčia uždaroma akis (blefospazmas),
- skausminga akių reakcija į ryškią šviesą (fotofobija).
Šis sindromas yra specifinis ir padeda atskirti ragenos uždegimą nuo konjunktyvito prieš analizuojant uždegimo patogeną.
Pažengusiame etape, jei uždegimas nebuvo gydomas arba jis buvo nepakankamas, galima pastebėti ragenos drumstimą (jo skaidrumo pažeidimas yra vienas iš būdingų keratito požymių), šviesios dėmės susidarymą ant jo (akies), pastebimą regėjimo sutrikimą iki aklumo. Kai kuriais atvejais ant ragenos susidaro pūlingos opos, kurios rodo infekcijos patekimą į giliuosius akies audinius.
Komplikacijos ir pasekmės
Regėjimo organo audiniai vėlgi yra labai jautrūs, todėl jie taip staigiai reaguoja į bet kokias neigiamas sąlygas. Tiesą sakant, ši sudėtinga optinė struktūra yra labai švelni ir turi degeneracinių pokyčių. Ragenos uždegimą sunku gydyti, tuo tarpu ilgai trunkantis uždegiminis procesas lengvai keičia organo savybes ir funkcionalumą.
Acanthamoebic keratitas yra liga, turinti sunkių nemalonių simptomų, sukeliančių didelį diskomfortą ir pabloginančią paciento gyvenimo kokybę. Ar jums lengva atlikti ankstesnį darbą, jei smaigalys krinta į akis ir ją dirgina? Visos mintys iškart pereina prie to, kaip ją pašalinti. Bet esant ragenos uždegimui, amebė yra tokia mote, kurią ne taip lengva pašalinti iš akies, todėl skausmingi simptomai žmogų kankina nuolat, kartais silpnėja, o vėliau žlunga iš naujo.
Akivaizdu, kad tokia padėtis turės įtakos žmogaus darbingumui ir jo psichinei būklei. Susilpnėjęs su skausmu susijęs dėmesys kartu su regėjimo negalia gali būti kliūtis įvykdyti darbo įsipareigojimus. Spontaniškas akių užmerkimas ir prastas regėjimas padidina namų ir pramonės sužalojimų riziką.
Tai yra bet kokios etiologijos keratito pasekmės, jei pacientas nesikreipia į profesionalų pagalbą arba gydosi savarankiškai, nesuprasdamas ligos priežasties ir mechanizmo. Tačiau yra ir komplikacijų, kurios gali kilti tiek neskiriant gydymo, tiek netinkamai parinkus veiksmingus terapinius metodus, kurie dažnai tampa netinkamos diagnozės rezultatu. Vis dėlto įvairių etiologijų keratitas reikalauja savo, unikalaus požiūrio į gydymą.
Dažniausia ragenos uždegiminio proceso komplikacija yra jos drumstimas. Ilgalaikis uždegimas sukelia cicatricialinius akies audinių pokyčius ir ne visada įmanoma pasiekti visišką rezorbciją. Kai kuriais atvejais ragenos skaidrumo pokyčiai progresuoja susidarius vietinei šviesiai vietai (akies obuoliui) arba apskritai sumažėjus regėjimui vienoje akyje, iki visiško aklumo ateityje. [15]
Bet koks uždegimas yra bakterinės infekcijos auginimo vieta, kuri niekas netrukdo prisijungti prie parazito. Šiuo atveju uždegimas gali apimti ir giliausias akies struktūras, išprovokuodamas pūlingo akies obuolio vidinių membranų uždegimą (endoftalmitą), taip pat visų akies membranų ir terpių uždegimą (panoftalmitą).
Atsižvelgiant į sumažėjusį imunitetą, herpeviruso infekcija nėra neįprasta.
Kuo gilesnis uždegimas, tuo sunkesnių pasekmių galima tikėtis. Ne visada įmanoma išlaikyti regėjimą ir estetinę akies išvaizdą, gana dažnai liga pasikartoja po, atrodytų, veiksmingos terapijos, todėl gydytojai kartais griebiasi chirurginio gydymo, kurį sudaro ragenos pakeitimas (persodinimas).
Acanthamoebic keratitas, kaip ir bet kuris ragenos uždegimas, turi 5 sunkumo laipsnius (stadijos):
- paviršinis epitelio pažeidimas,
- paviršutiniškas punkcinis keratitas,
- stromos žiedinis,
- opinis (susidarant žaizdoms ant ragenos)
- skleritas (uždegimas tęsiasi iki skleros)
Pirmieji 2 etapai gydomi vaistais. Bet gydymas ne visada duoda gerų rezultatų. Progresuojant ligai, nurodomas chirurginis gydymas kartu su medikamentais.
Diagnostika nuo acantamebinio keratito
Diskomfortas ir skausmas akyje anksčiau ar vėliau verčia pacientus kreiptis pagalbos į specialistus. Ir čia paaiškėja, kad skausmo ir regos sutrikimo priežastis buvo ne kontaktiniai lęšiai ir ant jų prilipusios dulkės, o pirmuonys, kurie kažkada įsikūrė į akies audinius dėl žmogaus neatsargumo. Bet atsižvelgiant į paciento išvaizdą, gydytojui sunku pasakyti, kas sukelia akių paraudimą, skausmą ir ašarojimą, nes šie simptomai būdingi ir kitoms ligoms. Akių paraudimas ir skausmas kartu su fotofobija pastebimi net sergant gripu, jau neminint akių ligų. [16]
Tikslų diagnozę nustatyti gali tik ekspertas (oftalmologas), kuriam nukreiptas pacientas. Šiam gydytojui uždegiminio proceso rodiklis bus pats ragenos drumstimas, kurį sukelia leukocitų, limfocitų ir kitų mažų ląstelių elementų sankaupos, kurių lygis padidėja dėl uždegimo.
Tačiau šios akies dalies užtemimas taip pat gali sukelti degeneracinius-distrofinius pokyčius, todėl gydytojui svarbu išsiaiškinti, ar neatsiranda uždegimas ir su kuo jis susijęs. Išsamus paciento simptomų ir anamnezės aprašymas jam padės: ar pacientas nešioja kontaktinius lęšius, kaip jis juos prižiūri, ar nusiima maudydamasis, ar nėra kokių nors akių pažeidimų ir pan.
Instrumentinė acanthamoebic keratito diagnozė paprastai nusileidžia vienam pagrindiniam metodui - akių biomikroskopijai, tai yra nekontaktiniam įvairių akies struktūrų tyrimui, naudojant specialią įrangą. Tyrimo metu naudojamas mikroskopas ir įvairios apšvietimo galimybės, kurios padeda vizualizuoti net tas sudėtingos akies optinės sistemos struktūras, kurios nėra matomos esant įprastam apšvietimui. [17]
Šiuolaikinėse klinikose vis dažniau naudojama ultragarsinė biomikroskopija (kontaktinis naudojant anestetiką ir nekontaktinis metodas). Bet kokiu atveju gydytojas gauna patikimą informaciją apie skirtingas akies struktūras, jų būklę, uždegimo buvimą, jo pobūdį ir paplitimą. Biomikroskopija gali nustatyti ligą net ankstyvosiose stadijose, kai simptomai dar nėra išreikšti.
Tačiau aptikti ragenos uždegimą yra tik pusė kovos. Svarbu nustatyti ligos priežastį. Bet tai dažnai sukelia problemų. Diferencijuota bakterinio, virusinio, alerginio, grybelinio ir kitų rūšių keratito diagnozė yra gana sunki. Didelė netinkamos diagnozės rizika.
Specifiniai tyrimai padeda nustatyti ligos priežastį arba atmeta įvairius jos variantus . Kraujo tyrimas padės nustatyti uždegimą, bet ne daugiau. Tačiau mikrobiologiniai tyrimai gali suteikti atsakymą apie sukėlėją. Šiuo tikslu atlikite:
- bakteriologinį tyrimą medžiagos, paimtos per ragenos nuograndų (dažnai polimerazės grandinės reakcija (PGR) [18], [19]
- junginės ir ragenos epitelio citologinis tyrimas,
- alergenai su skirtingais antigenais
- serologiniai tyrimai, pagrįsti antigenų ir antikūnų sąveika.
Tačiau problema ta, kad „acanthamoebic keratitas“ diagnozuojamas dažnai dėl to, kad nėra kitų patogenų požymių, o ne dėl cistų ir aktyvių acanthameba individų. Laboratoriniai tyrimai ne visada suteikia galimybę tiksliai atsakyti, ar akies audiniuose yra pirmuonių, ar jų nėra.
Pastaruoju metu vis labiau populiarėja specifinis konfokalinio lazerinio skenavimo mikroskopijos metodas, pasižymintis puikiu kontrastu ir erdvine skiriamąja geba. Tai leidžia nustatyti ligos sukėlėją ir jo cistas bet kuriame iš ragenos sluoksnių, nustatyti akių pažeidimo gylį ir paplitimą. Tai leidžia maksimaliai tiksliai nustatyti diagnozę, pašalinant ligas su panašiais simptomais.
Gydymas nuo acantamebinio keratito
Kadangi uždegiminį procesą akies struktūrose gali sukelti įvairios priežastys, gydytojas gali skirti veiksmingą gydymą tik įsitikinęs, ar diagnozė teisinga. Tačiau dažnai diagnostinės klaidos aptinkamos po to, kai nustatytas kursas (dažniausiai gydymas antibiotikais dėl įtariamos bakterinės ligos prigimties) neduoda rezultatų. Naudojami vaistai turi būti veiksmingi ne tik nuo bakterijų, bet ir nuo pirmuonių, t. Antibiotikų ir antiseptikų pasirinkimas neturėtų būti atsitiktinis pagal analogiją su konjunktyvitu.
Beje, ši problema dažnai susiduriama su savaiminiais vaistais, nes žmonės turi nedaug žinių apie akių ligas, todėl pacientai visus simptomus priskiria konjunktyvitui, neatsižvelgdami į patogeną. Jie taip pat bando gydytis vaistais, kurie kadaise buvo skirti konjunktyvitui gydyti. Dažnai tai tik dar labiau pablogina situaciją, nes laikas neleidžiamas į paciento rankas. Be to, pacientai dažnai ir toliau nešioja kontaktinius lęšius, o to negalima padaryti.
Taigi, acanthamoebic keratito gydymas prasideda nuo tikslios diagnozės ir atsisakymo nešioti kontaktinius lęšius bent jau visą gydymo laiką. Lengvos ligos formos, aptiktos ankstyvoje stadijoje, gydomos ambulatoriškai. Stacionarinis gydymas skirtas sunkioms ir sudėtingoms keratito formoms. Tais pačiais atvejais svarstoma chirurginio gydymo galimybė (paviršinė ir gilioji keratoplastika, keratoplastika nuo galo iki galo, fototerapinė keratektomija).
Paprastais atvejais jie kainuoja vaistus, kuriais siekiama sunaikinti sukėlėją (acanthameba ir jo cistas) ir atkurti ragenos audinius. Šiems tikslams tepkite akių lašus, tepalus, vaistų instiliacijas ir vaistines plėveles, kurių sudėtyje yra antibakterinių (antiprotozoalinių), priešuždegiminių, o kartais ir antivirusinių (jei prisijungia herpes infekcija) komponentų.
Kovojant su ligos sukėlėjais, naudojamas kompleksinis gydymas antibiotikais ir antiseptikais, nes šiuo metu nėra specifinio vaisto, veikiančio prieš acanthameba. Dažniausiai naudojamas chlorheksidino (įbrėžimų pavidalu) ir polioheksametileno biguanido derinys (įtrauktas į Optifree kontaktinių lęšių priežiūros tirpalą, kuris naudojamas akims įtempti, ir „Comfort Drops“ drėkinamieji akių lašai). Šis kompleksas yra veiksmingas tiek veikiant ameboms, tiek jos cistoms. Biguanidai yra vienintelis veiksmingas in vitro ir in vivo atsparių užkoduotų kūno formų gydymas. Šiuolaikinių steroidų vartojimas yra prieštaringai vertinamas, tačiau tikriausiai veiksmingas gydant sunkias ragenos uždegimines komplikacijas, kurios nebuvo veiksmingos gydant biguanidus. Acanthamoeba skleritas retai būna susijęs su ekstrakorno invazija ir paprastai gydomas sisteminiais priešuždegiminiais vaistais kartu su vietiniais biguanidais. Terapinė keratoplastika gali būti naudojama gydant kai kurias sunkias acanthamoebic keratito komplikacijas. [20]
Sunkesniais atvejais, esant sudėtingai ligos eigai ir nesant specifinio gydymo poveikio, papildomai skiriami šie vaistai:
- antiseptiniai lašai „Vitabact“, kurių pagrindą sudaro pikloksidinas arba „Okomistin“, pagrįsti miramistinu,
- diamedinai (propamidinas - medžiaga, turinti ryškų baktericidinį ir antiprotozinį poveikį, yra importuotų akių lašų dalis, pvz., vaistas „Brolene“),
- antibiotikai iš aminoglikozidų grupės (neomicinas, gentamicinas) ir fluorokvinolonų (yra informacijos apie aukštą antimikrobinio vaisto efektyvumą iš fluorokvinolonų grupės, pagrįstos Vigamox moksifloksacinu akių lašų pavidalu),
- polipeptidiniai antibiotikai (polimiksinas),
- miostatikai (flukonazolas, intrakonazolas),
- jodo preparatai (povidonas-jodas),
- vaistai nuo uždegimo:
- NVNU (pavyzdžiui, „Indocollyr“ lašai, kurių pagrindą sudaro indometacinas - anestezuoja ir palengvina uždegimą) yra skiriami retai ir per trumpą laiką.
- kortikosteroidai, pavyzdžiui, deksametazonas, naudojami daugiausia po operacijos arba ne ūminiu ligos laikotarpiu, nes jie gali išprovokuoti ligos aktyvaciją, kartu su jais skiriami vaistai nuo glaukomos (pvz., Arutimolis, kuris normalizuoja akispūdį),
- mirdikliai (šie vaistai yra skirti diagnostikos tikslams, siekiant išplėsti vyzdį, taip pat gydyti uždegimines akių ligas),
- preparatai, turintys regeneruojantį poveikį (Korneregel, Lipoflavon, Tauforin),
- dirbtinės ašarų instaliacijos
- vitaminai, biogeniniai stimuliatoriai.
Regėjimo aštrumo sumažėjimas taip pat gydomas naudojant fizioterapines procedūras: elektroforezę, fonoforezę su fermentais, ozono terapiją, VLOK.
Yra skirtingas požiūris į acanthamoebic keratito gydymą, vaistai ir gydymo režimas skiriami individualiai, atsižvelgiant į diagnozę, ligos stadiją ir sunkumą, komplikacijų buvimą, terapijos efektyvumą ir kt.
Vaistai
Praktika rodo, kad įprasti plataus veikimo spektro antibiotikai yra veiksmingi esant sudėtingam acanthamoebic keratito eigai, tačiau jie neturi destruktyvaus poveikio acanthameb. Antiseptikai, ypač chlorheksidinas, ir dezinfekavimo priemonė, kuri yra akių lašų ir kontaktinių lęšių priežiūros tirpalo dalis, turi ryškesnį baktericidinį poveikį. Naudojant Opti-fri tirpalą, galima išvengti akims pavojingos ligos. [21], [22]
Kalbant apie antiseptikus, vaistas „Okomistin“ akių lašų pavidalu buvo plačiai naudojamas gydant uždegimines akių ligas. Jo veiklioji medžiaga - miramistinas - veikia daug bakterijų, grybelių, pirmuonių, be to, padidina patogenų jautrumą galingesniems antimikrobiniams preparatams.
Keratito gydymui Okomistin vartojamas kartu su antiprotozoaliniais vaistais ir antibiotikais. Vaistas skiriamas suaugusiesiems ir vaikams 4-6 kartus per dieną. Jis užpilamas junginės akies maišeliu 1–2 (vaikams) ir 2–3 (suaugusiems) lašais ne ilgesniam kaip 14 dienų kursui.
Vaistas taip pat vartojamas pooperaciniu laikotarpiu: 1–2 lašai tris kartus per dieną iki 5 dienų, taip pat ruošiantis operacijai (2–3 lašai tris kartus per dieną 2–3 dienas).
Laikoma, kad vienintelė antiseptiko vartojimo kontraindikacija yra padidėjęs jautrumas jo sudėčiai.
Vaisto vartojimą retai lydi diskomfortas (nedidelis deginimo pojūtis, kuris išnyksta per kelias sekundes). Šis šalutinis poveikis nėra pavojingas ir nėra gydymo nutraukimo priežastis. Tačiau padidėjusio jautrumo reakcijos reikalauja nutraukti vaisto vartojimą ir persvarstyti gydymą.
Okomistinas dažnai vartojamas kartu su vietiniais antibiotikais.
Ne mažiau populiarus gydant acanthamoebic keratitą ir „Vitabact“ antiseptiką, kurio pagrindą sudaro pikloksidinas - biguanido darinys, kuris laikomas veikiančiu nuo daugelio infekcijų, įskaitant ir pirmuonis.
Vaistas tiekiamas akių lašų pavidalu. Paprastai skiriama po 1 lašą 3-4 kartus per dieną (iki 6 kartų) dešimties dienų kursu. Prieš akių operaciją taip pat rekomenduojama įlašinti 2 lašus tirpalo į junginės maišelį.
Vaistas nėra skiriamas dėl jo komponentų netoleravimo, padidėjusio jautrumo biguanidams. Vaisto vartojimo metu žindydamas vaikas geriau nežindyti. Vaisto vartojimas taip pat nepageidaujamas nėštumo metu.
Įleidžiant tirpalą į akis, gali būti jaučiamas deginimo pojūtis, pastebima vietinė hiperemija, kurios nereikia gydyti.
Broleno akių lašai su propamidinu yra gera alternatyva derinant gydymą „Comfort Drops“ ir chlorheksidinu ar kitu antiseptiku. Propamidinas mažina patogenų aktyvumą, slopina jų dauginimąsi, todėl instiliacijų pagalba juos lengviau pašalinti iš akies.
Tirpalas įšvirkščiamas į akis 1–2 lašus iki 4 kartų per dieną.
Lašai nerekomenduojami nėščioms moterims ir maitinančioms motinoms, taip pat pacientams, kuriems padidėjęs jautrumas vaisto komponentams.
Vaisto vartojimas neskausmingas, tačiau kurį laiką gali būti neryškus matymas. Šiuo laikotarpiu geriau susilaikyti nuo galimai pavojingų veiksmų. Jei regėjimas pablogėja arba ligos simptomai pablogėja, turite pasitarti su gydytoju.
"Indocollyr" yra nehormoninis vaistas, turintis priešuždegiminį ir analgezinį poveikį. Jis skiriamas daugiausia po akių operacijos, tačiau taip pat gali būti naudojamas sudėtingam vaistų gydymui be operacijos.
Išrašykite vaistą po 1 lašą 3-4 kartus per dieną, įskaitant dieną prieš operaciją (tai sumažina komplikacijų riziką).
Vaistas yra aktualus esant stipriam skausmui. Tačiau jis turi nemažai rimtų kontraindikacijų: padidėjęs jautrumas vaistui, anamnezėje „aspirino“ astma, skrandžio ir dvylikapirštės žarnos opa, sunkios kepenų ir inkstų patologijos, antroji nėštumo pusė ir žindymas. Vaistas nenaudojamas pediatrijoje.
„Indocollyr“ priklauso NVNU kategorijai, kurie dėl savo poveikio kraujui stabdo ragenos regeneracinius procesus, todėl nerekomenduojama jo vartoti ilgą laiką arba be gydytojo recepto.
Vaisto vartojimas gali sukelti šalutinį akių poveikį: paraudimą, niežėjimą, nedidelį deginimo pojūtį, laikiną regėjimo pablogėjimą, padidėjusį jautrumą šviesai. Tiesa, tokie pacientų nusiskundimai yra reti.
Korneregel yra oftalmologinis gelio preparatas, kurio pagrindą sudaro dekspantenolis. Tai skatina akies gleivinės ir aplink jas esančios odos regeneraciją, lengvai prasiskverbia giliai į audinius. Aktyviai naudojamas gydant įvairių etiologijų keratitą.
Gelis tepamas vietiškai, atsižvelgiant į ligos sunkumą. Pradėkite nuo 1 lašo 4 kartus per dieną, plius 1 lašas prieš miegą. Paguldykite gelį į junginės maišelį.
Gydymo trukmė yra visiškai individuali ir ją nustato gydytojas, atsižvelgiant į stebimą terapinį poveikį. Patartina nevartoti vaisto dažnai ir ilgą laiką dėl gelyje esančio konservanto, kuris dirgina ir netgi pažeidžia gleivinę. Kai vaistas vartojamas kartu su kitais akių lašais, geliais, tepalais, intervalas tarp vaistų vartojimo turėtų būti bent 15 minučių.
Tarp kontraindikacijų vartoti Korneregel nurodomas tik padidėjęs jautrumas dekspantenoliui ar bet kuriam kitam vaisto komponentui.
Tarp šalutinių reiškinių dažniausiai nurodomos padidėjusio jautrumo reakcijos, kurias lydi niežėjimas, paraudimas, odos bėrimai ir akių simptomai. Pastarosios apima paraudimą, deginimą, svetimkūnio pojūtį, skausmą, tepimą, patinimą.
„Lipoflavonas“ yra žaizdas gydantis ir regeneruojantis agentas, kurio pagrindas yra kvercetinas ir lecitinas. Jis turi antioksidacinių savybių, yra veiksmingas prieš virusus, slopina uždegiminių mediatorių gamybą, gerina trofinius akies audinius.
Vaistas gaminamas miltelių pavidalu buteliuke, prie kurio pritvirtinamas sterilus buteliukas su 0,9% natrio chlorido tirpalu (druskos tirpalu) ir lašintuvo dangtelis. Jis naudojamas įvairių etiologijų keratito įpylimui akių lašų pavidalu, taip pat pooperaciniu laikotarpiu. Vaistas sumažina keratito riziką dėl ragenos pažeidimo operacijos metu.
Kai naudojamas oftalmologijoje, druskos tirpalas įpilamas į buteliuką su milteliais, gerai suplakamas, kol jis visiškai ištirps, ir uždedamas ant lašintuvo dangtelio. Lašinkite vaistą į junginės maišelį, po 1–2 lašus iki 8 kartų per dieną. Instiliacijų skaičius sumažėja perpus, kai uždegimas išnyksta. Gydymo kursas paprastai trunka nuo 10 iki 30 dienų.
Vaistas turi kontraindikacijas: padidėjęs jautrumas kompozicijai, alerginės reakcijos į baltymus ir vakcinas anamnezėje, alkoholio vartojimas. Nėštumo ir žindymo laikotarpiu Lipoflavon vartojamas tik gavus gydytojo leidimą, nes trūksta duomenų apie vaisto poveikį vaisiui ir nėštumo eigą. Naudojamas pediatrijoje nuo 12 metų.
Tarp šalutinių poveikių, susijusių su vietiniu vartojimu, galimos tik alerginės reakcijos (niežėjimas, odos bėrimai, karščiavimas).
Kadangi akis yra labai jautrus organas, nerekomenduojama vartoti jokių vaistų be gydytojo recepto. Jei gydytojas nurodo įpūsti abi akis, net jei pažeidžiama tik viena, ji turi būti paskirta, nes yra didelė infekcijos perdavimo tikimybė, aktyvuoti organizme gyvenantį virusą ir kt.
Alkilfosfocholinų naudojimas gali būti naujas būdas. Tai yra fosfolinai, esterinti į alifatinius alkoholius. Jie turi priešnavikinį aktyvumą in vitro ir in vivo, ir buvo įrodyta, kad jie yra citotoksiški Leishmania, Trypanosoma cruzi ir Entamoeba histolytica rūšims. Neseniai atliktas tyrimas parodė, kad ypač heksadecilfosfocolinas (miltefozinas) taip pat yra labai efektyvus prieš įvairias Acanthamoeba padermes. [23], [24]
Alternatyvus gydymas
Gydytojai acanthamoebic keratitą laiko rimta akių liga, nes netinkamai gydantis, liga gali progresuoti ir sukelti aklumą. Alternatyvūs ragenos uždegimo gydymo metodai nepakeičia tradicinės vaistų terapijos, tačiau gali tik papildyti, pašalindami skausmingus simptomus. Be to, atsižvelgiant į tai, kokia subtili yra mūsų akių struktūra, labai nerekomenduojama į jį įpilti abejotinų sprendimų. Bet kokį receptą pirmiausia reikia aptarti su gydytoju.
Augalai ir produktai, naudojami alternatyviame gydyme, nesugeba sunaikinti patogeno, tačiau gali sumažinti skausmą ir diskomfortą, sumažinti padidėjusį jautrumą šviesai, palengvinti akių paraudimą ir patinimą bei padėti atstatyti pažeistus audinius. Bet siūlomus receptus turite naudoti sąmoningai, atidžiai įvertindami galimą riziką.
Ką alternatyvūs gydytojai siūlo mums sergant keratitu?
- Šaltalankių aliejus. Tai puikus akių vitaminų šaltinis, kuris taip pat turi regeneruojantį poveikį. Nelabai geriau vartoti sterilų, jis parduodamas vaistinėse. Lašinkite 2 lašus į skaudančią akį. Intervalas tarp procedūrų yra nuo 1 iki 3 valandų.
Priemonė mažina skausmą, malšina fotofobiją, padeda atkurti ragenos audinius. Tačiau nereikia tikėtis iš jo stebuklo. Aliejus yra neutralus ligos sukėlėjo atžvilgiu, todėl kartu su juo būtina naudoti antiprotozinius ir antiseptinius preparatus.
- Propolio vandeninis ekstraktas (1 dalis) ir celandino sultys (3 dalys). Kompozicija naudojama akių lašų forma, skirta keratito bakterinėms komplikacijoms. Rekomenduojama dozė yra 2 lašai į akis naktį.
- Molis Naudojamas losjonams, malšina skausmą. Šlapias molis dedamas ant servetėlės, kurio sluoksnis yra apie 2–3 cm, pusantros valandos ant akių uždedamas tvarstis.
- Skystas medus. Viena gegužės mėnesio medaus dalis sumaišoma su 3 dalimis šilto vandens ir maišoma, kad skystis būtų skaidrus. Naudokite įrankį, kad įteigtumėte ar praplautumėte akis 2 kartus per dieną.
Medus yra stiprus alergenas, todėl, esant alergijai bitininkystės produktams, toks gydymas gali tik sustiprinti uždegimą.
- Alavijas Šio augalo sultys turi puikių regeneracinių savybių, yra puikus antiseptikas. Jo naudojimas padės išvengti bakterinių ir virusinių keratito komplikacijų. Ligos pradžioje alavijo sultys vartojamos pridedant kelis lašus mumijos, o po to gryna forma (po 1 lašą vienai akiai).
Jis taip pat naudojamas sergant keratitu ir vaistažolėmis, kurios padeda padidinti vaistų terapijos efektyvumą ir užkirsti kelią komplikacijoms.
Akies obuolys turi teigiamą poveikį akiai. Iš jo pagamintas skystas vaistas, kuris naudojamas viduje ir akims lašinti. Norėdami paruošti infuziją vidiniam vartojimui, išgerkite 1 šaukštą litro verdančio vandens. Susmulkintas žoleles ir reikalauti šilumos bent 6 valandas. Gydymas atliekamas tris kartus per dieną, išgeriant ½ puodelio infuzijos.
Akių lašai paruošiami imant 1 šaukštelį. žoleles užpilkite stikline (200 ml) vandens. Kompozicija virinama 3 minutes, po to ji pašalinama iš ugnies ir reikalaujama dar 3 valandas. Į akis įpilamas įtemptas sultinys (2–3 lašai) prieš miegą.
Kompresams ir losjonams naudojami dobilų žiedų (20 g žolės 1 / valg. Šaukštui vandens, virkite 15 min.) Ir kalendros (1 šaukštelis 1 šaukštui vandens, virkite 5 minutes) nuovirai, kurie turi antimikrobinį ir priešuždegiminį poveikį. Kompresas iš dobilų nuoviro dedamas pusvalandžiui, o kalendrų losjonai - 10–15 minučių. Procedūra atliekama du kartus per dieną. Gydymas atliekamas tol, kol ligos simptomai išnyksta.
Akims plauti naudinga naudoti ramunėlių užpilą. Kadangi priešuždegiminių vaistų su acanthamoebic keratitu vartojimas yra ribotas, ramunėlės yra tikras radinys, nes nesukelia nepageidaujamo šalutinio poveikio.
Norėdami paruošti infuziją, turite paimti 2 šaukštus. Sausas gėles ir užpilkite jas 2 puodeliais verdančio vandens. Vaistas infuzuojamas 15-20 minučių arba tol, kol visiškai atvėsta po dangčiu.
Akių plovimą galima atlikti 3–4 kartus per dieną. Papildomai infuziją galima naudoti losjonams.
Ruošdami namuose priemones palaidoti ir nusiplauti akis, turite atsiminti apie sterilumą. Geriau paimti išgrynintą vandenį, kruopščiai išvirkite indus. Akių įlašinimo priemonės taip pat turėtų būti sterilios: lašintuvai, pipetės. Priešingu atveju į acanthamobos infekciją patekti į bakterinę infekciją nėra sunku.
Kai kasote akis, turite stengtis, kad lašintuvas neliestų akies audinių. Plaunant akis, svarbu naudoti atskirą tvarsliavą arba medvilninę pagalvėlę kiekvienai akiai, procedūros metu jas keičiant kuo dažniau.
Homeopatija
Esant tokiai ligai kaip acanthamoebic keratitas, net gydymas alternatyviais agentais gali atrodyti abejotinas, jau nekalbant apie homeopatiją. Tačiau homeopatai reikalauja teigiamo tam tikrų tokio tipo vaistų poveikio. Ir turiu pasakyti, kad jų argumentai yra labai įtikinami.
Acanthamoebic infekcija yra viena iš infekcijos proceso rūšių. Priežastinis ligos sukėlėjas yra pirmuonių infekcija, būtent acantamebas. Jei einate tradiciniu keliu, ligos sukėlėjo nustatymas laboratoriniais tyrimais gali būti laikomas ilgu procesu. Ragenos epitelio ir gerklų skysčio mėginių PGR analizė leidžia išskirti amebos DNR net esant minimaliam kiekiui, tačiau tam reikia daug laiko.
Dažymas dažais skirtingais metodais ne visada duoda tikslius rezultatus, kuriuos reikia profesionaliai išaiškinti. Histocheminis metodas yra svarbus sunkesnėse ligos stadijose, tačiau iš pradžių jis gali duoti neigiamą rezultatą, o cistą galima nustatyti tik atlikus biopsiją.
Maksimalus tikrojo rezultato gavimo greitis parodytas konokalinės mikroskopijos metodu, tačiau jis dar nenaudojamas visose klinikose. Taigi daugeliu atvejų patikslinti diagnozę, norint pradėti veiksmingą gydymą, reikia kelių dienų ar net savaičių.
Visą šį laiką progresuos uždegimas, kuris neigiamai veikia ragenos funkcionalumą. Homeopatas siūlo gerą išeitį - pradėti gydymą priešuždegiminiais ir regeneraciniais preparatais iškart po to, kai pacientas lankosi pas gydytoją. Be to, naudojami homeopatiniai vaistai, skirtingai nuo kortikoidų ir NVNU, nei sustiprins, nei pagilins uždegimą.
Tarp homeopatinių vaistų, naudojamų bet kokio tipo keratitui, ypatingas vaidmuo skiriamas „Mercurius corrosivus“, kuris dažnai skiriamas esant aštriems akių ašarojimo skausmams naktį, fotofobijai ir gilių opų atsiradimui ant ragenos.
Su deginančiais akių skausmais ir gausiomis išskyromis gana gerai pasirodė tokios homeopatinės priemonės kaip „Mercurius solubilis“ (aktualios pradinėse ligos stadijose), „Pulsatilla“, „Brionia“, „Belladonna“, „Aurum“, „Arsenicum album“, „Apis“, „Aconitum“ ir kt.
Su opomis homeopatai taip pat skiria Hepar sieros, Kali bichromicum, Kali iodatum, Konium, Rus toxicodendron, Syphilinum, Calcarea. Su lėtiniu keratitu ir dideliu ragenos sieros aptemimu.
Daugelis šių vaistų padeda sumažinti skausmą ir susidoroti su padidėjusiu akių jautrumu šviesai. Beveik visi jie yra priskirti veisimui.
Išrašykite vaistus po 3–6 granules po liežuviu 20–30 minučių prieš valgį kelis kartus per dieną. Ir tai ne apie monoterapiją, o apie homeopatijos preparatų, lygiagrečiai su keratitu, išskyrus antibiotikus, vartojimą. Pastarąją prasminga skirti, kai nurodomas sukėlėjas.
Šiandien homeopatai aktyviai ieško veiksmingų kompleksinių vaistų nuo keratito (prieš pradedant vartoti antibiotikus ir kartu su jais). Vienu novatoriškų pokyčių laikomas vaistas, kurio pagrindą sudaro tokie komponentai: Mercurius corrosivus, Belladonna, Apis, Silicea (visi jie turi vieną C3 skiedimą). Taip pat į jį galima pridėti koniumo.
Abi vaisto versijos sumažina skausmą per pirmąsias 2 valandas. Taip pat mažėja akių jautrumas šviesai, dilgčiojimas. Kitą dieną simptomai beveik nejaučiami.
Vaisto, kuris dar neturi pavadinimo, kūrėjai tvirtina, kad šis sudėtingas vaistas yra universalus, nesukelia alerginių reakcijų, nesudaro pavojingos sąveikos su vaistais, neturi šalutinio poveikio ir amžiaus apribojimų. Jį gali skirti tiek homeopatai, tiek gydytojai, neturintys specialių treniruočių.
Aišku, kad su juo negalima išgydyti acanthamoebic keratito, bet palengvinti paciento būklę ir kurį laiką sulėtinti patologinį procesą, kol diagnozė gali išgydyti ligą ir gydyti ligą.
Prevencija
Bet kokią sunkią ligą lengviau išvengti nei gydyti, ypač kai tai susiję su parazitais, veiksmingais vaistais, kurių praktiškai nėra. Tačiau čia yra tam tikrų sunkumų. Faktas yra tas, kad Akantamebo cistos yra atsparios dezinfekavimui. Jie gali būti sunaikinti chlorinant vandenį, tačiau chloro koncentracija šiuo atveju viršys leistinas normas. Taigi, kaip sakoma, skęstančių žmonių išgelbėjimas yra pačių nuskendusiųjų darbas “.
Bet acanthameeba taip pat gąsdina, nes, remiantis naujausiais mokslininkų tyrimais, jie gali tapti bakterinės infekcijos nešiotojais, kurie parazito viduje yra apsaugoti nuo dezinfekavimo priemonių.
Nepaisant to, acanthambic keratitas yra gana reta liga šiandien, tai reiškia, kad apsaugoti akis nuo amebos ir išvengti regėjimo praradimo nėra taip sunku. Tarp veiksmingiausių prevencinių priemonių yra:
- Tinkama kontaktinių lęšių priežiūra, jų laikymui naudojami aukštos kokybės sterilūs tirpalai, naudojami tik licencijuoti lęšiai.
- Rankų higienos palaikymas, kai naudojami lęšiai akių srityje, akių higiena.
- Kai prausitės po dušu, prausiatės, maudotės bet kokiose vandeninėse priemonėse, kontaktinius lęšius reikia nuimti ir sudėti į specializuotus tirpalus. Jei į akis patenka vandens, geriau jas nuplauti tokio tipo tirpalu, kaip „Atsisakykite“ arba „Komforto lašai“. Tokia akių priežiūra gali sumažinti užsikrėtimo Akantameba tikimybę.
- Kas 3 mėnesius rekomenduojama pakeisti kontaktinių lęšių talpyklas.
- Turėtumėte reguliariai lankytis pas oftalmologą (bent kartą per šešis mėnesius), net jei atrodo, kad tam nėra jokios priežasties. Jei pacientas jaučia diskomfortą, deginimą, akių skausmą, tikrai neverta atidėti vizito pas optometristą.
Acanthamoebic keratitas yra pavojinga liga, galinti atimti iš žmogaus regėjimą, t. Tas vertingas funkcionalumas, kurio dėka mes suvokiame didžiausią informacijos apie mus supantį pasaulį dalį. Į tokią ligą nereikėtų žiūrėti neatsargiai, atidėdami pas gydytoją vėliau. Laiku diagnozuota ir gydoma, taip pat prevencija gali išsaugoti akių sveikatą ir laimę pamatyti pasaulį savo akimis.
Prognozė
Acanthamoebic keratitas, kaip viena pavojingiausių ir klastingiausių akių ligų, gydytojų nuomonė sutampa. Šią ligą sunku išgydyti, tradiciniai antibiotikai dažnai būna neveiksmingi. Kadangi šios lėtai progresuojančios patologijos gydymas vaistais nėra pakankamas, fototerapinė keratektomija laikoma optimaliausiu gydymo metodu. Jei akies gelbėjimui yra gilus ragenos pažeidimas, negalima atsisakyti keratoplastikos. [25]
Operacijos prognozė daugiausia priklauso nuo ragenos gylio ir paciento amžiaus.
Acanthamoebic keratitas nesant veiksmingo gydymo tampa lėtinis, pasireiškiant remisijai ir paūmėjus (atsižvelgiant į pirmuonių gyvenimo ciklą). Tuo pačiu metu ragenos pamažu tampa blyškios, ant jų atsiranda opų, kurios pritraukia bakterinę infekciją, pablogėja regėjimas. Esant stipriai ragenos perforacijai, pagrindinės struktūros gali būti įtrauktos į procesą, o tai yra akių pašalinimo (enukleizacijos) požymis.
Apskritai acanthamoebic keratito prognozė priklauso nuo kelių veiksnių:
- Laiku diagnozuoti ir teisingai diagnozuoti,
- Gydymo adekvatumas
- Chirurginių procedūrų datos,
- Tolesnio gydymo kortikoidais ir imunosupresantais veiksmingumas.
Yra nuomonė, kad diagnozavimo stadijoje visiems pacientams, vartojantiems kontaktinius lęšius, reikia įtarti acanthamoebic keratitą. Tai ypač aktualu, jei uždegimas yra spazminis su ryškiais paūmėjimo ir remisijos laikotarpiais.

