Medicinos ekspertas
Naujos publikacijos
Sėklidžių hematocele
Paskutinį kartą peržiūrėta: 23.04.2024

Visas „iLive“ turinys yra peržiūrėtas medicinoje arba tikrinamas, kad būtų užtikrintas kuo didesnis faktinis tikslumas.
Mes turime griežtas įsigijimo gaires ir susiejamos tik su geros reputacijos žiniasklaidos svetainėmis, akademinių tyrimų institucijomis ir, jei įmanoma, medicininiu požiūriu peržiūrimais tyrimais. Atkreipkite dėmesį, kad skliausteliuose ([1], [2] ir tt) esantys numeriai yra paspaudžiami nuorodos į šias studijas.
Jei manote, kad bet koks mūsų turinys yra netikslus, pasenęs arba kitaip abejotinas, pasirinkite jį ir paspauskite Ctrl + Enter.
Hematocele yra medicininis terminas, reiškiantis nenormalų kraujo kaupimąsi kūno ertmėse. Dažniausiai ši patologija atsiranda vyrų lytinių organų srityje, ypač kapšelyje ir sėklidžių makšties membranoje. Todėl, minėdami šią patologiją, dauguma ekspertų turi omenyje būtent sėklidžių hematocele.
Makšties membrana yra tam tikras apsauginis barjeras, kuris supa sėklides (kiekvieną sėklidę atskirai). Šios membranos negalima painioti su kapšeliu, kuris yra raumenų ir odos bursa.
Hematocele paprastai atsiranda dėl kraujavimo iš pažeistų kraujagyslių. Tai atsitinka su trauminiais sužalojimais, chirurginėmis procedūromis. Kai kuriems pacientams patologijos atsiradimas yra susijęs su sėklidžių vėžio vystymusi, kai navikas auga ir pažeidžia kapšelio kraujagyslių tinklo vientisumą. [1]
Gydymo galimybės svyruoja nuo konservatyvios terapijos iki chirurgijos. [2]
Epidemiologija
Hematocelė dėl traumų ir kitų kapšelio organų pažeidimų sudaro mažiau nei 1% visų panašių kitų organų atvejų. Mažas tokios patologijos paplitimas atsiranda dėl kapšelio anatominės lokalizacijos, kraujagyslių ir baltymų membranos stiprumo, taip pat apsauginės kremaso raumens funkcijos, kuri greitai reaguoja, kai yra pavojus sužalojimas.
Ir nepaisant to, plati hematocele kelia gana didelę grėsmę sveikatai, nes sunkinantys patologiniai procesai gali sukelti sėklidžių netekimą, o tai neigiamai paveiks vaisingumą, gali išprovokuoti hipogonadizmo vystymąsi ir neigiamai paveikti psichosocialines sąlygas. Be to, antisperminių antikūnų gamyba gali sukelti imunogeninį nevaisingumą ir neigiamai paveikti spermos kokybę.
Dažniausiai hematocele randama 16-40 metų pacientams. Remiantis statistine informacija, trauminiai kapšelio sužalojimai yra pirmoje vietoje tarp visų vyrų urogenitalinio trakto sužalojimų. [3]
Hematocele dažnai turi vienpusį pobūdį (beveik 99% atvejų), o dešinė sėklidė kenčia dažniau nei kairė: ekspertai tai priskiria dešinės sėklidės vietos ypatybėms, palyginti su gaktos ir šlaunikaulio vidine dalimi. Paviršius.
Remiantis tyrimo rezultatais, tarp hematocele atsiradimo priežasčių pirmauja sportiniai ir pramoniniai bei buitiniai sužalojimai (apie 74 proc. Atvejų), iš kurių apie 13 proc. Atvejų - eismo įvykiai. Dažniausios priežastys yra gyvūnų įkandimai.
Narkotikų gydymas naudojamas pirmoje ar antroje patologijos stadijoje. Chirurginės intervencijos indikacija gali būti laikoma hematocele, kurios dydis daugiau nei tris kartus viršija nepažeistos sėklidės tūrį, taip pat įtempta hematocele forma, sukelianti stiprų skausmo sindromą.
Priežastys hematocele
Dažniausia hematocele vystymosi priežastis laikoma uždara ar buku lytinių organų, ypač kapšelio, trauma. Sužalojimas gali būti tiesioginio smūgio, mėlynės dėl nesėkmingo nusileidimo, buitinės ar pramoninės žalos, nelaimingo atsitikimo ir kt.
Rečiau patologiją išprovokuoja įvairios medicininės manipuliacijos ir procedūros:
- nesėkmingas punkcija su veninės ar arterinės kraujagyslės punkcija;
- kraujagyslių sienelės pažeidimas gydant hidrocele - sėklidžių lašai, dėl kurių eksudatiniame skystyje atsiranda kraujo elementų;
- komplikacijos sėklidžių biopsijos metu (pavyzdžiui, sergant lėtiniu orchitu ir kt.).
Itin retais (beveik pavieniais) atvejais hematocele tampa tokios sisteminės patologijos kaip hemoraginė diatezė pasekme - kalbame apie specifinę kraujo ligą, linkusią į gausų kraujavimą. Kai kuriems pacientams apskritai neįmanoma nustatyti hematocele priežasties. [4]
Rizikos veiksniai
Daugelis veiksnių turi įtakos mūsų sveikatai, o tie, kurie lemia ligų vystymąsi ir sužalojimų atsiradimą, vadinami rizikos veiksniais: jie dažnai egzistuoja kartu ir sąveikauja tarpusavyje, todėl atsiranda tam tikra problema. Pavyzdžiui, užsiimant tam tikromis sporto šakomis padidėja rizika susirgti hematocele. Šios sporto šakos apima:
- dviračiu, motociklu;
- jojimas arkliu;
- ledo ritulys, futbolas;
- imtynės, kikboksas ir kiti kovos menai;
- Regbis;
- golfas;
- gimnastika.
Būtent šios sporto šakos dažniausiai siejamos su bukių lytinių organų traumų atsiradimu. Kad išvengtumėte žalos, nepamirškite naudoti specialių apsaugos priemonių.
Kiti veiksniai gali būti:
- chirurginės, urologinės manipuliacijos kapšelyje;
- gyvūnų įkandimai (taip pat yra infekcijos pavojus);
- buitiniai ir pramoniniai sužalojimai.
Pathogenesis
Hematocelė susidaro:
- dėl trauminio kapšelio pažeidimo;
- dėl kraujagyslės pradūrimo sėklidės apvalkalo punkcijos metu (pavyzdžiui, atliekant skysčių turinio pašalinimo procedūrą pacientams, sergantiems hidrocele);
- imant medžiagą sėklidžių biopsijai pacientams, sergantiems lėtiniu hemoraginiu makšties membranos uždegimu, kurį lydi kraujavimas į tarpląstelinę erdvę ir granuliacinio audinio su tankiu kapiliarų tinklu membranos viduje susidarymas.
Hematocelio vystymosi proceso esmė yra kraujagyslių vientisumo pažeidimas be atviro žaizdos paviršiaus. Atsižvelgiant į padidėjusį slėgį, kraujas išteka ir kaupiasi tarp membranų, ertmėje. Iš dalies nutekėjęs kraujas prasiskverbia pro aplinkinius audinius, todėl atsiranda būdingas kapšelio odos spalvos pasikeitimas. Esant eritrocitų skilimo įtakai, spalvų gama gali pasikeisti.
Laikui bėgant, mažo dydžio hematoceles gali ištirpti arba patirti keletą nuoseklių patologinių pokyčių. Atliekant „šviežios“ hematocele skrodimą, kraujo spalva ir struktūra nesikeičia (retai, veikiant trombocitams, kraujas tirštėja). [5]
Atidarius seną hematocele, pastebimas kraujo spalvos ir tankio pasikeitimas, kuris tampa kaštoninis ar net juodas. Infekcijos atveju prasideda pūliai, o ertmė tarp membranų užpildoma pūlingu eksudatu.
Vystantis atrofiniams procesams, atsiranda audinių degeneracija, pablogėja kraujotaka ir sumažėja paveiktos sėklidės dydis.
Simptomai hematocele
Klinikinis hematocele vaizdas apskritai priklauso nuo ligos eigos laikotarpio. Pradiniame etape audiniuose galima rasti kraujo krešulių, o vėlesniuose etapuose - seno, „seno“ kraujo krešuliai. Laikui bėgant tokie kraujo krešuliai susistemina: kartu su padidėjusiu jungiamojo audinio tūriu pablogėja kraujo tiekimas į sėklidę. Jei nesuteikiama medicininė priežiūra, procesas sukelia atrofiją.
Hematocele gali lydėti daugybė simptomų, pasireiškiančių atskirai arba kartu.
Dažniausi simptomai yra:
- Skausmo atsiradimas hemetocele vystymosi zonoje. Skausmas dažniau atsiranda palaipsniui, didėjant spaudimui aplinkiniams audiniams. Priklausomai nuo uždegiminio proceso buvimo, skausmo pobūdis gali būti nuo ūmaus dūrio iki lengvo skausmo. Skausmo pojūčius gali sukelti kirkšnies sritis, koja pažeistoje pusėje, taip pat dubens organai.
- Odos spalvos pasikeitimas. Pažeistos pusės kapšelio srities oda keičia spalvą nuo rausvos iki violetinės. Dažnai spalvos intensyvumas atspindi patologinio proceso stadiją: pavyzdžiui, pradiniame etape galima pastebėti vos pastebimą paraudimą, kuris palaipsniui didėja ir keičiasi. Jei sutrinka kraujotaka, atsiranda melsvas atspalvis.
- Kapšelio dydžio padidėjimas, susijęs su edema, kraujo kaupimasis tarp audinių. Dydžiai dažnai šiek tiek padidėja, o ryški edema rodo sutrikusią kraujotaką.
- Erekcijos sutrikimas dėl skausmo ir kitų patologinių simptomų.
- Vaisingumo pažeidimas, susijęs su sėklinio skysčio pobūdžio pasikeitimu dėl ilgalaikio hemetocelio dėmesio ir suformuotų lėtinių patologinių procesų.
- Niežėjimas, pasireiškiantis patinimo ir (arba) infekcinio proceso fone.
Sisteminiai požymiai gali būti:
- kūno temperatūros padidėjimas (pridedant infekcinį ir uždegiminį procesą);
- bendros savijautos pablogėjimas, sumažėjęs darbingumas ir fizinio krūvio toleravimas (išsivysčius intoksikacijai).
Atsižvelgiant į komplikacijų vystymąsi, galima aptikti papildomų patologinių požymių:
- karščiavimas, karščiavimas;
- intoksikacijos požymiai, anemija;
- sėklidžių tankio pasikeitimas, dydžio sumažėjimas ar padidėjimas;
- apatija, bendras silpnumas, dirglumas, miego sutrikimas;
- sumažėjęs lytinis potraukis, atsirandantis tiek tiesiogiai dėl patologijos, tiek dėl sumažėjusio testosterono gamybos;
- sutrikęs vaisingumas, nevaisingumas.
Tipiški pirmieji hematocele požymiai yra šie:
- kapšelio patinimas;
- kapšelio prolapsas;
- odos spalvos pasikeitimas kapšelio srityje iki rausvos ir violetinės spalvos;
- skausmo sindromas sėklidžių srityje.
Temperatūros rodmenys paprastai išlieka normos ribose (jei nėra infekcinio proceso prisijungimo). Jei nesuteikiama medicininė priežiūra, komplikacijos dažnai išsivysto kaip orchitas, epididimitas ir kt.
Bet kuris iš aukščiau išvardytų požymių laikomas daugiau nei gera priežastimi skubiai apsilankyti pas specialistą - urologą. Svarbu laiku kreiptis į gydytoją ne tik tuo atveju, jei po sužalojimų ir chirurginių procedūrų išsivysto hematocele, bet ir be aiškios priežasties. Nežinomos kilmės hematocele gali būti vis didėjančio neoplastinio proceso rezultatas. Visų pirma kaltininkas gali būti sėklidžių navikas. [6]
Etapai
Patologinių pokyčių mastas ir pobūdis skiriasi, atsižvelgiant į hematocele egzistavimo terminą.
Pradiniame etape randamas krešulys, po kurio laiko - rusvas „senas“ kraujas ir minkštos konsistencijos medžiaga. Dar vėliau pastebimas kraujo krešulių susidarymas su ryškiu jungiamojo audinio proliferacija, o kai kuriems pacientams - atsiradus kalkių, kremzlių ar kaulų apnašoms.
Vėlesniame etape dėl spaudimo aplinkiniams audiniams ir kraujotakos sutrikimų sėklidėje gali išsivystyti atrofiniai degeneraciniai procesai, kuriems būdingas laipsniškas sėklidės dydžio sumažėjimas. Tai savo ruožtu reiškia nuolatinį vyriško hormono testosterono ir sėklinio skysčio gamybos sumažėjimą.
Formos
Hematocelio klasifikacija atliekama siekiant suskirstyti juos į grupes, pasirinkti terapinę taktiką, nustatyti operacijos tinkamumą, įvertinti patologijos prognozę.
Praktikai nurodo šiuos hematocele tipus:
- Pagal lokalizaciją - plaučiuose, kapšelio audiniuose, dubens srityje (dubens, parametrinė hematocele).
- Pagal pažeistų indų pobūdį (mažų kraujagyslių, didelių kraujagyslių hematocele).
Be to, hematocele išsiskiria patologijos sudėtingumu:
- lengva forma (nedidelė žala, kurios nereikia gydyti);
- vidutinio sunkumo forma (didelio dydžio dėmesys, reikalauja konservatyvios terapijos);
- sunki forma (didelis dėmesys, būdingas didelis dydis, galimų komplikacijų, reikalaujančių chirurginės intervencijos).
Paprastai kapšelio sužalojimai skirstomi į šias kategorijas:
- I laipsnis - hematocele be matomų sėklidės ir jos membranų pažeidimų.
- II laipsnis - hematocele su baltosios membranos plyšimu be matomų sėklidės pažeidimų.
- III laipsnis - baltymų membranos plyšimas, kai parenchima netenka mažiau nei pusės tūrio.
- IV laipsnis - parenchimos plyšimas, praradus daugiau nei pusę tūrio.
Komplikacijos ir pasekmės
Potrauminė hematocele gali sukelti laikiną nevaisingumą, kuris kartais trunka iki kelių mėnesių. Ateityje spermos gamyba dažniausiai bus atkurta, tačiau neatmetama ir blogiausia įvykių raida. Ekspertai teigia, kad sunkios traumos gali net slopinti testosterono gamybą ir aktyviai virsti estradioliu, o tai gali sukelti ne tik sėklinių sekretų gamybos sutrikimą, bet ir potencijos pablogėjimą.
Kita galima hematocele komplikacija yra infekcinis procesas, apimantis sėklidžių audinį. Uždegiminė reakcija taip pat gali išplisti į aplinkinius audinius: priedus, spermatozoidą ir kt.
Uždegiminį epididimio procesą (epididimitą) lydi stiprus kapšelio patinimas ir skausmas. Atliekant ultragarsą, padidėja epididimas, hipoechogeniškumas (hematocele fone padidėja echogeniškumas). Jei negydomas, epididimitas komplikuojasi orchitu ir pūliniu.
Uždegiminė reakcija sėklidžių audinyje (orchitas) atsiranda dėl traumos ar hematocele, o infekcija gali plisti atgal į priekį iš prostatos ar šlapimo pūslės per kraujagysles. Uždegimas dažniausiai kyla iš epididimio, tačiau netrukus pereina tiesiai į sėklidę, todėl patologija dažnai diagnozuojama kaip epididimitas orchiditas. Izoliuota orchito forma yra retesnė ir atsiranda dėl hematogeninės infekcijos. [7]
Ultragarsu orchitas atrodo kaip išsiplėtusios sėklidės, turinčios išsaugotą vidinės struktūros homogeniškumą, arba yra neryškus neryškus parenchiminis modelis įprastos organo konfigūracijos fone. Esant stipriam uždegiminiam procesui dėl edemos, parenchima gali turėti vienodai sumažėjusį aido tankį arba nevienalytį. Ūminis orchitas Doplerio ultragarsu rodo padidėjusią kraujotaką.
Esant atrofiniams pokyčiams, sėklidžių aido tankis išlieka mažas, o kraujotaka susilpnėja.
Ūminis uždegimas gali sukelti absceso vystymąsi.
Diagnostika hematocele
Nustatant hematocele diagnozę, dažniausiai jie reiškia patologinį kraujo kaupimąsi tarp visceralinių ir parietalinių lakštų, lokalizuotų šalia sėklidės makšties membranos. Be to, kapšelyje gali būti kraujo. Pirmame pavyzdyje jie kalba apie intravaginalinę patologiją, o antrame - apie ekstravaginalinę patologiją.
Kraujo kaupimasis - sėklidžių hematocele - reikalauja kruopščios diferencinės diagnostikos, o ypač jei neįmanoma išsiaiškinti patologijos priežasčių. Net jei yra minimalus įtarimas dėl naviko proceso ar menkiausių abejonių, gydytojas turėtų nukreipti pacientą į siaurus specialistus tolesnei išsamiai diagnostikai. Kuo greičiau bus nustatyta ligos priežastis ar naviko procesas, tuo palankesnė bus prognozė ir bus lengviau gydyti.
Greiti diagnostiniai susitikimai atleis vyrą nuo per didelio neuropsichinio streso dėl ilgo laukimo.
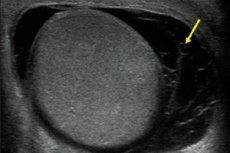
Šiuo metu ultragarsas laikomas optimaliausiu hematocele diagnozavimo būdu. Ši procedūra yra neinvazinė, greita ir neskausminga, padeda įvertinti struktūrinius ir funkcinius pokyčius, ją galima atlikti kelis kartus, nepakenkiant pacientui. Tačiau bet koks tyrimas atliekamas tik nuodugniai surinkus anamnezę, įvertinus ligos simptomus, ištyrus ir apčiuopiant patologinio židinio sritį.
Ultragarsinei diagnostikai naudojami jutikliai, kurių spinduliuotės dažnis ne mažesnis kaip 5-10 MHz. Jei kapšelio sritis yra labai skausminga (sergant orchitu, epididimitu), gali prireikti vietinės paviršinės anestezijos. Kraujagyslių tyrimai atliekami naudojant spalvotą Doplerio vaizdą. Power Dopleris naudojamas sėklidžių parenchimos būklei įvertinti.
Echografija skiriama kapšelio sužalojimams, bet kokiam dydžio ir konfigūracijos sutrikimo padidėjimui, vietiniam temperatūros padidėjimui, pasikeitusiai odos spalvai, skausmui, aptikus netipines apčiuopiamas formacijas, įtarus hematocele ir kitas panašias patologijas. Be to, galima skirti ultragarsinį kraujo tekėjimą per sėklidės indus ir parenchimą.
Ultragarsu, subrendusios sėklidės paprastai turi lygų suapvalintą paviršių, vienalytę smulkiagrūdę struktūrą ir vidutinį aido tankį. Tarpuplautis aiškiai matomas kaip didelio echogeniškumo linija sagitalinėje plokštumoje. Epididimas yra geriau apibrėžtas išilginiu nuskaitymu: jis yra išilgai užpakalinės ribos ir turi lazdelės formą. Jis apibrėžia galvą, kūną ir uodegą be aiškiai apibrėžtų anatominių ribų. Priedo kūnas yra suplotas, o uodega patenka į kraujagysles. Ultragarsinis tyrimas padeda aptikti naviko procesus, uždegimines reakcijas, hidro ir hematocele. Sveiką sėklidę ir epididimį supa baltymai ir serozinė membrana. Albuminę membraną vaizduoja plona ištisinė juostelė su didelio intensyvumo atspindžiu aido signalu. Fiziologinis skystis, esantis kapšelyje, yra 1-2 ml tūrio, o viršutinio sėklidės poliaus srityje yra nuo 1 iki 3 mm dydžio aido neigiamo laikiklio formos. [8]
Esant asimetriniam pažeidimui, diagnozė prasideda nuo atskaitos taško į sveiką pusę. Būtinai ištirkite kapšelio plotą iš priekio ir nugaros.
Paprastai ultragarsu pakanka diagnozuoti ir paskirti tinkamą gydymą. Tik kai kuriais atvejais, norėdami išsiaiškinti kai kuriuos taškus, jie sujungia apskaičiuotą ir magnetinio rezonanso tomografiją, sėklidžių kraujagyslių Doplerio skenavimą.
Esant sunkiems sužalojimams, kurie išprovokavo hematocele atsiradimą, dažnai reikia nukreipti pacientą į operaciją, kad būtų galima peržiūrėti sėklidę.
Analizės
Bendrųjų klinikinių laboratorinių tyrimų hematocelei atlikti nereikia. Bet jie leidžia gydytojui diagnozuoti gretutinę kūno patologiją, sekti gydymo eigą.
Analizei galima pasiimti tokią medžiagą:
- kraujas;
- šlapimas;
- išsilieti;
- tepinėlis iš šlaplės.
Informacija, gauta atliekant bendrąją klinikinę diagnostiką, dažnai nenurodo jokios konkrečios ligos, bet parodo viso organizmo būklę, padeda susiaurinti diagnostinę paiešką.
Naudojant hematocele, galima atlikti tokius laboratorinius tyrimus:
- bendroji šlapimo analizė;
- išskyrų iš Urogenitalinių organų tyrimas;
- urogenitalinių organų išskyrų mikroskopija;
- bendroji klinikinė prostatos sekrecijos analizė;
- spermograma (spermos analizė);
- kraujo tyrimas (hemoglobino kiekis, eritrocitų ir leukocitų kiekis ir kokybė, eritrocitų nusėdimo greitis, kraujo krešėjimo kokybės įvertinimas ir kt.).
Siekiant įvertinti urogenitalinės sistemos būklę, atsižvelgiama į šiuos rodiklius:
- šlapimo skysčio fizinės savybės (spalva, tankis, skaidrumas, kvapas);
- baltymų buvimas šlapime (taip pat urobilinas, hemoglobinas, gliukozė, acetonas);
- nuosėdų tyrimas.
Instrumentinė diagnostika
Dėl trauminių sužalojimų, kuriems reikia skubios operacijos (pavyzdžiui, plyšusios sėklidės, plati hematoma), ankstyva diagnozė padeda išvengti tokių nuolatinių komplikacijų kaip išeminė atrofija ir infekciniai procesai.
Echografijos metu pažeistas kapšelis rodo hematocele požymius - kartais potrauminio epididimito, epididiminės hematomos, sėklidžių infarkto ar hematomos, sėklidžių hiperemijos, patinimo ir plyšimo pavidalu. Jei yra plyšimas, tada echografiškai rodoma „sulaužyta“ linija, sėklidžių suskaidymas, konfigūracijos ir aido tankio pažeidimas. Esant dideliam kraujavimui, norint naudoti kraujagyslių būklę ir nustatyti chirurginės intervencijos taktiką, reikia naudoti spalvotą Doplerio kartografiją.
Echografijoje su hematocele pastebimas skysčių nevienalytiškumas, spindyje nustatomas didelis skaičius mažų judančių echogeninių struktūrų.
Echografija, skirta sužalojimams kapšelyje, skirta pažeidimui apibūdinti, sėklidžių plyšimui patvirtinti arba atmesti (tai dar labiau padeda įvertinti patologijos prognozę), atskirti hematocele nuo minkštųjų audinių hematomos, stebėti paciento atsigavimo po operacijos dinamiką arba nustatyti indikacijas. Gydymui vaistais. [9]
Diferencialinė diagnostika
Hematoceli reikia atskirti nuo kitų gerybinių darinių (cistos, hidrocele, spermatocele, tuberkuliozės ar ne tuberkuliozės epididimo-orchitas, varikocele, kirkšnies išvarža, sifilinė guma) ir nuo piktybinių procesų (karcinoma, limfoma).
Epididiminės cistos dažniausiai randamos vidutinio amžiaus pacientams. Tokios cistos yra daugialypės ir dažnai dvišalės. Išoriškai jie apibrėžiami kaip svyruojantys elementai, kuriuos galima apčiuopti sėklidės gale, atskirai nuo savęs. Pasitaiko, kad cista pasislenka į priekį: tokiems pacientams ji jaučiama prieš sėklidę.
Spermatocele turi daug bendro su cistinėmis formacijomis. Jam būdinga vieta virš sėklidžių makšties membranos srityje.
Hidroceles susidaro kaupiantis skysčio turiniui makšties membranos ertmėje. Tokia liga gali būti pirminė arba antrinė: pirminė patologija dažniausiai būna idiopatinė (be akivaizdžios priežasties), o antrinė dažniausiai tampa naviko procesų, traumų ir infekcinių ligų pasekme. Klinikinis hidrocele vaizdas yra toks: edeminė sritis aplink sėklidę yra apčiuopiama, kai kuriais atvejais sėklidė nėra apčiuopiama. Kai sėklidė permatoma, sklinda šviesa.
Hematocele yra kraujo kaupimasis makšties membranos ertmėje. Patologija gali būti traumos rezultatas arba sėklidžių karcinomos komplikacija. Simptomiškai hematocele yra panaši į hidrocele, tačiau, kai sėklidė yra permatoma, šviesa nepraeina. Jei nėra gydymo, hematocele vėliau susitraukia ir tampa tankesnė: šiame etape ligą reikia atskirti nuo sėklidžių karcinomos.
Tuberkuliozinė epididimo-orchito forma yra gana reta. Pagrindinės šios patologijos apraiškos yra tankios, ne itin intensyvios netaisyklingos konfigūracijos edemos susidarymas, kraujagyslių sustorėjimas. Dažnai sėklidžių judėjimas kapšelyje yra ribotas.
Esant ne tuberkuliozės formai, atsiranda generalizuota epididimio ir sėklidės edema. Tačiau nepriklausomai nuo skausmo, tokia liga turi daug klinikinių naviko proceso požymių, kuriuos taip pat reikia diferencijuoti.
Varikocelę taip pat lydi sėklidės išsiplėtimas, tačiau jos priežastis yra vidinės spermatozoidinės venos arba pačios spermatozinės veninės kraujagyslės išsiplėtimas. Varikocele geriau diagnozuojama, kai pacientas yra vertikalioje padėtyje. Jei tokio proceso vystymasis yra per greitas, tuomet galite galvoti apie inkstų ląstelių karcinomos egzistavimą. [10]
Kirkšnies išvarža nuo hematocele skiriasi tuo, kad neįmanoma ištirti viršutinės ribos ir teigiamo kosulio impulso suskirstymo.
Kalbant apie piktybinius navikus, jie dažniausiai aptinkami vyrams nuo 20 iki 40 metų. Dažniausiai tokie procesai vystosi iš lytinių ląstelių, todėl susidaro teratoma arba seminoma. Navikai yra sutirštėjusi edema, apimanti visas sėklidės dalis. Daugelis pacientų skundžiasi stipriu skausmu.
Limfoma dažniau pasireiškia senatvėje.
Padidėjusi, skausminga ir paraudusi kapšelė taip pat gali rodyti kitų organų pažeidimus, net tuos, kurie yra palyginti toli nuo išorinių lytinių organų. Pavyzdžiui, kraujas gali patekti į kapšelį dėl pilvo traumos, o naujagimiams - dėl antinksčių kraujavimo.
Jei vyras kreipiasi į gydytoją dėl hematocele požymių, gydytojas turi atidžiai atlikti anamnezę ir atlikti visus vietinio ir bendro tyrimo etapus. Tai padės patikimai nustatyti teisingą klinikinę diagnozę.
Gydymas hematocele
Esant nedidelei hematocelei, gydymas gali apsiriboti konservatyviomis priemonėmis:
- uždedant ledo kompresus, sausą ledą į kapšelio sritį;
- analgetikų, priešuždegiminių vaistų vartojimas;
- užtikrinant absoliutų poilsį kelias dienas, visiškai atmetant fizinį aktyvumą per visą gydymo laikotarpį.
Jei yra antrinės infekcijos pavojus, skiriamas gydymas antibiotikais. Normalizavus paciento būklę ir išnykus ūmiems hematocele požymiams, galima naudoti fizioterapiją, kurios veiksmais siekiama išspręsti probleminį kraujo kaupimąsi (magnetoterapija, aukšto dažnio terapija).
Jei konservatyvi technika pasirodo neveiksminga, jie kreipiasi į chirurginį gydymą. Operacijos tipas ir jo įgyvendinimo technika parenkami atsižvelgiant į hematomos dydį, paciento amžių ir komplikacijų buvimą. [11]
Konservatyvi terapija apima šiuos veiksmus:
- pakabos naudojimas;
- šalčio uždėjimas ant kapšelio;
- analgetikų ir nesteroidinių vaistų nuo uždegimo vartojimas;
- griežtas lovos poilsis mažiausiai dvi dienas;
- skiriant antibiotikų terapiją, jei įtariate epididimito vystymąsi arba infekcinį Urogenitalinės sistemos procesą;
- jei konservatyvus gydymas yra neveiksmingas, reikia pakartotinio ultragarso ir Doplerio ultragarso.
Sėklidės peržiūra priskiriama:
- jei neįmanoma nustatyti diagnozės;
- jei yra sėklidžių pažeidimo simptomų;
- kai sunaikinamas baltymų apvalkalas;
- besiplečiant hematocelei arba išsivysčius dideliam kraujavimui;
- nesant kraujotakos pagal ultragarso informaciją su spalvotu Doplerio kartografavimu.
Pirmoji pagalba hematocelei yra šie veiksmai:
- Kad pažeistumėte kraujagysles ir slopintumėte uždegiminį procesą, į pažeistą vietą dedamas šaltis (ledas suvyniotas į rankšluostį, kad būtų išvengta nušalimo). Šaltas kompresas taikomas kas 3-4 valandas, laikant apie 15-20 minučių.
- Suteikite pacientui analgetiką (Ibuprofeną, Analginą, Nimesilį).
- Suteikite aukai maksimalų poilsį horizontalioje padėtyje.
Vyras, turintis hematocele, turi būti ištirtas gydytojo. Po diagnozės jis paskirs būtinas terapines priemones. [12]
Vaistai
Vaistai skiriami atsižvelgiant į hematocele vystymosi priežastį, kurią diagnozės metu nustato specialistas.
Atsižvelgiant į infekcinį patologijos pobūdį, naudojami antibakteriniai ar antivirusiniai vaistai, atsižvelgiant į mikroorganizmų atsparumą. Jei aptinkama lytiškai plintanti infekcija, gydymas skiriamas priklausomai nuo patologinio patogeno. Nespecifinis hematocele pobūdis reikalauja plataus veikimo spektro antibiotikų, atrenkamų iš kelių grupių.
|
Ibuprofenas |
Nesteroidinis priešuždegiminis agentas, pašalina skausmą ir stabdo uždegiminio proceso vystymąsi. Tabletės geriamos sveikos, užgeriant vandeniu, 1-2 tabletės ne daugiau kaip tris kartus per dieną. Nepageidautina vartoti vaistą ilgiau nei penkias dienas iš eilės, nes jis dirgina virškinimo trakto gleivinę. |
|
Nimesulidas |
Priešuždegiminis ir analgetikas, skirtas vartoti per burną (gydymo Nimesulidu trukmė yra ne daugiau kaip 15 dienų). Paprastai 100 mg vaisto geriama du kartus per dieną po valgio. Galimas šalutinis poveikis: pilvo skausmas, pykinimas, viduriavimas, galvos svaigimas. |
|
Actovegin |
Vaistas, kuris stimuliuoja audinių medžiagų apykaitos procesus, gerina trofizmą ir audinių regeneraciją. Jis geriamas prieš valgį - vidutiniškai po 2 tabletes tris kartus per dieną. Gydymas gali būti ilgas - iki kelių mėnesių. Galimas šalutinis poveikis: alerginės reakcijos. |
|
Dipiridamolis |
Antitrombocitinis agentas, antitrombozinis vaistas, naudojamas atsigavimo fazėje po traumos. Jei yra polinkis į kraujavimą (hemoraginė diatezė), tada vaistas neskiriamas. Jis geriamas per burną tarp valgių, nekramtant, užgeriant vandeniu, po 1-2 tabletes tris kartus per dieną. Terapijos trukmė nustatoma individualiai (nuo kelių savaičių iki šešių mėnesių). Galimos šalutinės reakcijos: alergija, galvos skausmas, drebulys, tachikardija, diskomfortas pilve. |
|
Trokserutinas |
Angioprotekcinis, kapiliarus stabilizuojantis vaistas. Jis geriamas po valgio, vidutiniškai 2 kapsulės per dieną. Gydymas gali būti ilgas. Galimas šalutinis poveikis: alerginės reakcijos, galvos skausmas, miego sutrikimai, pilvo skausmas, pykinimas. |
Apskritai konservatyvus gydymas apima:
- simptomų pašalinimas (dažniausiai pacientas skundžiasi stipriu skausmu, kurį gana efektyviai „pašalina“ analgetikai);
- tiesioginės pažeidimo priežasties pašalinimas (jei įmanoma);
- terapijai palankių sąlygų sukūrimas (lovos poilsis, judėjimo apribojimai, tvarsčio ar pakabos uždėjimas, angioprotektorių naudojimas);
- fizioterapijos naudojimas.
Fizioterapinis gydymas
Fizioterapija gali būti veiksmingas pagalbinis metodas hematocelei gydyti kartu su vaistų terapija, taip pat priemonė pagreitinti organizmo atsigavimą po operacijos.
Šiandien medicina siūlo daugybę procedūrų ir vaistų, kurie gali būti naudojami hematocelei gydyti. Tačiau daugelis vaistų daro gana didelę apkrovą organizmui ir sukelia šalutinį poveikį. Taip pat gali būti, kad pacientas turi kontraindikacijų vartoti tam tikrus vaistus. Be to, vaistų poveikis gali būti nepakankamai veiksmingas, nes veiklioji medžiaga su kraujotaka negali patekti į reikiamą kiekį į paveiktus audinius. Jei konservatyvų gydymą derinsite su fizioterapija, integruoto požiūrio dėka galėsite žymiai pagerinti vyro savijautą ir gyvenimo kokybę bei sumažinti organizmo vaistų apkrovą. Fizioterapinės procedūros pagerina kraujotaką, limfos cirkuliaciją, pagreitina medžiagų apykaitą poveikio zonoje.
Kineziterapijos poveikis grindžiamas kūno audinių fizinės energijos įsisavinimu ir jos virsmu biologinėmis reakcijomis. Norint pasiekti norimą sėkmę, optimaliausia atlikti elektros, radiacijos ar magnetinės terapijos kursą. Jei kartu su procedūra pacientas gauna vaistą, tada jis daugiausia kaupiasi patologiniame židinyje, patenka tiesiai į sergantį organą.
Atkūrimo laikotarpiu po hematocele (įskaitant po operacijos) pacientui skiriama gydomojo purvo fonoforezė, elektroterapija impulsinėmis srovėmis, fermentų preparatų intersticinė magnetinė lazerinė elektroforezė.
Žolelių gydymas
Žmonės dažnai naudoja alternatyvius metodus, kad pagreitintų hematoceles gijimą. Pateikiame jūsų dėmesiui populiariausius receptus:
- Šviežias baltųjų kopūstų lapas nuplaunamas plaktuku mėsai, uždedamas ant kapšelio ir laikomas mažiausiai 1,5-2 valandas. Lakštą galite pritvirtinti kompresiniais apatiniais.
- Arnica infuzija naudojama vidiniam naudojimui ir kompresų formavimui. Užpilas ruošiamas taip: vienas arbatinis šaukštelis gėlių užpilamas karštu vandeniu ir infuzuojamas dvi valandas. Vietoj gėlių taip pat galite naudoti augalo šaknį. Priemonė naudojama vėsiems kompresams, taip pat geriama po 50 ml tris ar keturis kartus per dieną, tarp valgių.
- Šviežias gysločio lapas nuplaunamas, lengvai sutrinamas pirštais ir užtepamas ant pažeistos vietos (kapšelio), tai įmanoma naktį. Be to, vaistinėje galite išgerti gysločio tinktūros (pagal instrukcijas).
- Alavijo lapų ir medaus kompresas ruošiamas taip: alavijo lapai sumalami arba praeina per mėsmalę, sumaišomi su medumi. Naudojamas kompresams naktį, kartą per dieną.
- Švieži agurkai supjaustomi apskritimais ir uždedami ant kapšelio, pritvirtinami tvarsčiu arba suspaudžiamu linu. Minimalus produkto sulaikymas paveiktoje zonoje yra 30 minučių. Procedūrą galite pakartoti kelis kartus per dieną.
- Šviežia banano žievelė uždedama ant hematocele vietos, vidinė dalis - prie odos. Ši priemonė padeda pašalinti skausmą ir pagreitina kraujo sankaupų rezorbciją.
Naudojant nedidelę hematocele, alternatyvūs metodai padeda ne blogiau nei šiuolaikiniai vaistai ir be jokio šalutinio poveikio. Dauguma siūlomų receptų yra gana paprasti ir prieinami.
Chirurgija
Minimalus hematocele tūris, kuriuo nurodoma operacija, specialistų nenustatytas. Tačiau dauguma chirurgų mano, kad jei patologinio židinio dydis neviršija 1/3 sėklidės skersmens dydžio, tuomet galima naudoti laukimo taktiką su medicininiu patologijos valdymu. Operacijos nereikia, jei jos mažai
Hematocele be sėklidžių plyšimo nuotraukos. Hematocelio (nepriklausomai nuo jo dydžio) ir sėklidės viduje esančios hematomos derinys visada laikomas sėklidžių plyšimo požymiu, net jei nėra echografinių plyšimo požymių.
Tačiau yra įrodymų, kad echografijos informacijos turinys yra nepakankamas. Pavyzdžiui, sėklidžių plyšimas buvo tiksliai nustatytas ultragarsu tik 50% atvejų. Siekiant išvengti klaidų, ekspertai rekomenduoja anksti operuoti, jei įtariamas sėklidžių plyšimas.
Operacija skiriama dideliam kraujo kiekiui tekant, vystantis pūlingiems procesams ar kalcifikacijai. Optimalu intervenciją atlikti kuo anksčiau: kuo mažiau laiko praėjo nuo hematocele vystymosi, tuo didesnė tikimybė išsaugoti pačią sėklidę ir jos funkciją. Senais atvejais chirurgas turi atlikti orchiektomiją - sėklidės pašalinimo operaciją.
Chirurginės manipuliacijos gali būti tokios:
- sustabdyti kraujavimą, pašalinti kraują;
- nekrozinių zonų pašalinimas;
- siūlių uždėjimas ant korpuso audinio;
- grąžinti sėklidę atgal į kapšelį;
- sukimo korekcija, suvaržymo atleidimas;
- audinių, kurių vientisumas yra pažeistas, indų susiuvimas;
- kai kuriais atvejais dalinis ar visiškas sėklidės pašalinimas.
Po operacijos vyras gali būti paliktas ligoninėje nuo 5 iki 8 dienų, tai priklauso nuo pažeidimo sudėtingumo ir nuo operacijos apimties. Po kelių dienų kanalizacija pašalinama. Pacientas išleidžiamas namo su sąlyga, kad privalomas pakartotinis vizitas pas specialistą apžiūrai ir konsultacijai.
Prevencija
Hematocele yra rimta patologija, kuriai reikia skubios medicininės pagalbos ir išsamios diagnostikos. Ilgalaikės nenustatytos hematocele pasekmės gali būti abscesai, kiti uždegiminiai ir atrofiniai procesai, erekcijos sutrikimai ir kt.
Pažeidimo galima išvengti, jei:
- apsaugoti lytinius organus trauminio sporto metu;
- kelti seksualinės kultūros ir lytinio švietimo lygį;
- būkite atsargūs su augintiniais;
- vengti trauminių seksualinių pozicijų;
- patikėti terapinių ir chirurginių procedūrų atlikimą tik kvalifikuotiems, patyrusiems specialistams.
Lygiai taip pat svarbu laikytis paprastų prevencinių taisyklių, kad lytiniai organai ir kraujotakos sistema būtų sveiki:
- būti fiziškai aktyviam, vengti fizinio neveiklumo;
- valgyti teisingai, į dienos racioną įtraukti maisto produktus, kuriuose gausu mineralų, vitaminų, naudingų mikroelementų, baltymų;
- nedelsiant gydyti bet kokias infekcinio ir uždegiminio pobūdžio patologijas;
- mesti rūkyti ir gerti alkoholį;
- turėti reguliarų seksualinį gyvenimą su patikimu partneriu, vengti nesaugių lytinių santykių ir nutraukto lytinio akto;
- užkirsti kelią kūno perkaitimui ar hipotermijai.
Jei laikotės visų siūlomų rekomendacijų, galite sumažinti hematocele ir kitų Urogenitalinės sistemos pažeidimų riziką. Tačiau neturime pamiršti, kad įtarus patologiją, svarbu kuo anksčiau apsilankyti pas gydytoją. Ankstyva diagnozė ir tinkamas gydymas padės išvengti komplikacijų.
Prognozė
Ligos prognozė apskritai ir visiškai priklauso nuo jos eigos trukmės. Pradiniame etape gydytojas nustato tik kraujo krešulį, o vėlesniame etape pastebimas plombų buvimas, kurios laikui bėgant yra struktūrizuotos. Kartu su didėjančiu audinių tūriu patologinis procesas sukelia kraujo tiekimo į sėklidę pablogėjimą, o tai vėliau gali sukelti visišką jo atrofiją. [13]
Prieš pradėdami gydyti hematocele, turite suprasti, kad kai kuriems pacientams kraujo kaupimasis gali išnykti savaime, be jokio įsikišimo. Tačiau taip būna ne visada. Daugelis vyrų turi atlikti daugybę veiksmų, įskaitant vaistų terapiją. Ant kapšelio uždedamas ledo kompresas, skiriami analgetikai ir vaistai nuo uždegimo. Pacientui skiriamas švelnus lovos poilsis, visiškas poilsis, maksimaliai apribojant motorinį aktyvumą. Esant ryškiai hematocelei, atliekama punkcija, kuri dažnai būna neveiksminga, o dar blogiau - gali išprovokuoti pakartotinį kraujavimą ar pūlingo proceso vystymąsi. Jei neįmanoma pašalinti į ertmę pilamo kraujo, jie griebiasi chirurginės intervencijos, kad išvengtų sėklidžių atrofijos. Laiku gydant, prognozė laikoma palanki.

