Medicinos ekspertas
Naujos publikacijos
Epiglotitas
Last reviewed: 04.07.2025

Visas „iLive“ turinys yra peržiūrėtas medicinoje arba tikrinamas, kad būtų užtikrintas kuo didesnis faktinis tikslumas.
Mes turime griežtas įsigijimo gaires ir susiejamos tik su geros reputacijos žiniasklaidos svetainėmis, akademinių tyrimų institucijomis ir, jei įmanoma, medicininiu požiūriu peržiūrimais tyrimais. Atkreipkite dėmesį, kad skliausteliuose ([1], [2] ir tt) esantys numeriai yra paspaudžiami nuorodos į šias studijas.
Jei manote, kad bet koks mūsų turinys yra netikslus, pasenęs arba kitaip abejotinas, pasirinkite jį ir paspauskite Ctrl + Enter.
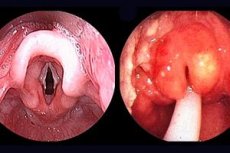
Ūminis epiglottitas yra gerklų liga, kurią sukelia b tipo Haemophilus influenzae, sukelianti ūminį kvėpavimo nepakankamumą (ūminį obstrukcinį kvėpavimo nepakankamumą); sparčiai progresuojantis antgerklio ir aplinkinių gerklų audinių uždegimas, kuriam būdingi stiprėjantys kvėpavimo pasunkėjimo simptomai dėl antgerklio ir areepiglottinių raukšlių patinimo.
Epidemiologija
Infekcijos šaltinis ir rezervuaras yra žmogus. Liga perduodama oro lašeliniu būdu. 80 % sveikų žmonių sukėlėjas išsiskiria iš nosiaryklės. Sveikas žmogus gali nešiotis virusą nuo kelių dienų iki kelių mėnesių. Dažniausiai serga vaikai nuo šešių mėnesių iki 4 metų amžiaus, rečiau naujagimiai, vyresni vaikai ir suaugusieji. Įprastu metu Haemophilus influenza B tipo nešiojimo dažnis tarp vaikų Rusijoje yra ne didesnis kaip 5 %, o epidemijos metu jis smarkiai padidėja.
Priežastys epiglotitas
Pagrindinis vaikų epiglotito sukėlėjas (iki 90 %) yra Haemophilus influenzae (B tipas). Be Haemophilus influenzae, nustatyti šie patogenai (su jais liga pasireiškia lengvesne forma): Staphylococcus aureus, Streptococcus pyogenes, Neisseria meningitidis, Streptococcus pneumoniae, Haemophilus parainfluenssae (Pfeifferio lazdelė). Pastarasis priklauso Haemophilus genčiai, kuri vienija 16 bakterijų rūšių, iš kurių 8 yra patogeniškos žmonėms. Pavojingiausios yra Haemophilus influenzae, pažeidžianti kvėpavimo takus, odą, akis, epiglotą, sukelianti endokarditą, meningitą, artritą, ir Haemophilus ducteyi.
Rizikos veiksniai
Ūminio epiglotito išsivystymo rizikos veiksniai vaikams:
- amžius nuo 6 mėnesių iki 4 metų,
- vyriška lytis (berniukai serga 1,5–2 kartus dažniau nei mergaitės),
- ankstesnė alergija,
- perinatalinė encefalopatija,
- prevencinės vakcinacijos, kurios sutampa su ligos pradžia,
- kartu pasireiškianti limfogranulomatozė (ir susijusi chemoterapija), pjautuvinė ląstelių anemija, agamaglobulinemija,
- būklė po splenektomijos.
2–12 metų vaikai serga dažniau, o suaugusieji – rečiau.
Simptomai epiglotitas
Ūminis epiglotitas dažnai prasideda kvėpavimo takų infekcija, nedideliu gerklės skausmu, balso stygų sutrikimais, rijimo sutrikimais ir karščiavimu. Ūminio epiglotito simptomai gali greitai progresuoti iki visiško gerklų nepraeinamumo, kuris išsivysto per 4–6 valandas nuo simptomų atsiradimo. Tokiu atveju vaikas sėdi, smakras atlenktas į priekį; kaklo stuburas maksimaliai ištiestas; liežuvis išsikišęs iš burnos ertmės; gausus seilėtekis. Kosulys pasireiškia retai.
Būdingi požymiai: staigus temperatūros padidėjimas, stiprus gerklės skausmas, sparčiai progresuojanti kvėpavimo takų obstrukcija ir padidėjęs seilėtekis. Ryškus akrocianozė, prakaitavimas ir blyški oda su pilku atspalviu. Vaikas yra priverstinėje pusiau sėdimoje padėtyje. Galva būdingoje „uostymo“ padėtyje, burna „griebia“ orą. Kvėpavimas stenoziškas, įtraukti visi pagalbiniai raumenys, balsas užkimęs, kosulys retas, gana skambus, bet sausas ir neproduktyvus. Vaikas negali nuryti. Bandant paguldyti vaiką ant nugaros, sustiprėja kvėpavimo nepakankamumas. Galimas vėmimas, įskaitant „kavos tirščių“ vėmimą. Širdies garsai duslūs, tachikardija, pulsas silpnas. Apžiūros metu ryklė hipereminė, prisipildžiusi didelio kiekio tirštų ir klampių gleivių bei seilių, kartais galima pamatyti padidėjusį vyšninės raudonumo antgerklį.
Nerimą pakeičia staigus cianozės padidėjimas, išsivysto hipoksinė koma, kuri baigiasi mirtimi.
Epiglotito požymiai yra ligos pasireiškimas ir sunkus kvėpavimo takų obstrukcija.
 [ 15 ]
[ 15 ]
Kur skauda?
Formos
Yra edematinės, infiltracinės ir abscesuojančios ūminio epiglotito formos. Infiltracinė ir abscesuojanti formos gali sukelti sepsį. Sepsinės būklės fone dažnai išsivysto hemofilinis meningitas. Silpstant ūminio epiglotito simptomams, išryškėja gerklų ir pogločio ertmės stenozė, pūlingas laringotracheobronchitas.
Diagnostika epiglotitas
Ūminio epiglotito diagnozė vaikams nustatoma remiantis anamnezės duomenimis, ligos klinikiniu vaizdu, epiglotito vizualizacija, kraujo pasėlių etiologine diagnoze ir burnos ir ryklės tepinėliu.
Įkvėpus ir iškvepiant girdimi garsai, kuriuose vyrauja žemi tonai. Stiprus stridoras, atitraukimas virš ir žemiau krūtinkaulio su cianozės požymiais rodo visiško kvėpavimo takų užsikimšimo grėsmę.
Apžiūrėjus ryklę: tamsiai vyšninės spalvos liežuvio šaknies infiltracija, patinęs ir uždegęs antgerklis.
Laringoskopija: edemos aritenoidinėse kremzlėse, uždegiminės aplinkinių audinių supraglotinės struktūros. Kai kuriais atvejais tyrimas gali sukelti vaikui laringospazmą, reikalaujantį neatidėliotinos intervencijos. Diagnozė nustatoma tiesiogiai apžiūrėjus ryklę ir gerklas.
Rentgenografija atliekama tik abejotinos diagnozės atvejais ir tik tuo atveju, jei vaiką lydi gydytojas, žinantis intubacijos metodą. Diagnostiniai požymiai – antgerklio šešėlis su padidėjusiu patinusių minkštųjų audinių tūriu, suapvalintas ir sustorėjęs antgerklio raukšlių kraštas.
Ką reikia išnagrinėti?
Kaip patikrinti?
Diferencialinė diagnostika
Diferencinė diagnostika atliekama su šiomis ligomis:
- ūminis stenozuojantis laringotracheitas (klaidingas krupo sindromas),
- retrofaringinis abscesas,
- liežuvio šaknies abscesas,
- Bakalauro laipsnis,
- terminiai ir cheminiai burnos ir ryklės gleivinės pažeidimai,
- svetimkūnis gerklose,
- subglotinė hemangioma,
- gerklų papilomatozė,
- daugybiniai minkštųjų audinių navikai burnos ir ryklės srityje,
- bronchiolitas,
- kokliušas.
Su kuo susisiekti?
Gydymas epiglotitas
Vaikams, sergantiems epiglotitu, reikalinga skubi hospitalizacija. Transportavimas atliekamas tik sėdimoje padėtyje. Prireikus atliekama trachėjos intubacija. Parenteraliai skiriamas amoksicilinas/klavulanatas [40 mg/(kg x parą) | arba ceftriaksonas |100–200 mg/(kg x parą)|. Kraštutinė priemonė – tracheostomija.
Pagrindinės ūminio epiglotito gydymo kryptys:
- palaikyti viršutinių kvėpavimo takų praeinamumą,
- racionalus antibiotikų gydymas,
- infuzinė terapija,
- imunokorekcinė terapija.
Būtina pabrėžti šiltų drėkinamų mišinių įkvėpimo pavojų. Paciento hospitalizacijos intensyviosios terapijos skyriuje indikacijos yra didėjantis nerimas, dusulio progresavimas, sunkiai gydoma hipertermija, hiperkapnija. Greitosios pagalbos gydytojų bandymas intubuoti trachėją gali baigtis mirtimi, todėl pacientą būtina pristatyti į artimiausią vaikų intensyviosios terapijos skyrių. Tačiau trachėjos intubacijos problemos galimos ir intensyviosios terapijos skyriuje. Būtina būti pasiruošus mikrotracheostomijos atlikimui aukšto dažnio plaučių ventiliacijai.
Pavojinga guldyti pacientą horizontalioje padėtyje, nes įdubęs antgerklis gali užblokuoti kvėpavimo takus. Trachėjos intubacija turėtų būti atliekama pusiau sėdint. Tam tikrą pavojų kelia inhaliacinių anestetikų, ypač halotano, naudojimas anestezijai. Racionaliau yra įkvėpti sevoflurano ir greitai patekti į periferinę veną. Sedacijai vartojamas midazolamas 0,3–0,5 mg/kg doze ir natrio oksibutiratas 100 mg/kg doze.
Centrinės venos punkcija atliekama atkūrus kvėpavimo takų praeinamumą.
Antibakterinis gydymas
Vartoti antros kartos cefalosporinus cefuroksimą 150 mg/(kg x parą), trečios kartos cefalosporinus – cefotaksimą 150 mg/(kg x parą), ceftriaksoną 100 mg/(kg x parą), ceftazidimą 100 mg/(kg x parą) kartu su aminoglikozidais nitromicinu 7,5 mg/(kg x parą). Vartoti karbapenemus – meropenemą (meronemą) 60 mg/(kg x parą) trimis dozėmis. Antibakterinio gydymo kurso trukmė – mažiausiai 7–10 dienų, užtikrinant skysčių kaupimąsi kraujagyslėse ir pacientams suteikiant pakankamai kalorijų bei plastikinių medžiagų.
Pagerėjus plaučių dujų apykaitai ir stabilizuojantis bendrai paciento būklei, terapijos dėmesys turėtų būti nukreiptas į energijos ir plastikos poreikių tenkinimą naudojant parenteralinę mitybą arba mišrią (parenteralinę-enteralinę) mitybą.
 [ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ], [ 24 ]
[ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ], [ 24 ]
Imunokorekcinė terapija
- normalusis žmogaus imunoglobulinas, skirtas intraveniniam vartojimui iki 1 g/kg dozės 3 dienas,
- pentaglobino 5 ml/kg vieną kartą.
Gydant bendruomenėje įgytą pneumoniją, reikia taikyti diferencijuotą požiūrį į antibiotikų pasirinkimą, atsižvelgiant į amžių, būklės sunkumą ir gretutinių ligų buvimą. Renkantis antibiotiką pacientui, sergančiam nosokomine pneumonija, atsižvelgiama į skyriaus (bendro profilio skyriaus ar intensyviosios terapijos skyriaus) mikrofloros pobūdį, dirbtinės plaučių ventiliacijos naudojimą ir ventiliacinės pneumonijos išsivystymo laiką.
Bendruomenėje įgyta pneumonija
Pasirinkti vaistai
- amoksicilinas + klavulano rūgštis arba ampicilinas + sulbaktamas kartu su makrolidais (lengvais atvejais),
- III-IV kartos cefalosporinai + makrolidai į veną + rifampicinas (sunkiais atvejais)
Alternatyvūs vaistai
- intraveniniai fluorokvinolonai, karbapenemai
Nosokominė pneumonija
Pasirinkti vaistai
- Amoksicilinas + klavulano rūgštis, ampicilinas + sulbaktamas,
- II-III kartos cefalosporinai
Alternatyvūs vaistai
- fluorokvinolonai, cefepimas + aminoglikozidai, vankomicinas.
Antioksidantų terapija (askorbo rūgštis, vitaminas E)
Komplikacijų gydymas
Nekardiogeninės plaučių embolijos atveju naudojama dirbtinė plaučių ventiliacija, putų slopintojai (etilo alkoholis), į veną leidžiama saluretikų ir aminofilino.
Esant piopneumotoraksui, įrengiamas pleuros drenažas. Esant miokardo distrofijai, skiriami kardiotropinio poveikio vaistai - dobutaminas 10-20 mcg/(kg x min.), dopaminas 5-20 mcg/(kg x min.).
Использованная литература

