Medicinos ekspertas
Naujos publikacijos
Hemodializė
Paskutinį kartą peržiūrėta: 29.06.2025

Visas „iLive“ turinys yra peržiūrėtas medicinoje arba tikrinamas, kad būtų užtikrintas kuo didesnis faktinis tikslumas.
Mes turime griežtas įsigijimo gaires ir susiejamos tik su geros reputacijos žiniasklaidos svetainėmis, akademinių tyrimų institucijomis ir, jei įmanoma, medicininiu požiūriu peržiūrimais tyrimais. Atkreipkite dėmesį, kad skliausteliuose ([1], [2] ir tt) esantys numeriai yra paspaudžiami nuorodos į šias studijas.
Jei manote, kad bet koks mūsų turinys yra netikslus, pasenęs arba kitaip abejotinas, pasirinkite jį ir paspauskite Ctrl + Enter.
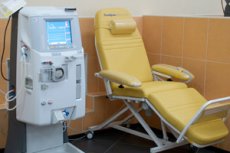
Hemodializė yra procedūra ir gydymas, naudojamas kraujui išvalyti nuo atliekų ir skysčių pertekliaus pacientams, sergantiems sunkia inkstų liga. Hemodializės metu kraujas praeina per specialų aparatą (dializatorių), kur jis filtruojamas ir išvalomas nuo atliekų ir toksinų, kuriuos inkstai paprastai pašalina iš organizmo.
Hemodializė gali būti rekomenduojama pacientams, sergantiems lėtiniu inkstų nepakankamumu, ūminiu apsinuodijimu ar kitomis ligomis, galinčiomis paveikti inkstų funkciją. Yra du pagrindiniai hemodializės tipai:
- Hemodializė su dirbtiniu inkstu (hemodializė su dirbtiniu inkstu, hemodializė su dirbtinio inksto aparatu): šis metodas apima kraujo pumpavimą per specialų aparatą, kuris filtruoja kraują ir grąžina jį į organizmą. Šis procesas gali būti atliekamas kelis kartus per savaitę ir trunka kelias valandas.
- Peritoninė dializė: šiuo atveju į paciento pilvą per kateterį, kuris paprastai įdedamas į pilvą, suleidžiamas specialus tirpalas (dializatas). Kraujas išvalomas ir filtruojamas per pilvą, o tada pašalinamas kartu su dializatu. Šio tipo dializė gali būti atliekama visą dieną, įskaitant nakties valandas, ir gali būti atliekama namuose, o ne tik medicinos įstaigoje.
Hemodializė atlieka svarbų vaidmenį palaikant gyvybę ir gerinant pacientų, sergančių inkstų nepakankamumu, gyvenimo kokybę. Tačiau tai yra medicininė procedūra, kuriai reikalingas nuolatinis stebėjimas ir medicininė priežiūra.
Hemodializės dažnumas ir trukmė gali skirtis priklausomai nuo medicininių indikacijų ir gydytojo rekomendacijų, taip pat nuo paciento būklės. Pateikiame keletą bendrų pastabų:
- Hemodializės dažnumas: Paprastai hemodializė atliekama reguliariai, dažniausiai 3 kartus per savaitę. Tačiau kai kuriais atvejais, pavyzdžiui, peritoninės dializės ar skubios kraujo valymo metu, hemodializės seansai gali būti dažnesni.
- Hemodializės trukmė: Kiekvienos hemodializės seanso trukmė gali skirtis, bet paprastai yra apie 3–4 valandas. Tačiau yra ir trumpesnių seansų, pavyzdžiui, 2–2,5 valandos, taip pat ilgesnių seansų pacientams, sergantiems ypač sunkiomis ligomis.
- Individualus požiūris: hemodializės trukmė ir dažnumas gali būti pritaikyti prie individualaus paciento poreikių, atsižvelgiant į paciento būklę, inkstų nepakankamumo lygį ir kitus veiksnius. Gydytojai nustato optimalų grafiką, remdamiesi medicininiu įvertinimu.
Svarbu suprasti, kad hemodializė yra ilgalaikė procedūra, todėl pacientams, kuriems jos reikia, patariama laikytis gydytojų tvarkaraščių ir rekomendacijų, kad būtų palaikoma normali organizmo funkcija ir pagerinta gyvenimo kokybė.
Hemodializės tipai
Yra keletas hemodializės tipų, priklausomai nuo metodų ir technologijų, naudojamų kraujui valyti pacientams, sergantiems inkstų nepakankamumu. Štai pagrindiniai hemodializės tipai:
- Hemodializė su nuolatiniu kraujo priėjimu (PBA) (hemodializė su arteriovenine fistule arba transplantatu): tai yra labiausiai paplitęs hemodializės tipas. Pacientams suteikiama speciali prieiga prie kraujo chirurginiu būdu sukuriant arterioveninę fistulę (AVF) arba implantuojant kraujagyslinį šuntą (transplantatą). Ši prieiga leidžia atlikti nuolatinę hemodializės procedūrą ir naudojama pacientui prijungti prie dializatoriaus ir dializės aparato.
- Peritoninė dializė (PD): Peritoninės dializės metu specialus tirpalas, vadinamas dializatu, suleidžiamas į pilvo ertmę per ploną, lanksčią vamzdelį, kuris įkišamas į paciento vidų. Dializatas sąveikauja su pilvo ertmės membranomis, leisdamas iš kraujo pašalinti toksinus ir medžiagų apykaitos produktų perteklių. Šis hemodializės metodas gali būti atliekamas namuose ir yra suskirstytas į nuolatinę ciklinę peritoninę dializę (CCPD) ir protarpinę peritoninę dializę (IPD).
- Hemofiltracija: šis hemodializės metodas naudojamas, kai reikia intensyviau pašalinti skysčius iš paciento organizmo, pavyzdžiui, sunkiomis sąlygomis arba kai sutrikusi skysčių pusiausvyra. Hemofiltracija atliekama naudojant specialų aparatą, kuris filtruoja kraują, pašalindamas skysčių perteklių ir toksinus.
- Hibridinė dializė: šis metodas apjungia hemodializės ir peritoninės dializės elementus. Pacientai gali gauti abu gydymo būdus, priklausomai nuo jų poreikių ir sveikatos būklės.
- Namų hemodializė: Kai kuriems pacientams hemodializė atliekama patogiai savo namuose. Tai gali apimti dienos ar nakties namų hemodializės seansus, jei pacientai yra specialiai apmokyti ir gali teisingai atlikti procedūrą.
Koks hemodializės tipas tinka konkrečiam pacientui, priklauso nuo paciento būklės, poreikių ir galimybių. Sprendimą dėl hemodializės metodo pasirinkimo paprastai priima gydytojas, atsižvelgdamas į kiekvieno paciento individualią klinikinę situaciją.
Hemodializės etapai
Etapai paprastai priklauso nuo procedūros dažnumo ir trukmės, taip pat nuo pasirinkto hemodializės metodo. Pagrindiniai hemodializės etapai yra šie:
- Parengiamasis etapas: šio etapo metu pacientas įvertinamas atliekant fizinę apžiūrą, kraujo tyrimus ir inkstų funkcijos tyrimus. Gydytojas nustato hemodializės poreikį ir parenka tinkamą metodą (pvz., nuolatinę hemodializę arba peritoninę dializę).
- Prieigos įrengimas: Jei pasirenkama hemodializė su nuolatiniu kraujo priėjimu, šiame etape galima įdėti arterioveninę fistulę (AVF) arba kraujagyslinį šuntą (transplantatą). Šios priemonės leidžia užtikrinti prieigą prie kraujo hemodializės procedūrai.
- Įrangos paruošimas: Medicinos personalas paruošia dializatorių, dializės aparatą ir kitus reikalingus įrankius bei įrangą.
- Hemodializės procedūra: Šis etapas apima pačią hemodializės procedūrą, įskaitant paciento prijungimą prie dializės aparato, kraujo filtravimą ir išgryninto kraujo grąžinimą atgal į organizmą.
- Stebėjimas: Hemodializės metu medicinos personalas atidžiai stebi paciento būklę ir tokius parametrus kaip kraujospūdis, pulsas, skysčių ir elektrolitų kiekis.
- Procedūros užbaigimas: Kai hemodializės procedūra baigta, medicinos personalas atjungia pacientą nuo dializės aparato, įvertina bendrą paciento būklę ir patikrina kraujo prieigą.
- Priežiūra po dializės: Po hemodializės pacientui gali prireikti papildomos priežiūros ir stebėjimo, įskaitant vaistų vartojimą ir dietos laikymąsi.
Hemodializė paprastai atliekama reguliariai, dažniausiai kelis kartus per savaitę. Pacientams gali būti pakaitomis atliekamos hemodializės ir poilsio dienos. Hemodializės etapai gali skirtis priklausomai nuo pasirinkto metodo ir individualių paciento poreikių.
Procedūros nuorodos
Hemodializės indikacijos apima:
- Lėtinis inkstų nepakankamumas: Hemodializė gali būti skiriama pacientams, sergantiems lėtiniu inkstų nepakankamumu, kai jų inkstų funkcija pablogėjusi tiek, kad jie negali veiksmingai išvalyti kraujo nuo toksinų ir medžiagų apykaitos atliekų.
- Ūminis inkstų pažeidimas: Hemodializė gali prireikti pacientams, sergantiems ūminiu inkstų pažeidimu, pvz., apsinuodijimu, infekcija, trauma ar operacija, kai inkstai laikinai negali išvalyti kraujo.
- Hiperkalemija: didelis kalio kiekis kraujyje (hiperkalemija) gali būti pavojingas širdies ir kraujagyslių sistemai. Kalio kiekiui kraujyje sumažinti gali būti taikoma hemodializė.
- Patinimas ir skysčių perteklius: Hemodializė gali padėti pašalinti patinimą ir skysčių perteklių pacientams, kurie patys negali reguliuoti skysčių pusiausvyros.
- Šlapimo problemos: Pacientams, kenčiantiems nuo šlapimo takų sutrikimų, gali prireikti hemodializės, kad iš organizmo pašalintų skysčių perteklių ir toksinus.
- Ureminis sindromas: tai būklė, kai dėl nepakankamos inkstų funkcijos kaupiasi toksinai ir medžiagų apykaitos atliekos. Hemodializė naudojama šių medžiagų kiekiui kraujyje sumažinti.
- Cukrinis diabetas: Pacientams, sergantiems cukriniu diabetu, ypač jei jie vartoja cukraus kiekį mažinančius vaistus ir insuliną, gali išsivystyti lėtinis inkstų nepakankamumas (diabetinė nefropatija). Jei inkstų funkcija labai sutrikusi, gali būti skiriama hemodializė.
- Ūminis inkstų nepakankamumas: Ūminis inkstų pažeidimas gali pareikalauti laikinos hemodializės, kad būtų palaikoma gyvybė ir atkurta inkstų funkcija.
- Hepatitas: Hemodializė gali būti svarstoma esant sunkioms su hepatitu susijusioms komplikacijoms, tokioms kaip su hepatitu susijusi encefalopatija ir azoteminis sindromas, kai inkstai negali tinkamai apdoroti kepenų atliekų.
- Onkologija: Vėžiu sergantiems pacientams gali pasireikšti ūminis arba lėtinis inkstų nepakankamumas dėl paties vėžio, chemoterapijos ar kitų veiksnių. Tokiais atvejais gali būti skiriama hemodializė, siekiant palaikyti gyvybę ir pagerinti paciento gyvenimo kokybę.
Hemodializė gali būti atliekama kaip laikina procedūra skubios pagalbos atvejais arba reguliariai, jei pacientas serga lėtiniu inkstų nepakankamumu. Gydantis gydytojas nustato hemodializės poreikį ir trukmę, taip pat hemodializės dažnumą, atsižvelgdamas į klinikinį vaizdą ir paciento būklę.
Kokiu kreatinino kiekiu nustatyta hemodializė?
Hemodializės skyrimas priklauso ne tik nuo kreatinino kiekio kraujyje, bet ir nuo bendros paciento klinikinės būklės, inkstų nepakankamumo simptomų ir kitų veiksnių. Kreatinino kiekis yra svarbus rodiklis, tačiau tai nėra vienintelis kriterijus, lemiantis hemodializės poreikį.
Paprastai hemodializė gali būti svarstoma šiais atvejais:
- Inkstų nepakankamumo simptomai: Jei pacientui pasireiškia sunkus inkstų nepakankamumas, pvz., patinimas, aukštas kraujospūdis, pykinimas, vėmimas, sumažėjęs apetitas, miego sutrikimai ir kt., kartu su dideliu kreatinino kiekiu, tai gali būti hemodializės indikacija.
- Kreatinino kiekis kraujyje: Hemodializė paprastai svarstoma, kai kreatinino kiekis kraujyje yra žymiai padidėjęs ir nereaguoja į gydymą vaistais. Hemodializė paprastai skiriama pacientams, sergantiems sunkiu inkstų nepakankamumu, kai inkstų funkcija susilpnėjusi iki tokio lygio, kad jie negali veiksmingai pašalinti atliekų ir toksinų iš kraujo. Kreatinino kiekis, kuriam esant svarstoma hemodializė, gali skirtis priklausomai nuo klinikinės situacijos, tačiau paprastai yra didesnis nei 5–10 mg/dl (arba 442–885 µmol/l).
- Paciento būklė: sprendimas atlikti hemodializę taip pat gali priklausyti nuo bendros paciento būklės, komplikacijų buvimo, amžiaus ir gretutinių ligų.
Gydytojai paprastai nustato hemodializės poreikį kiekvienam pacientui individualiai. Jei įtariate inkstų nepakankamumą arba kreatinino kiekis kraujyje yra žymiai padidėjęs, svarbu kreiptis į gydytoją, kad jis įvertintų jūsų būklę ir priimtų tinkamus medicininius sprendimus.
Paruošimas
Pasiruošimas hemodializei yra svarbus žingsnis, užtikrinantis, kad procedūra būtų atliekama saugiai ir efektyviai. Hemodializė naudojama kraujui išvalyti žmonėms, sergantiems lėtiniu inkstų nepakankamumu. Štai pagrindiniai hemodializės pasiruošimo žingsniai:
- Vietos ir laiko pasirinkimas: Hemodializė gali būti atliekama dializės centruose arba namuose (su tinkama įranga ir apmokymais). Pacientas ir gydytojas pasirinks geriausią procedūros vietą ir laiką.
- Hemodializės tipo pasirinkimas: Yra du pagrindiniai hemodializės tipai: atvirkštinio osmoso hemodializė (ROH) ir tiesioginio osmoso hemodializė (DOH). Jūsų gydytojas padės jums pasirinkti tinkamiausią tipą, atsižvelgdamas į jūsų sveikatos būklę ir pageidavimus.
- Kraujagyslės prieigos paruošimas: Norint atlikti hemodializę, būtina turėti prieigą prie kraujagyslės. Ją galima sukurti chirurginiu būdu per arteriją ir veną (šuntą) arba naudojant kateterį. Jūsų gydytojas nuspręs, kuris prieigos būdas jums tinkamiausias.
- Mokymai ir priežiūra: Jei jums bus atliekama hemodializė namuose, jums reikės mokymų, kaip teisingai atlikti procedūrą ir kaip savimi pasirūpinti. Jūsų gydytojas ir slaugytojai jus stebės ir teiks reikiamą pagalbą.
- Reguliarūs kraujo tyrimai: Jums bus suplanuoti reguliarūs kraujo tyrimai kreatinino, šlapalo ir kitų rodiklių stebėjimui. Tai padės gydytojui stebėti procedūros veiksmingumą.
- Dieta ir skysčių kontrolė: Jūsų gydytojas ir dietologas gali rekomenduoti specialią dietą ir skysčių ribojimą, kad sumažintų inkstų krūvį ir pagerintų hemodializės rezultatus.
- Vaistai: Jei reikia, gydytojas gali skirti vaistų kraujospūdžiui, kalcio ir fosforo kiekiui kraujyje kontroliuoti ir kitus.
- Pasiruoškite psichologiškai: hemodializė yra ilgalaikė procedūra, todėl svarbu pasiruošti psichologiškai. Aptarkite savo lūkesčius ir rūpesčius su gydytoju ir gaukite psichologo ar palaikymo grupės pagalbą.
Pasiruošimas hemodializei reikalauja kruopštumo ir bendradarbiavimo su savo medicinos komanda. Laikykitės gydytojo rekomendacijų ir įsitikinkite, kad gerai suprantate, kaip palaikyti savo sveikatą hemodializės metu.
Hemodializės kateteriai
Tai specialūs medicinos prietaisai, naudojami siekiant sukurti prieigą prie paciento kraujotakos sistemos hemodializės procedūroms atlikti. Jie įstatomi į dideles venas ir naudojami kraujui pernešti iš paciento kūno į hemodializės aparatą ir iš jo.
Yra keletas kateterių tipų, kurie gali būti naudojami hemodializei:
- Tiesioginės prieigos kateteris (CVK – centrinis veninis kateteris): tai kateterio tipas, kuris paprastai įkišamas į raktikaulinę veną, jungiamas prie didelės venos ir turi dvi ar tris skylutes kraujui surinkti ir grąžinti. Jį patogu naudoti laikinai ir galima gana greitai įdėti, tačiau dažnai nerekomenduojama naudoti ilgą laiką dėl infekcijos ir kraujo krešulių rizikos.
- Arterioveninis kateteris (AV kateteris): Šio tipo kateteris jungia arteriją ir veną, sudarydamas arterioveninę angą. Jis skirtas ilgalaikiam naudojimui ir gali pagerinti prieigą prie kraujo.
- Pilvaplėvės kateteris: naudojamas peritoninei dializei, o ne hemodializei. Jis įkišamas į pilvo ertmę ir naudojamas dializės tirpalui infuzuoti bei drenažui atlikti pilvo ertmėje.
Hemodializės kateteriai prieš naudojimą yra griežtai sterilizuojami ir mediciniškai apdorojami, siekiant sumažinti infekcijos riziką. Juos taip pat reikia reguliariai prižiūrėti ir tikrinti, siekiant užtikrinti saugumą ir veiksmingumą.
Svarbu atkreipti dėmesį, kad kateterio tipo pasirinkimas ir jo naudojimo būdas priklauso nuo individualių paciento poreikių ir būklės, taip pat nuo medicinos komandos rekomendacijų. Hemodializės kateterius turėtų įdėti ir prižiūrėti šioje srityje apmokyti medicinos specialistai, kad būtų sumažinta rizika ir užtikrintas procedūros saugumas.
Technika hemodializė
Procedūra atliekama naudojant specialią medicininę įrangą, kuri filtruoja kraują ir grąžina jį į organizmą.
Štai pagrindiniai hemodializės atlikimo žingsniai ir techniniai aspektai:
- Paciento paruošimas: Prieš pradedant procedūrą, pacientą apžiūri gydytojas ir slaugytoja. Jie patikrina paciento būklę, išmatuoja kraujospūdį ir kitus svarbius parametrus.
- Kateterio įvedimas: jei pacientas neturi nuolatinės prieigos prie kraujo (dažniausiai tai daroma chirurginiu būdu, pvz., sukuriant arterioveninę fistulę), gydytojas į vieną iš didelių venų (dažniausiai poraktinę arba poraktinę veną) įveda specialų kateterį. Kateteris naudojamas prijungti prie hemodializės aparato.
- Prijungimas prie aparato: pacientas prijungiamas prie dializės aparato, kurį sudaro dvi pagrindinės dalys: dializatorius ir aparatas su valdymo ir pumpavimo įtaisais. Paciento kraujas patenka į dializatorių per kateterį, kur jis praeina pro membraną, leisdamas toksinams ir atliekoms praeiti.
- Kraujo filtravimas: dializatorius filtruoja kraują, kad pašalintų iš kraujo perteklines medžiagas, tokias kaip karbamidas, kreatininas ir elektrolitų perteklius. Išvalytas kraujas tada per kitą vamzdyną grąžinamas atgal į paciento kūną.
- Stebėjimas: Hemodializės procedūrą nuolat stebi medicinos personalas. Jie stebi kraujospūdį, širdies ritmą ir kitus svarbius parametrus, kad užtikrintų paciento saugumą.
- Skysčių ir elektrolitų stebėjimas: Gydytojai ir slaugytojai taip pat stebi skysčių ir elektrolitų kiekį paciento organizme, kad būtų išvengta vandens ir elektrolitų pusiausvyros sutrikimų.
- Sesijos pabaiga: pasibaigus hemodializės procedūrai, medicinos personalas atjungia pacientą nuo aparato, išima kateterį (jei jis buvo laikinas) ir įvertina bendrą paciento būklę.
Hemodializė paprastai atliekama reguliariai, o seanso trukmė gali skirtis priklausomai nuo paciento būklės ir gydytojo rekomendacijų. Procesą atlieka specialiai apmokyti sveikatos priežiūros specialistai klinikose ir ligoninėse.
Hemodializės aparatas (arba hemodializės aparatas)
Tai specializuota medicininė įranga, naudojama hemodializės procedūroms atlikti. Hemodializė – tai dirbtinio kraujo valymo nuo toksinų, skysčių pertekliaus ir medžiagų apykaitos atliekų metodas pacientams, kurių sutrikusi inkstų funkcija.
Hemodializės aparatai paprastai apima šiuos komponentus ir funkcijas:
- Kraujo apytakos sistema: tai vamzdelių ir filtrų sistema, per kurią teka paciento kraujas. Kraujas palieka kūną per kateterį ar kitą prieigą prie kraujotakos, praeina per filtravimo sistemą ir grįžta į kūną.
- Filtras (dializatorius): Filtras naudojamas toksinams ir skysčių pertekliui iš kraujo pašalinti. Jame yra membrana, praleidžianti tam tikro dydžio molekules ir cheminius junginius, reikalingus cheminei pusiausvyrai organizme palaikyti.
- Siurbliai: Hemodializės aparatas turi siurblius, kurie leidžia kraujui judėti per kraujotaką ir filtrą.
- Stebėjimas ir valdymas: Aparatas turi stebėjimo sistemą, kuri stebi kraujo parametrus, tokius kaip kraujospūdis, kraujotaka, elektrolitų koncentracija ir kt. Medicinos personalas gali stebėti ir reguliuoti šiuos parametrus, kad užtikrintų saugią ir efektyvią procedūrą.
- Vaistų dozatoriai: Kai kuriuose hemodializės aparatuose gali būti įmontuoti vaistų dozatoriai, kurie į kraują įpila reikiamų vaistų ar tirpalų, kad būtų sureguliuota cheminė sudėtis.
Hemodializės aparatai būna įvairių modelių ir funkcijų, įskaitant galimybę atlikti įvairių tipų hemodializę, pavyzdžiui, hemodiafiltraciją (hemodiafiltraciją), peritoninę dializę (peritoninę dializę) arba nuolatinę inkstų pakaitinę terapiją (CRRT), atsižvelgiant į paciento poreikius.
Šie aparatai naudojami specializuotose medicinos įstaigose, tokiose kaip dializės centrai ir ligoninės, prižiūrint apmokytam medicinos personalui. Hemodializė yra svarbi procedūra, padedanti palaikyti gyvybę ir pagerinti pacientų, sergančių lėtiniu inkstų nepakankamumu arba ūminiu inkstų nepakankamumu, gyvenimo kokybę.
Kaip veikia hemodializė?
Hemodializės veikimo principas pagrįstas filtravimo ir difuzijos principais.
Štai kaip veikia hemodializė:
- Pasiruošimas procedūrai: Prieš pradedant hemodializę, pacientas yra specialiai paruošiamas. Tai apima kateterio įvedimą į arteriją ir veną (dažniausiai aplink dilbį arba šlaunį), kad būtų galima gauti kraujo. Paciento kraujas per kateterį pumpuojamas į dializatorių (hemodializės aparatą).
- Dializatorius (dirbtinis inkstas): dializatorius yra specialus prietaisas, turintis daug membranų, per kurias teka kraujas. Kitoje membranų pusėje yra dializatas – skystis, imituojantis inkstų funkciją. Dializatorius ir dializatas sąveikauja su krauju, kad pašalintų medžiagų ir skysčių perteklių.
- Filtravimas: procedūra prasideda, kai paciento kraujas patenka į dializatorių. Dializatoriaus viduje filtravimas prasideda dėl medžiagų koncentracijos skirtumo kraujyje ir dializato tirpale. Tokios atliekos kaip karbamidas, kreatininas ir elektrolitai per membranas patenka iš kraujo į dializatą, o naudingos medžiagos lieka kraujyje.
- Veninio kraujo grąžinimas: išgrynintas kraujas grąžinamas į paciento kūną per kitą kateterį venoje. Šis procesas gali užtrukti kelias valandas ir paprastai atliekamas kelis kartus per savaitę, priklausomai nuo inkstų nepakankamumo laipsnio.
Hemodializė gali atkurti inkstų funkciją pacientams, sergantiems sunkiu inkstų nepakankamumu, užtikrinant, kad iš kraujo būtų pašalinti toksinai ir skysčių perteklius. Tai padeda išlaikyti šių pacientų gyvybes ir pagerina jų gyvenimo kokybę.
Arterioveninė fistulė hemodializei
Arterioveninė fistulė (AV fistulė) yra chirurginiu būdu sukurta jungtis tarp arterijos ir venos, dažniausiai paciento dilbyje arba žaste, naudojama siekiant užtikrinti prieigą prie kraujotakos sistemos hemodializės metu. Štai kaip ji veikia:
- Fistulės sukūrimas: chirurginio proceso metu sukuriama nedidelė arterioveninė jungtis. Tai paprastai atliekama dilbio arba plaštakos srityje.
- Fistulės išsivystymas: susidarius fistulei, jai užgyti ir išsivystyti reikia laiko. Per kelias savaites ar mėnesius į veną pradeda tekėti arterinis kraujas, padidindamas kraujotaką toje srityje.
- Hemodializės naudojimas: kai fistulė pakankamai išsivysto, ją galima naudoti hemodializės metu. Medicinos personalas gali įdurti adatas į fistulę, kad kraujas iš arterijos būtų nutekintas į dializatorių, o išgrynintas kraujas būtų grąžintas atgal į veną.
Arterioveninės fistulės privalumai hemodializei yra patikimas kraujo priėjimas, mažesnė infekcijos rizika, palyginti su kitais prieigos būdais (pvz., kateteriais), ir ilgalaikis veiksmingumas. AV fistulės gali būti naudojamos daugelį metų, užtikrinant hemodializei reikalingą kraujotaką. Fistulės sukūrimas ir priežiūra reikalauja tam tikrų įgūdžių ir medicininės priežiūros, kad būtų išlaikytas jos funkcionalumas ir išvengta komplikacijų.
Namų hemodializė (namų hemodializė)
Tai hemodializės procedūra, atliekama namuose, prižiūrint pacientui arba jo artimiesiems. Šis gydymo metodas taikomas pacientams, sergantiems lėtiniu inkstų nepakankamumu, kurie yra apmokyti ir gali atlikti procedūrą savarankiškai arba su minimalia pagalba. Štai keli pagrindiniai namų hemodializės aspektai:
- Mokymai: Pacientai, pasirinkę hemodializę namuose, yra apmokomi, kaip tinkamai atlikti procedūrą. Tai apima mokymus, kaip naudotis dializės įranga, laikytis aseptikos (švaros), laikytis saugos priemonių ir kontroliuoti savo sveikatą.
- Įrangos parinkimas: Pacientams suteikiama dializės įranga, tinkama naudoti namuose. Tai gali būti hemodializės aparatas ir reikalingos priemonės.
- Reguliarūs seansai: Pacientams, kuriems atliekama hemodializė namuose, dializės seansai paprastai atliekami kelis kartus per savaitę. Seansų trukmė ir dažnumas priklauso nuo gydytojo rekomendacijų ir paciento poreikių.
- Dietos ir vaistų vartojimo laikymasis: pacientai turi laikytis dietos, stebėti skysčių suvartojimą ir vartoti vaistus, kaip rekomenduoja gydytojas, kad palaikytų elektrolitų pusiausvyrą ir sumažintų inkstų apkrovą.
- Medicininis stebėjimas: gydytojas ir medicinos komanda reguliariai stebi paciento būklę, atlieka kraujo tyrimus ir vertina procedūros veiksmingumą.
- Pagalbos paslaugos: Pacientai, kuriems atliekama hemodializė namuose, gali gauti medicininę pagalbą ir kreiptis pagalbos, kai to reikia.
Namų hemodializė gali suteikti pacientams daugiau lankstumo ir pagerinti jų gyvenimo kokybę, nes jie gali savarankiškai valdyti dializės seansus ir planuoti juos pagal savo tvarkaraštį. Tačiau tai reikalauja paciento atsakomybės ir drausmės, taip pat geros medicinos komandos paramos. Prieš nusprendžiant dėl namų hemodializės, svarbu aptarti visus šios procedūros aspektus su savo gydytoju ir gauti atitinkamus mokymus.
Programa hemodializė
Šis terminas dažniausiai vartojamas apibūdinti šiuolaikines kompiuterizuotas hemodializės sistemas. Šios sistemos naudoja programinę įrangą hemodializės procesui automatizuoti ir valdyti, todėl jis tampa tikslesnis ir saugesnis pacientams. Štai keli pagrindiniai programinės hemodializės aspektai:
- Parametrų valdymas: programinė įranga stebi ir reguliuoja kelis parametrus, tokius kaip kraujo tekėjimo greitis, dializės greitis, antikoaguliantų lygis ir kitus, kad būtų užtikrintas optimalus procedūros efektyvumas ir saugumas.
- Individualus dozės apskaičiavimas: programos hemodializės sistemos gali pritaikyti procedūros parametrus individualiems paciento poreikiams, atsižvelgiant į paciento fiziologines savybes ir inkstų funkcijos sutrikimo lygį.
- Paciento stebėjimas: programinė įranga nuolat stebi paciento būklę ir procedūros parametrus, įspėdama medicinos personalą apie bet kokius nukrypimus nuo normos ar problemas.
- Saugos valdymas: šios sistemos gali automatiškai stebėti antikoaguliantų kiekį paciento kraujyje, kad hemodializės metu nesusidarytų kraujo krešuliai.
- Duomenų archyvavimas: programinė hemodializės įranga paprastai saugo kiekvieno gydymo duomenis, kurie gali būti naudingi stebint ir analizuojant gydymo veiksmingumą.
- Pagerintas paciento komfortas: tikslesnis parametrų valdymas ir tylesnis veikimas leidžia programuojamai hemodializei sukurti patogesnę aplinką pacientams.
Programinė hemodializė pagerina procedūros kokybę ir saugumą bei palengvina medicinos personalo darbą. Tai svarbus žingsnis gydant pacientus, sergančius inkstų nepakankamumu.
Nešiojama hemodializė
Tai novatoriška technologija, kuri kuriama siekiant palengvinti hemodializės procedūrą ir padidinti pacientų, sergančių lėtiniu inkstų nepakankamumu, mobilumą. Pagrindinė nešiojamos hemodializės sistemos idėja – sudaryti sąlygas pacientams atlikti hemodializę ne tik klinikoje ar dializės centre, bet ir namuose, kelyje ar toli nuo namų, taip pagerinant jų gyvenimo kokybę ir savarankiškumą.
Štai keletas pagrindinių nešiojamų hemodializės sistemų savybių:
- Mažas dydis ir lengvas svoris: Nešiojamieji hemodializės aparatai yra kompaktiški ir lengvi, todėl juos lengva nešiotis ir naudoti už klinikos ribų.
- Maitinamas baterijomis: Jie dažnai veikia baterijomis arba baterijomis, todėl pacientai gali atlikti procedūrą net ir neturėdami nuolatinio maitinimo šaltinio.
- Patogus valdymas: Nešiojamos hemodializės sistemos paprastai pasižymi intuityvia sąsaja, leidžiančia pacientams lengvai stebėti ir reguliuoti procedūros parametrus.
- Galimybė atlikti įvairių tipų hemodializę: Kai kurios nešiojamos sistemos palaiko skirtingus hemodializės metodus, įskaitant peritoninę dializę ir intensyviąją dializę (CRRT).
- Mobilumas: Pacientai gali atlikti hemodializę namuose, dirbdami ar keliaudami, o tai padidina jų savarankiškumą ir pagerina gyvenimo kokybę.
- Procedūros tęstinumas: kai kurios nešiojamos sistemos leidžia atlikti hemodializę nuolat, o tai gali būti ypač naudinga pacientams, sergantiems sunkesnėmis ligomis.
Nešiojamos hemodializės sistemos yra aktyviai tiriamos ir kuriamos. Jos gali gerokai pagerinti pacientų, sergančių inkstų nepakankamumu, priežiūrą, sumažinti dažnų apsilankymų klinikoje poreikį ir pagerinti jų gyvenimo kokybę. Tačiau jos taip pat kelia techninių ir klinikinių iššūkių, todėl prieš naudojimą jos reikalauja griežtos medicininės priežiūros ir pacientų švietimo.
Kontraindikacijos procedūrai
Hemodializė yra svarbi procedūra daugeliui pacientų, sergančių inkstų nepakankamumu, tačiau kai kuriems žmonėms ši procedūra gali būti kontraindikuotina ar jai gali būti taikomi apribojimai. Hemodializės kontraindikacijos gali būti šios:
- Nepakankama prieiga prie kraujagyslių: Hemodializei reikalinga prieiga prie kraujagyslių, paprastai per arteriją ir veną. Jei pacientas neturi tinkamų kraujagyslių arba jų negalima pasiekti, tai gali būti kontraindikacija.
- Sunkus širdies nepakankamumas: Pacientams, sergantiems sunkiu širdies nepakankamumu ir nestabilia kraujotaka, hemodializė gali būti pavojinga.
- Sisteminės infekcijos: Jei pacientui pasireiškia sisteminės infekcijos, tokios kaip sepsis, hemodializė gali būti atidėta, kol infekcija bus išgydyta.
- Bloga bendra būklė: Kai kuriais atvejais, kai pacientui pasireiškia sunkios komplikacijos arba nuolat blogėja bendra būklė, hemodializė negali būti taikoma.
- Alerginė reakcija į antikoaguliantus: Hemodializės procese naudojami antikoaguliantai (kraujo skiedikliai), o jei pacientas yra alergiškas šiems vaistams, tai gali būti kontraindikacija.
- Per didelis skysčių kiekis organizme: Hemodializė naudojama skysčių pertekliui iš organizmo pašalinti, tačiau jei skysčių pertekliaus lygis yra per didelis, hemodializė gali būti sunkesnė ir pavojingesnė.
Tai tik bendros kontraindikacijos, ir kiekvieną atvejį gydytojas vertina individualiai. Pacientai, kuriems reikalinga hemodializė, turėtų aptarti savo sveikatos būklę ir kontraindikacijas su nefrologu arba dializės specialistu, kad nustatytų, ar hemodializė yra tinkamas metodas, ir kokios alternatyvos gali būti prieinamos, jei yra kontraindikacijų.
Pasekmės po procedūros
Po hemodializės procedūros pacientas gali patirti įvairių fizinių ir psichologinių poveikių. Svarbu atkreipti dėmesį, kad poveikis gali skirtis priklausomai nuo hemodializės trukmės ir dažnumo, taip pat nuo individualių paciento savybių. Štai keletas galimų poveikių po hemodializės:
- Hipotenzija: Po hemodializės kai kuriems pacientams gali sumažėti kraujospūdis, dėl kurio gali atsirasti galvos svaigimas, silpnumas ar alpimas. Tai gali būti dėl kraujo tūrio pokyčių organizme procedūros metu.
- Nuovargis ir silpnumas: Hemodializė gali sukelti fizinį ir protinį nuovargį. Tai gali būti dėl pačios procedūros, taip pat dėl skausmingų būklių, kurioms reikėjo hemodializės.
- Pohemodializės sindromas: Kai kuriems pacientams po hemodializės procedūros gali pasireikšti tokie simptomai kaip galvos skausmas, pykinimas, vėmimas ir raumenų skausmas. Tai vadinama pohemodializės sindromu ir gali būti dėl kraujo ląstelių kiekio ir elektrolitų pusiausvyros pokyčių.
- Infekcijos: Kadangi hemodializė atliekama per kateterį arba sukuriama prieiga prie kraujo, yra infekcijų išsivystymo rizika, ypač pacientams, kuriems ilgą laiką atliekama hemodializė. Svarbu griežtai laikytis higienos priemonių.
- Psichologiniai aspektai: Pacientams, kuriems atliekama hemodializė, gali pasireikšti psichologinė našta, pvz., depresija, stresas, nerimas ir priklausomybės nuo procedūros jausmas.
- Mitybos pokyčiai: Pacientams, kuriems atliekama hemodializė, dažnai reikia stebėti savo mitybą ir apriboti tam tikrų maisto produktų vartojimą, kad būtų kontroliuojamas elektrolitų ir atliekų kiekis kraujyje.
- Medicininės komplikacijos: Yra rizika susirgti su hemodialize susijusiomis medicininėmis komplikacijomis, tokiomis kaip kraujavimas, infekcijos ar kraujo priėjimo problemos.
Svarbu palaikyti atvirą bendravimą su medicinos personalu ir gydytojais, kad būtų galima spręsti problemas ir aptarti bet kokius rūpesčius po hemodializės. Veiksmingas gydymas ir priežiūra gali padėti sumažinti nepageidaujamą poveikį ir pagerinti paciento gyvenimo kokybę.
Komplikacijos po procedūros
Hemodializė yra veiksminga procedūra atliekų šalinimui iš kraujo pacientams, sergantiems inkstų nepakankamumu, tačiau, kaip ir bet kuri medicininė procedūra, ji gali sukelti komplikacijų. Kai kurios komplikacijos, kurios gali atsirasti po hemodializės procedūros, yra šios:
- Hipotenzija (žemas kraujospūdis): Hemodializė gali sukelti kraujospūdžio sumažėjimą, dėl kurio gali atsirasti galvos svaigimas, silpnumas ar net sąmonės netekimas.
- Infekcijos: Pacientams, kuriems atliekama hemodializė, gali būti infekcijų rizika, ypač jei kraujui pasiekti naudojamas kateteris.
- Kraujavimas: Hemodializė reikalauja prieigos prie kraujagyslių, todėl gali padidėti kraujavimo ar kraujo krešulių rizika.
- Raumenų trupiniai: Hemodializės metu gali pasikeisti elektrolitų kiekis kraujyje, dėl to gali atsirasti raumenų trupinių ir skausmas.
- Dializato netoleravimas: Kai kuriems pacientams gali pasireikšti alerginės reakcijos arba neinfekcinis šokas dėl procedūros metu naudojamo dializato.
- Išsausėjimas: Hemodializė gali pašalinti iš kraujo ne tik toksinus, bet ir naudingus elementus. Todėl pacientams gali kilti išsausėjimo rizika.
- Elektrolitų sutrikimai: procedūra gali sukelti kraujo elektrolitų, tokių kaip kalis, natris ir kalcis, sutrikimus.
- Kaulų struktūros sutrikimai: Hemodializė gali paveikti kalcio ir fosforo metabolizmą organizme, o tai gali sukelti kaulų struktūros problemų.
Šias komplikacijas galima kontroliuoti ir sumažinti atidžiai stebint ir teikiant medicininę priežiūrą. Svarbu, kad pacientai, kuriems atliekama hemodializė, reguliariai tikrintųsi pas gydytoją, laikytųsi gydymo rekomendacijų ir gydytojo patarimų.
Priežiūra po procedūros
Priežiūra po hemodializės procedūros yra svarbi siekiant užtikrinti jūsų komfortą ir saugumą. Štai keletas rekomendacijų dėl priežiūros po hemodializės:
- Poilsis: Svarbu skirti laiko poilsiui po procedūros. Galite jaustis silpni arba pavargę, todėl pailsėkite kelias valandas.
- Palaikykite švarią prieigą: jei jums yra hemodializės kateteris arba šuntas, įsitikinkite, kad įvedimo vieta yra švari ir sausa. Be to, stebėkite įvedimo vietą, ar nėra infekcijos požymių, tokių kaip paraudimas, patinimas ar skausmas. Jei pasireiškė bet kuris iš šių simptomų, nedelsdami kreipkitės į gydytoją.
- Stebėkite suvartojamų skysčių kiekį: gydytojas gali paskirti skysčių apribojimą. Laikykitės šių rekomendacijų, kad išvengtumėte skysčių kaupimosi organizme.
- Laikykitės dietos: valgykite pagal gydytojo ir dietologo rekomendacijas. Tai padės palaikyti elektrolitų pusiausvyrą ir sumažinti inkstų apkrovą.
- Vartokite vaistus: Jei jums paskirti vaistai, vartokite juos griežtai taip, kaip nurodė gydytojas.
- Stebėkite savo kraujospūdį: jei turite problemų dėl kraujospūdžio, svarbu jį reguliariai matuoti ir laikytis gydytojo rekomendacijų.
- Laikykitės higienos: reguliariai plaukite rankas muilu ir vandeniu. Tai padės išvengti infekcijų.
- Laikykitės fizinio aktyvumo rekomendacijų: gydytojas gali pateikti jums rekomendacijų dėl fizinio aktyvumo po hemodializės. Laikykitės šių rekomendacijų, kad palaikytumėte bendrą sveikatos būklę.
- Stebėkite savo simptomus: atkreipkite dėmesį į savo savijautą ir nedelsdami praneškite apie bet kokius neįprastus simptomus ar pojūčius savo gydytojui.
- Laikykitės gydytojo patarimų: svarbu laikytis visų sveikatos priežiūros specialisto rekomendacijų ir nurodymų. Tai padės jums palaikyti optimalią sveikatą.
Be to, reguliariai bendraukite su savo sveikatos priežiūros komanda ir laikykitės jų rekomendacijų. Hemodializė yra ilgalaikė procedūra, todėl svarbu palaikyti savo sveikatą ir gyvenimo kokybę po jos.
Mityba hemodializės metu, savaitės meniu
Hemodializės metu svarbu stebėti savo mitybą, nes tinkama mityba padeda palaikyti elektrolitų pusiausvyrą ir sumažinti inkstų apkrovą. Štai savaitės hemodializės meniu pavyzdys:
1 diena:
- Pusryčiai: Baltymų omletas su daržovėmis, greipfrutu.
- Popietinis užkandis: Grikiai su alyvuogių aliejumi ir žalumynais.
- Pietūs: Troškinta kurča su daržovėmis (brokoliais, žiediniais kopūstais, morkomis), grikiais.
- Popietinis užkandis: varškės sūris su medumi.
- Vakarienė: Žuvies troškinys su citrina ir žalumynais, garuose virtos žaliosios pupelės.
2 diena:
- Pusryčiai: Miusliai su neriebiu jogurtu ir uogomis.
- Popietinis užkandis: žaliasis kokteilis (bananas, špinatai, pieno pakaitalas).
- Pietūs: Žuvies troškinys su citrina ir žolelėmis, saldžiųjų bulvių košė, garuose virtos žaliosios pupelės.
- Popietinis užkandis: agurkų ir pomidorų salotos su alyvuogių aliejumi.
- Vakarienė: kepta veršiena, bolivinė balanda, šviežių daržovių salotos.
3 diena:
- Pusryčiai: Grikiai su pieno pakaitalais ir riešutais.
- Popietinis užkandis: varškės sūris su medumi.
- Pietūs: kepta vištienos krūtinėlė, bolivinė balanda, šviežių daržovių salotos.
- Popietinis užkandis: Grikiai su varške.
- Vakarienė: Troškinta kurča su daržovėmis (brokoliais, žiediniais kopūstais, morkomis).
4 diena:
- Pusryčiai: Baltymų omletas su daržovėmis, apelsinas.
- Popietinis užkandis: agurkų ir pomidorų salotos su alyvuogių aliejumi.
- Pietūs: kepta vištiena, saldžiųjų bulvių košė, garuose virtos žaliosios pupelės.
- Popietinis užkandis: Grikiai su alyvuogių aliejumi ir žalumynais.
- Vakarienė: Troškinta kurča su daržovėmis (brokoliais, žiediniais kopūstais, morkomis).
5 diena:
- Pusryčiai: Miusliai su neriebiu jogurtu ir uogomis.
- Popietinis užkandis: žaliasis kokteilis (bananas, špinatai, pieno pakaitalas).
- Pietūs: kepta veršiena, bolivinė balanda, šviežių daržovių salotos.
- Popietinis užkandis: varškės sūris su medumi.
- Vakarienė: Žuvies troškinys su citrina ir žalumynais, brokoliais.
6 diena:
- Pusryčiai: Grikiai su pieno pakaitalais ir riešutais.
- Popietinis užkandis: Grikiai su varške.
- Pietūs: kepta vištienos krūtinėlė, bolivinė balanda, šviežių daržovių salotos.
- Popietinis užkandis: varškės sūris su medumi.
- Vakarienė: Troškinta kurča su daržovėmis (brokoliais, žiediniais kopūstais, morkomis).
7 diena:
- Pusryčiai: Baltymų omletas su daržovėmis, apelsinas.
- Popietinis užkandis: agurkų ir pomidorų salotos su alyvuogių aliejumi.
- Pietūs: kepta vištiena, saldžiųjų bulvių košė, garuose virtos žaliosios pupelės.
- Popietinis užkandis: Grikiai su alyvuogių aliejumi ir žalumynais.
- Vakarienė: Žuvies troškinys su citrina ir žalumynais, brokoliais.
Tai tik pavyzdinis meniu, kurį galima pritaikyti prie konkrečių jūsų gydytojo ar dietologo poreikių ir rekomendacijų. Svarbu laikytis savo sveikatos priežiūros specialisto rekomendacijų ir stebėti skysčių, baltymų, fosforo, kalio ir natrio suvartojimą pagal savo sveikatos būklę ir kraujo tyrimų rezultatus.
Negalia
Vien hemodializė nėra negalios pagrindas. Negalia nustatoma atsižvelgiant į bendrą asmens sveikatos būklę ir darbingumą, o ne vien dėl hemodializės poreikio.
Tačiau hemodializės indikacijos yra lėtinis inkstų nepakankamumas ir kitos sunkios inkstų ligos, galinčios smarkiai paveikti bendrą paciento sveikatą. Jei žmogaus sveikata pablogėja tiek, kad dėl inkstų patologijos jis negali dirbti ir atlikti įprastos kasdienės veiklos, tuomet jis gali kreiptis dėl neįgalumo įvertinimo, atsižvelgdamas į bendrą sveikatos būklę.
Negalios priskyrimo procesas skiriasi priklausomai nuo šalies ir jurisdikcijos. Paprastai tai apima susisiekimą su medicinos taryba arba socialinėmis tarnybomis, medicininių dokumentų ir medicininių ataskaitų pateikimą bei specialistų atliktą paciento sveikatos ir funkcinių apribojimų įvertinimą. Sprendimas dėl negalios priskyrimo priimamas remiantis šiais duomenimis.
Klinikinės gairės
Klinikines hemodializės gaires rengia medicinos organizacijos ir nefrologijos (akademinės inkstų ligų disciplinos) ekspertai, ir jos gali skirtis priklausomai nuo šalies ir medicinos praktikos. Tačiau svarbu laikytis bendrųjų principų ir gairių, siekiant užtikrinti hemodializės saugumą ir veiksmingumą. Toliau pateikiamos bendrosios klinikinės hemodializės gairės:
- Hemodializės indikacijos: Hemodializė skiriama pacientams, sergantiems lėtiniu inkstų nepakankamumu arba ūminiu inkstų funkcijos sutrikimu, kai inkstai negali efektyviai pašalinti iš kraujo toksinų ir skysčių pertekliaus.
- Įvertinimas: Prieš pradedant hemodializę, atliekamas išsamus paciento būklės įvertinimas, įskaitant fizinę apžiūrą, laboratorinius tyrimus ir ligos istorijos peržiūrą.
- Hemodializės metodo pasirinkimas: Yra įvairių hemodializės metodų, įskaitant klinikinę hemodializę, namų peritoninę dializę ir nešiojamas sistemas. Metodas parenkamas atsižvelgiant į klinikinę situaciją ir paciento pageidavimus.
- Dažnis ir trukmė: Hemodializės seansų dažnis ir trukmė gali skirtis priklausomai nuo inkstų funkcijos sutrikimo laipsnio ir paciento sveikatos būklės.
- Medicininė priežiūra: Hemodializė turi būti atliekama griežtai prižiūrint gydytojui, o pacientai turėtų reguliariai lankytis dializės centruose ar kitose medicinos įstaigose.
- Stebėjimo parametrai: Hemodializės metu reikia stebėti tokius kraujo parametrus kaip kraujospūdis, kraujotaka, elektrolitų kiekis ir hemoglobinas.
- Mitybos kontrolė: Pacientams, kuriems atliekama hemodializė, dažnai rekomenduojama laikytis specialios dietos, ribojant tam tikrų maisto produktų ir elektrolitų vartojimą.
- Komplikacijų prevencija: Medicinos personalas turėtų stebėti galimas komplikacijas, tokias kaip infekcijos, kraujavimas ir kraujo prieigos problemos, ir imtis priemonių joms išvengti bei gydyti.
- Pacientų palaikymas: Pacientai, kuriems atliekama hemodializė, gali patirti fizinį ir psichologinį stresą, todėl svarbu teikti paramą ir šviesti apie savirūpą.
- Ateities planavimas: Pacientams, kuriems atliekama hemodializė, gali kilti klausimų apie inkstų transplantaciją ar kitus gydymo būdus. Svarbu aptarti ateities planus su savo medicinos komanda.
Klinikinės hemodializės gairės yra reguliariai atnaujinamos, todėl pacientai turėtų kreiptis į savo gydytojus ir kitus sveikatos priežiūros specialistus, kad gautų naujausią informaciją ir patarimus, atsižvelgdami į savo individualius poreikius ir sveikatos būklę.
Prognozės
Hemodializės pacientų prognozė priklauso nuo daugelio veiksnių, įskaitant amžių, bendrą sveikatos būklę, inkstų nepakankamumo priežastis ir priežiūros kokybę. Svarbu suprasti, kad hemodializė yra gyvybę gelbstinti procedūra pacientams, sergantiems sunkiu inkstų nepakankamumu, ir ji leidžia jiems toliau gyventi bei palaikyti bendrą sveikatą.
Štai keli pagrindiniai aspektai, kurie gali turėti įtakos pacientų, kuriems atliekama hemodializė, prognozei:
- Bendra sveikatos būklė: kuo geresnė bendra paciento sveikatos būklė, tuo geresnė prognozė. Tačiau daugelis pacientų pradeda hemodializę jau turėdami lėtinių ligų, kurios taip pat gali turėti įtakos jų prognozei.
- Rekomendacijų laikymasis: Gydytojo rekomendacijų, įskaitant hemodializės režimą, dietą, vaistų vartojimą ir savęs priežiūrą, laikymasis vaidina svarbų vaidmenį prognozei. Pacientams, kurie aktyviai rūpinasi savo sveikata, prognozė yra palankesnė.
- Priežiūros kokybė: Priežiūros kokybė ir prieiga prie šiuolaikinių gydymo metodų taip pat turi įtakos prognozei. Svarbų vaidmenį atlieka savalaikis komplikacijų gydymas ir paciento būklės stebėjimas.
- Inkstų nepakankamumo priežastys: Inkstų nepakankamumo priežastys gali skirtis. Pavyzdžiui, diabeto ar hipertenzijos sukeltas inkstų nepakankamumas gali turėti kitokią prognozę nei inkstų nepakankamumas, kurį sukelia kitos priežastys.
- Amžius: Amžius taip pat turi įtakos prognozei. Jaunesniems pacientams prognozė dažnai būna geresnė nei vyresniems pacientams.
Apskritai, šiuolaikiniai gydymo būdai ir kruopšti priežiūra gali gerokai pailginti hemodializuojamiems pacientams gyvenimą. Daugelis pacientų sėkmingai gyvena hemodializuojami daugelį metų. Svarbu ir toliau palaikyti aktyvų gyvenimo būdą, laikytis gydytojų rekomendacijų ir išlaikyti teigiamą požiūrį. Kiekviena situacija yra unikali ir prognozė gali skirtis, todėl svarbu aptarti savo individualią situaciją su gydytoju.

