Medicinos ekspertas
Naujos publikacijos
Lenkijos sindromas
Last reviewed: 04.07.2025

Visas „iLive“ turinys yra peržiūrėtas medicinoje arba tikrinamas, kad būtų užtikrintas kuo didesnis faktinis tikslumas.
Mes turime griežtas įsigijimo gaires ir susiejamos tik su geros reputacijos žiniasklaidos svetainėmis, akademinių tyrimų institucijomis ir, jei įmanoma, medicininiu požiūriu peržiūrimais tyrimais. Atkreipkite dėmesį, kad skliausteliuose ([1], [2] ir tt) esantys numeriai yra paspaudžiami nuorodos į šias studijas.
Jei manote, kad bet koks mūsų turinys yra netikslus, pasenęs arba kitaip abejotinas, pasirinkite jį ir paspauskite Ctrl + Enter.
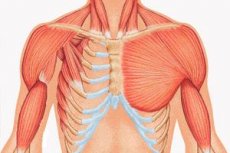
Reta intrauterininės kūno struktūros formavimosi anomalija, kurią daugiausia sudaro krūtinkaulio ir šonkaulių didžiojo krūtinės raumens hipoplazija arba jos visiškas nebuvimas. Ji pavadinta anglų chirurgo, aprašiusio egzempliorių su šonkaulių ir raumenų defektu, su kuriuo susidūrė dirbdamas ne visą darbo dieną morge dar būdamas studentu, vardu. A. Polandas nebuvo pirmasis; prieš jį pavieniai atvejai jau buvo sulaukę dėmesio Prancūzijoje ir Vokietijoje XIX amžiaus pradžioje, tačiau būtent jo publikacija žymėjo rimto šios įgimtos patologijos tyrimo pradžią. XX amžiaus slenkstyje J. Thompsonas paskelbė išsamų šios ligos aprašymą. Nuo tada pasaulio medicinos literatūroje aprašyta apie 500 tokių atvejų.
Epidemiologija
Sergamumo statistika rodo, kad įgimtos šonkaulių ir raumenų anomalijos, išreikštos įvairiu laipsniu, pasireiškia vidutiniškai vienam naujagimiui iš 30 tūkstančių ar šiek tiek daugiau gyvų gimusių vaikų. Berniukai su tokiais raidos defektais gimsta dažniau.
Iki 80 % Lenkijos sindromo deformacijų yra dešinės pusės. Sutrikimai yra išreikšti įvairaus laipsnio, ir nėra ryšio tarp krūtinės ir plaštakos formavimosi anomalijų sunkumo.
Priežastys Lenkijos sindromas
Šios anomalijos turinčių vaikų gimimo priežastys iki šiol išlieka hipotetinės. Paveldėjimo tipas ir genas, perduodantis šią patologiją, nėra nustatyti, tačiau yra aprašyti reti šeimos anamnezės atvejai su Lenkijos sindromu. Daroma prielaida apie recesyvinį paveldėjimą. Manoma, kad ligos perdavimo iš sergančio tėvo vaikams tikimybė yra maždaug 50%. Dauguma atvejų yra vieniši. Šios anomalijos turinčių vaikų gimimo rizikos veiksniai yra išorinis ir vidinis teratogeninis poveikis embrionui kiaušinių dėjimo ir organų bei sistemų vystymosi laikotarpiu. Yra keletas hipotezių, aiškinančių šio šonkaulių-raumenų defekto etiologiją ir patogenezę, tačiau nė viena iš jų nėra iki galo patvirtinta. Labiausiai tikėtina prielaida yra ta, kad koks nors nepalankus veiksnys išprovokuoja embriono kraujo tiekimo nepakankamumą šeštąją nėštumo savaitę, kai formuojasi poraktinė arterija. Tai sukelia jos neišsivystymą (susiaurėjimą) ir nepakankamą kraujo tiekimą, dėl kurio atsiranda vietinė minkštųjų audinių ir kaulų hipoplazija. Pažeidimo mastą lemia arterijos ir (arba) jos šakų pažeidimo laipsnis.
Priežastys taip pat apima embriono krūtinės ląstos raumenų audinių ląstelių migracijos sutrikimą arba jų intrauterininę traumą. Tačiau nė viena iš šių hipotezių iki šiol neturi pakankamai patikimų įrodymų.
Simptomai Lenkijos sindromas
Pirmieji šios įgimtos anomalijos požymiai vizualiai pastebimi jau kūdikystėje, pasireiškiant būdinga krūtinės raumens ir pažastų išvaizda. Esant plaštakos hipoplazijai – nuo gimimo.
Sindromo simptomų kompleksas yra toks:
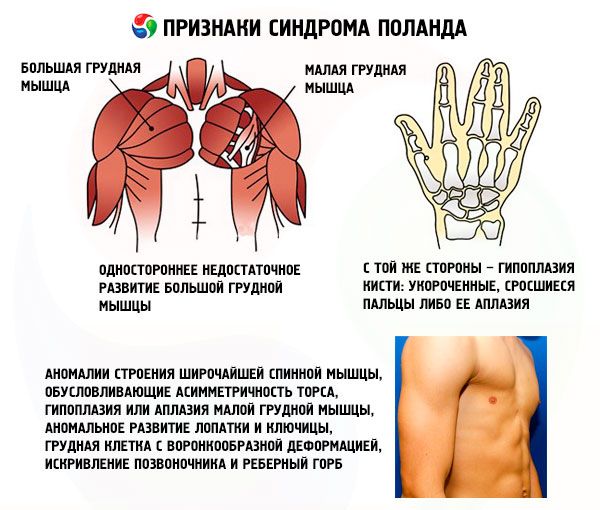
- vienpusis nepakankamas didžiojo krūtinės raumens ar jo fragmentų, dažniausiai krūtinkaulio ir šonkaulių, išsivystymas;
- toje pačioje pusėje – plaštakos hipoplazija: sutrumpėję, suaugę pirštai arba jų aplazija; nepakankamas pieno liaukos išsivystymas arba jos nebuvimas, atelia; poodinio riebalinio sluoksnio suplonėjimas; pažastų plaukų nebuvimas; kremzlinio/kaulinio šonkaulių audinio struktūros anomalijos arba jų visiškas nebuvimas (dažniausiai III ir IV).
Visų antroje dalyje aprašytų ženklų buvimas nėra privalomas; juos galima derinti su pirmuoju įvairiais būdais.
Be išvardytų, gali pasireikšti itin reti plačiojo nugaros raumens struktūros sutrikimai, sukeliantys liemens asimetriją, mažojo krūtinės raumens hipoplaziją ar aplaziją, nenormalų mentės ir raktikaulio vystymąsi, piltuvėlio formos krūtinę, stuburo išlinkimą ir šonkaulių kuprą.
Kairėje pusėje yra defektas, dažnai stebimas vidaus organų perkėlimas, ypač širdis pasislinkusi į dešinę. Esant normaliai širdies vietai ir be šonkaulių, ji praktiškai neapsaugota, o jos plakimas pastebimas po oda.
Lenkijos sindromas vaikams paprastai pastebimas nuo gimimo, tačiau kai kuriais atvejais nedideli defektai neaptinkami iki maždaug trejų metų amžiaus.
Pagal lokalizaciją krūtinės ląstos struktūrinių elementų defektai skirstomi į priekinės, užpakalinės ir šoninės sienelių deformacijas.
Lenkijos sindromas mergaitėms brendimo metu, net ir švelniausia forma, pasireiškia tuo, kad krūtis pažeistoje pusėje nesusiformuoja arba atsilieka vystymosi procese ir yra pastebimai aukščiau nei normalioje pusėje. Lengvais berniukų ligos atvejais sindromas kartais nustatomas gana vėlai, paauglystėje, kai neįmanoma „pripumpuoti“ raumens pažeistoje pusėje.
Lenkijos sindromas moterims neturi įtakos hormonų lygiui ar gebėjimui pastoti.
Daugeliu atvejų Lenkijos sindromas yra kosmetinis defektas: dažniausiai krūtinės raumuo deformuotas arba jo nėra, nėra krūtinės defekto, yra pilnai funkcionuojanti ranka. Viršutinės galūnės motorinės funkcijos išlieka, ir niekas netrukdo tokiems pacientams intensyviai sportuoti.
Tačiau yra ir kitų, traumuojančių šios patologijos tipų. Tokių atvejų pasekmės ir komplikacijos yra kiek rimtesnės. Priklausomai nuo deformacijų sunkumo, pacientui gali išsivystyti kvėpavimo ir hemodinamikos sutrikimai. Visiškai nesant šokochondrinės sistemos, dažniausiai nustatoma plaučių išvarža, o kvėpavimo sutrikimai pasireiškia nuo gimimo.
Retesniais kairiosios širdies pusės patologijų atvejais, kai nėra šonkaulių, esant normaliam organų išsidėstymui, širdis yra tiesiai po oda. Tokio paciento gyvybei nuolat gresia pavojus, susijęs su galima trauma ir širdies sustojimu.
Vaikas, turintis ryškų krūtinės defektą, paprastai turi hemodinamikos problemų dėl sumažėjusio sistolinio ir padidėjusio diastolinio arterinio slėgio kartu su padidėjusiu veniniu slėgiu. Tokiems vaikams būdingas padidėjęs nuovargis, asteninis sindromas, jie gali atsilikti nuo savo bendraamžių fizinėje raidoje.
Lenkijos sindromo apraiškos taip pat susijusios su poraktinės arterijos ir (arba) jos šakų struktūra, kuri sukuria sąlygas arterinio kraujotakos sutrikimui defekto pusėje.
Pastebimi kai kurie gyvybiškai svarbių vidaus organų struktūros ir išsidėstymo anatominiai sutrikimai. Jų išraiškos laipsnis gali gerokai apsunkinti paciento būklę. Tai širdies nukrypimas nuo normalios padėties viena ar kita kryptimi iki transpozicijos, jos ribų išplėtimo ar sukimosi pagal laikrodžio rodyklę, plaučių ir inkstų hipoplazija pažeistoje pusėje.
Etapai
Šioje ligoje galima išskirti keturis krūtinės formavimosi etapus.
Pirmasis būdingas daugumai žinomų atvejų, kai nenormaliai išsivystę tik minkštieji audiniai, o krūtinės forma ir kremzlinių bei kaulinių šonkaulių dalių struktūra yra normali.
Antrasis – kai deformacijos paveikia krūtinę: defektinė pusė, kurioje išsaugotos šonkaulių kaulinės ir kremzlinės dalys, šiek tiek įdubusi šonkaulių kremzlių srityje, krūtinkaulis pasuktas pusiau į šoną, o priešingoje pusėje dažnai stebima išsikišusi (kilinė) krūtinės dalis.
Trečiajame etape išsaugoma šonkaulių kaulinės dalies struktūra, tačiau kremzlinė dalis yra neišsivysčiusi, krūtinė asimetriška, krūtinkaulis yra nuožulnus deformacijos link, tačiau jokių didelių anomalijų neaptikta.
Ketvirtajam etapui būdingas kremzlinės ir kaulinės šonkaulių dalies nebuvimas nuo vieno iki keturių (nuo III iki VI). Defektinėje pusėje, trūkstamų šonkaulių vietoje, yra įdubimas, krūtinkaulis pastebimai pasisukęs.
Tačiau bet kuriame krūtinės ląstos struktūros elementų formavimosi etape vaiko kūno būklė gali būti normali (kompensuota), su periodiškais pagerėjimais (subkompensuota) ir vis labiau blogėjant vidaus organų bei skeleto sistemos funkcijai (dekompensuota). Tai priklauso nuo individualių organizmo savybių, vystymosi greičio, gretutinių ligų ir gyvenimo būdo.
Diagnostika Lenkijos sindromas
Įgimta šonkaulių-raumenų patologija nustatoma vizualiai, gydytojas apčiuopia pacientą ir paskiria rentgeno nuotrauką. Paprastai to pakanka krūtinės pažeidimo laipsniui ir tipui nustatyti. Tikslesnį ligos vaizdą gali pateikti kompiuterinė tomografija ir magnetinio rezonanso tomografija.
Taip pat nustatomas subklavinės arterijos ultragarsinis tyrimas, siekiant nustatyti jos skersmenį, smegenų ultragarsinis tyrimas ir kita instrumentinė diagnostika, kaip nurodyta.
Norint įvertinti gretutinius anatominius defektus, būtina kardiologo konsultacija ir elektrokardiografija, širdies ultragarsinis tyrimas, veloergometrija, echokardiografija ir pagrindinių kraujagyslių doplerografija.
Esant kvėpavimo takų sutrikimams, būtina konsultuotis su pulmonologu, kuris gali paskirti plaučių funkcinės būklės tyrimą, pavyzdžiui, spirografiją.
Šios ligos tyrimų rezultatai paprastai yra normos ribose, jei nėra gretutinių patologijų.
Kruopščios diagnostinės priemonės leidžia tiksliai įvertinti rekonstrukcinių intervencijų mastą.
Kokie testai reikalingi?
Gydymas Lenkijos sindromas
Ši patologija gydoma chirurginiu būdu. Dažnai, atsižvelgiant į indikacijas, ji prasideda ankstyvoje vaikystėje. Kartais gali prireikti kelių chirurginių intervencijų, pavyzdžiui, esant ryškiam krūtinės ląstos defektui ar šonkaulių aplazijai, siekiant užtikrinti širdies saugumą arba normalizuoti kvėpavimo sistemą. Tokios operacijos atliekamos krūtinės ląstos chirurgijos skyriuose. Jų tikslas – suformuoti geriausią vidaus organų apsaugą, užtikrinti normalų jų funkcionavimą, pašalinti krūtinės ląstos išlinkimus, ją atkurti ir atkurti natūralius minkštųjų audinių anatominius ryšius.
Pagrindinis ir sunkiausias šio sindromo chirurginio gydymo etapas yra krūtinės ląstos skeleto elementų išlinkimo pašalinimas ir trūkstamų šonkaulių pakeitimas. Taikomi įvairūs torakoplastikos metodai. Jei defektas yra dešinėje pusėje ir nėra, pavyzdžiui, III ir IV šonkaulių, atliekamas II ir V skaidymas. Keturių šonkaulių trūkumas koreguojamas persodinant dalį šonkaulių, paimtų iš sveikos paciento krūtinės pusės. Šiuolaikinėje medicinos praktikoje paciento audinių transplantacijai pirmenybė teikiama titano implantams.
Ikimokyklinio amžiaus vaikams šonkaulių defekto srityje dedamas tankus tinklelis, apsaugantis vidaus organus ir netrikdantis tolesnio šonkaulių vystymosi, nes šonkaulių plastika vaikams gali sukelti antrinį skeleto krūtinės elementų išlinkimą, kurį sukelia netolygus sveikų ir operuotų vaiko šonkaulių formavimasis.
Chirurginė krūtinkaulio išlinkimo korekcija atliekama pleišto formos sternotomija.
Jei ranka yra neišsivysčiusi, chirurginę pagalbą teikia ortopedai traumatologai.
Pirmajame Lenkijos sindromo etape vienintelis chirurginės intervencijos tikslas yra pašalinti kosmetinį defektą. Jei yra krūtinės raumenų defektas, normalus anatominis ryšys atkuriamas panaudojant paciento raumeninį audinį (šiuo tikslu gali būti naudojama dalis priekinio dantytojo raumens arba tiesiojo pilvo raumens) arba naudojant silikoninį protezą. Vyrams labiau pageidaujami individualūs silikoniniai protezai, nes raumenų transplantacija nesuteikia pilno kosmetinio efekto ir vietoj vieno raumenų defekto atsiranda du. Tačiau chirurginio metodo pasirinkimas visada priklauso nuo konkretaus atvejo.
Moterims plačiausias nugaros raumuo perkeliamas iš nugaros į priekį, tuo pačiu sukuriant raumenų karkasą ir sluoksnį. Po gijimo atliekama rekonstrukcinė mamoplastika.
Šios operacijos laikomos švariomis, medikamentinė profilaktika skiriama individualiai, atsižvelgiant į operacijos apimtį, implantų buvimą, vaistų toleravimą, amžių ir gretutines paciento ligas. Minimali medikamentinės profilaktikos apimtis apima priešoperacinę antibiotikų terapiją (skiriamą valandą prieš operacijos pradžią ir baigiamą ne vėliau kaip po dienos ar dviejų), skausmo malšinimą ir sedaciją, žarnyno funkcijos atkūrimą ir pleuros ertmės drenavimą (jei atliekama torakoplastika). Dažniausiai bakterinių komplikacijų profilaktikai naudojami antros ir trečios kartos cefalosporinų grupės antibiotikai.
Cefuroksimas yra plataus spektro ß-laktaminis baktericidas, kurio veikimo mechanizmas yra sutrikdyti bakterijų ląstelės membranos sintezę. Jis yra gramteigiamų ir gramneigiamų bakterijų padermių, įskaitant tas, kurios atsparios sintetiniams penicilinams – ampicilinui ir amoksicilinui, antagonistas. Suleidus 0,75 g vaisto į raumenis, didžiausia serumo koncentracija stebima ne vėliau kaip po valandos, o į veną – po 15 minučių. Reikiama koncentracija išlieka atitinkamai ilgiau nei penkias ir aštuonias valandas ir registruojama kauluose, minkštuosiuose audiniuose ir odoje. Vaistas visiškai pašalinamas per 24 valandas. Kontraindikuotinas esant jautrumui kitiems cefalosporinams ir atsargiai, jei yra alergija penicilinų tipo vaistams.
Esant alergijai cefalosporinams, gali būti skiriamas vankomicinas. Šis vaistas vartojamas tik į veną lašinant per valandą (0,5 g po šešių valandų arba 1 g po dvylikos). Pacientams, kurių inkstų funkcija sutrikusi, dozė koreguojama.
Prieš skiriant antibiotiką, paprastai atliekamas jautrumo tyrimas, kad būtų išvengta operacijos komplikacijų. Šalutinis poveikis, išskyrus alergines reakcijas, gali būti ignoruojamas taikant trumpalaikę profilaktiką.
Pirmąją dieną po chirurginės intervencijos skausmą malšina narkotiniai analgetikai. Pavyzdžiui, „Promedol“ – opioidinis skausmą malšinantis vaistas, kuris žymiai padidina skausmo slenkstį, slopina reakcijas į dirgiklius, ramina ir pagreitina užmigimo procesą. Jis vartojamas injekcijų forma, po oda ir į raumenis. Didžiausia dozė yra 160 mg per parą. Kartais organizmas į šio vaisto vartojimą reaguoja pykinimu, galvos svaigimu ir euforijos išsivystymu.
Antrą dieną po operacijos narkotinis vaistas keičiamas ne narkotiniu vaistu, tada Promedol skiriamas tik prieš miegą.
Pooperaciniu laikotarpiu, prieš prasidedant savaiminiam tuštinimuisi, pacientams atliekamos hipertoninės klizmos, draudžiama vartoti saldumynus ir gazuotą vandenį, skiriamas Proserinas, kuris stimuliuoja virškinamojo trakto liaukų, taip pat prakaito ir bronchų liaukų sekrecinę funkciją, tonizuoja žarnyno ir šlapimo pūslės lygiuosius raumenis, taip pat griaučių raumenis. Kontraindikuotinas esant sensibilizacijai, tireotoksikozei, sunkioms širdies ir kraujagyslių sistemos patologijoms. Geriama pusvalandį prieš valgį, paros dozė (ne daugiau kaip 50 mg) dalijama į dvi ar tris dozes.
Taip pat skiriami vaistai, gerinantys kraujotaką audiniuose ir jų aprūpinimą deguonimi: Riboksinas, Solcoseryl, Actoveginas - gerinantys medžiagų apykaitos procesus, kraujo mikrocirkuliaciją ir pooperacinių žaizdų gijimą.
Ankstyvuoju pooperaciniu laikotarpiu pleuros ertmėms stebėti ultragarsinis tyrimas naudojamas pleuros drenažui atlikti, jei ten aptinkamas kraujas ir transudatas.
Po šonkaulių persodinimo operacijos pacientas stebimas ligoninėje apie 14 dienų, sveikimo laikotarpis trunka kelis mėnesius. Po operacijos rekomenduojama metus riboti fizinį aktyvumą ir vengti smūgių bei kratymų chirurginės intervencijos srityje.
Raumenų plastika yra mažiau traumuojanti operacija; pacientas paprastai išrašomas po dviejų ar trijų dienų; fizinį aktyvumą reikia riboti mėnesį.
Reabilitacijos priemonės turėtų skatinti greitą organizmo detoksikaciją ir medžiagų apykaitos procesų normalizavimą, pagerinti kraujo mikrocirkuliaciją ir atkurti audinius operacijos srityje. Pacientams skiriami vitaminai (C, A, E, B grupės, D3, kalcis, cinkas), kurie skatina odos, minkštųjų audinių ir kaulų gijimą, stiprina imuninę sistemą ir gerina bendrą organizmo būklę. Ligoninėje vitaminai leidžiami į raumenis ir per burną; išrašius iš ligoninės gydytojas gali rekomenduoti vartoti vitaminų ir mineralų kompleksus.
Po chirurginio gydymo kraujotakos ir kvėpavimo sistemos gerai prisitaiko prie vaistų sukelto miego. Nuo pirmos iki dešimtos gydymo dienos pacientams rekomenduojami kvėpavimo pratimai, masažas ir gydomoji mankšta.
Reabilitacijos laikotarpiu skiriamas kineziterapijos gydymas, kuriuo siekiama padidinti griaučių ir kvėpavimo raumenų tonusą, lavinti taisyklingą laikyseną ir eiseną: elektroforezė, elektro- ir magnetinė terapija, terminio gydymo procedūros (gydomasis purvas, parafinas, ozokeritas), hidroterapija (plaukimas, hidromasažas, perlinės vonios).
Alternatyvus gydymas
Tradicinė medicina gali padėti pasiruošti operacijai ir skatinti organizmo atsigavimo procesus, prisotinant jį natūraliais, o ne sintetiniais vitaminais.
Naudinga vartoti vitaminų ir mineralų mišinius, kurie stiprina imuninę sistemą, gerina kraujotaką ir pagreitina pooperacinių žaizdų gijimą.
- Bet kokiu būdu sumalkite 500 g spanguolių, stiklinę nuluptų graikinių riešutų, keturis didelius obuolius su žalia odele, pašalindami kauliukus. Įpilkite pusę stiklinės vandens ir 500 g cukraus, uždėkite ant silpnos ugnies. Virkite reguliariai maišydami. Laikykite stiklainyje su dangteliu. Gerkite kelis kartus per dieną, po šaukštą.
- Bet kokiu būdu lygiomis dalimis sumalkite džiovintus abrikosus, razinas, graikinius riešutus, citrinas, pašalindami sėklas, bet su žievele. Supilkite tokį patį kiekį medaus, gerai išmaišykite. Laikykite šaldytuve stikliniame inde su dangteliu. Ryte, 30 minučių prieš valgį, suvalgykite šaukštą šio mišinio.
Gerai gerti šviežiai paruoštas sultis iš turimų daržovių ir vaisių (žiemą – morkų, obuolių, citrusinių vaisių), jas galima maišyti, pavyzdžiui, klasikinis derinys yra morkų ir obuolių. Sulčių terapijos kursas tęsiasi tris savaites: 1 savaitę – kartą per dieną ryte prieš valgį po pusę stiklinės, 2 savaites – tiek pat, bet ryte ir prieš pietus, 3 savaites – vėl kartą per dieną po pusę stiklinės. Kursą galima kartoti, bet ne anksčiau kaip po dešimties dienų.
Arbatą, tiek juodą, tiek žalią, galite užplikyti su džiovintais citrusinių vaisių žievelių gabalėliais.
Imunitetą sustiprinti ir kraujotaką pagerinti, ypač žiemą ir pavasarį, kai organizmui trūksta vitaminų, galite naudodami visą vaistažolių gydymo arsenalą. Šie vaistažolių mišiniai geriami vietoj arbatos pusryčių metu po valgio.
- Sumaišykite po 150 g susmulkintų dilgėlių ir citrinžolės lapų su 50 g šalavijų. Arbatinį šaukštelį žolelių mišinio termose užplikykite 200 ml verdančio vandens. Po dviejų valandų perkoškite, įberkite arbatinį šaukštelį medaus.
- Iš susmulkintų ugniažolės žolės, braškių lapų ir ramunėlių žiedų paruoškite žolelių mišinį. Šaukštą mišinio užplikykite verdančiu vandeniu (250 ml), po 20 minučių nukoškite.
Džiovintų raudonųjų šermukšnių užpilas geriamas po pusę stiklinės keturis kartus per dieną: du šaukštus uogų užpilkite ½ litro verdančio vandens, palikite bent ketvirtį valandos, perkoškite, galite įdėti medaus.
Homeopatija yra konservatyvus gydymo metodas ir vargu ar padės ištaisyti įgimtus defektus, tačiau homeopatiniai preparatai yra gana pajėgūs paruošti chirurgijai arba suaktyvinti gijimo procesą. Arsenicum album, Arnica, Mancinella skatina žaizdų gijimą, Calcarea fluorica ir Calcarea phosphorica – kaulų suaugimą. Reikėtų atkreipti dėmesį, kad homeopatinius preparatus turėtų skirti gydytojas homeopatas.
Homeopatinis vaistas „Traumeel S“ gali būti vartojamas pooperaciniu laikotarpiu, pasinaudojant didelėmis atkuriamosiomis savybėmis. Vaisto veiksmingumas priklauso nuo jo gebėjimo aktyvuoti imuninės sistemos reakcijų grandinę, stimuliuojant Th3 limfocitų kloną. Dėl to normalizuojama uždegimą skatinančių ir slopinamųjų citokinų pusiausvyra operacijos vietoje, o tai padeda pašalinti edemą, skausmą, hiperemiją. Atkuria sutrikusią kraujo mikrocirkuliaciją ir audinių funkcijas.
Injekcijos atliekamos į raumenis ir į odą, po oda, biopunktūros ir homeosiniatrijos metodu. Paros dozė pacientams nuo šešerių metų yra 2,2 ml, jaunesniems nei šešerių metų – ne daugiau kaip 0,55 ml. Sunkiais atvejais suaugusiesiems galima skirti dvi ampules per dieną.
Kai būklė pagerėja, pereikite prie vaisto tabletės formos (po liežuviu): pacientams nuo trejų metų galima skirti po vieną tabletę tris kartus, 0–2 metų – po pusę tabletės tris kartus. Ūminėms ligoms palengvinti tabletės ištirpinamos kas ketvirtį valandos. Ši procedūra gali būti atliekama dvi valandas (ne daugiau kaip aštuonis kartus).
Prognozė
Dauguma šio įgimto kūno struktūros defekto atvejų yra susiję su raumenų neišsivystymu, kuris neturi įtakos galūnių ir vidaus organų funkcionavimui, moterų vaisingumui ir yra pašalinamas kosmetinis defektas. Net ir esant sudėtingesniems kombinuotiems pažeidimams, laiku pradėtas gydymas garantuoja pacientui galimybę gyventi visavertį gyvenimą.


 [
[