Medicinos ekspertas
Naujos publikacijos
Neurolepsinis sindromas
Last reviewed: 04.07.2025

Visas „iLive“ turinys yra peržiūrėtas medicinoje arba tikrinamas, kad būtų užtikrintas kuo didesnis faktinis tikslumas.
Mes turime griežtas įsigijimo gaires ir susiejamos tik su geros reputacijos žiniasklaidos svetainėmis, akademinių tyrimų institucijomis ir, jei įmanoma, medicininiu požiūriu peržiūrimais tyrimais. Atkreipkite dėmesį, kad skliausteliuose ([1], [2] ir tt) esantys numeriai yra paspaudžiami nuorodos į šias studijas.
Jei manote, kad bet koks mūsų turinys yra netikslus, pasenęs arba kitaip abejotinas, pasirinkite jį ir paspauskite Ctrl + Enter.
Neurolepsinis sindromas (PNS) yra reta, bet gyvybei pavojinga būklė, unikali organizmo reakcija į neuroleptikų vartojimą, kuriai būdinga padidėjusi kūno temperatūra, raumenų sustingimas, psichinės būsenos pokyčiai ir autonominės nervų sistemos reguliacijos sutrikimas. PNS dažniausiai išsivysto netrukus po gydymo neuroleptikais pradžios arba padidinus vartojamų vaistų dozę.
Epidemiologija
Neurolepsinis sindromas pasireiškia 0,07–2,2 % pacientų, vartojančių neuroleptikus. Jis dažniau pasireiškia vyrams nei moterims, santykiu 2:1. Vidutinis pacientų amžius yra 40 metų.
Jei pagrindinės ligos gydymas jau pradėtas, neurolepsinio sindromo dažnis priklausys nuo kelių veiksnių – pasirinkto vaisto, paciento fizinės ir psichinės būklės bei ankstesnių galvos traumų. Pirmieji požymiai išsivysto gydymo pradžioje, 15–21 dieną. Trečdalis NS atvejų dažniau susiję su gydymo režimo ypatumais – greitu dozės didinimu arba papildomų vaistų grupių, turinčių sustiprintą poveikį, įvedimu. Vienas iš pavyzdžių yra gydymas aminazinu ir haloperidoliu, siekiant greičiau pasiekti antipsichozinį poveikį. Taip pat ekstrapiramidiniai pokyčiai gali pablogėti dėl staigaus vaistų vartojimo nutraukimo – „nutraukimo sindromo“.
Neurolepsinis sindromas ir piktybinis neurolepsinis sindromas išsivysto ne tik sveikos psichikos pacientams, bet ir tiems, kurie sirgo šizofrenija, afektiniais sutrikimais, šizoafektine psichoze, taip pat turi gimdoje ar gimdymo metu įgytų smegenų patologijų (motinos toksikozė nėštumo metu, neišnešiotumas, motinos infekcijos pirmoje nėštumo pusėje, virkštelės susipynimas ir smaugimas, gimdymo traumos, neišnešiotumas). Šie faktai rodo, kad paciento smegenys jau ankstyvame amžiuje patyrė organinių pažeidimų ir yra labiau pažeidžiamos.
Kalbant apie pacientus, kuriems anksčiau nebuvo buvę ankstyvų organinių smegenų pažeidimų, netoleravimas neuroleptikų gali išprovokuoti vandens ir elektrolitų pusiausvyros sutrikimą bei išsekimą.
Priežastys neurolepsinis sindromas
NS – tai grupė neurologinių sutrikimų, atsirandančių vartojant antipsichozinius vaistus. NS pasireiškimo pobūdis yra labai įvairus, gali būti ir ūminis, ir lėtinis. Gydymo aminazinu režimo atsiradimo pradžioje smegenų pokyčiai buvo laikomi normaliais reiškiniais, ir daugelis gydytojų manė, kad tai teigiamos gydymo dinamikos požymis. Tačiau laikui bėgant, atlikus išsamesnį šio reiškinio tyrimą, paaiškėjo nemažai labai rimtų ir kai kuriais atvejais negrįžtamų psichosomatinių pokyčių.
Tačiau kokybiškiausi gydymo rezultatai pasiekiami pavartojus neuroleptikų, net jei neatsižvelgtume į tai, kad trečdalį Parkinsono ligos atvejų išprovokuoja jų vartojimas. NS neigiamai veikia žmogaus asmenybę – jis tampa asocialus, praranda darbingumą, sumažėja jo gyvenimo kokybė.
Yra trys sutrikimo pasireiškimo etapai – ankstyvas, užsitęsęs ir lėtinis. Atsižvelgiant į simptomų pobūdį, išskiriamos šios formos:
- neuroleptinis parkinsonizmas;
- ūminė distonija;
- akitozija;
- vėlyvoji diskinezija;
- piktybinis neurolepsinis sindromas.
Neurolepsinio sindromo atsiradimo priežastys vartojant antipsichozinius vaistus dar nėra iki galo nustatytos. Gydytojai iškėlė hipotezę, kad sutrikimo priežastis yra dopamino receptorių blokavimas, dėl kurio sutrinka neurotransmiterių pusiausvyra ir nutrūksta komunikacija tarp talamo ir subkortikalinių struktūrų.
Rizikos veiksniai
Neurolepsinis sindromas gali išsivystyti ne tik vartojant antipsichozinius vaistus, bet ir dėl kitų priežasčių. Neurolepsinio sindromo išsivystymo rizikos veiksniai:
Ilgalaikis gydymas netipiniais antipsichoziniais vaistais:
- butirofenonai – haloperidolis, domperidonas, benperidolis;
- fenotiazinai – dibenzotiazinas, tiodifenilaminas, paradibenzotiazinas;
- tioksantenai - klopiksolis, truksalis, fluanksolis.
Antipsichozinio gydymo metu vartojamų vaistų šalutinis poveikis:
- didelės pradinės neuroleptikų dozės;
- gydymas didelio komponento neuroleptikais be aiškios dozės;
- neuroleptikų injekcijos;
- pagrindinės psichinės ligos gydymas esant akivaizdžiam ekstrapiramidiniam sutrikimui;
- per greitas vaistų dozės didinimas;
- Vaistų, nesuderinamų su neuroleptikais, vartojimas.
Būdingų požymių įrašymas anamnezėje:
- EKT skyrimas be diagnozės ir savijautos stebėjimo;
- dehidratacijos faktas;
- fizinio išsekimo faktas (nepakankama arba netinkama mityba);
- psichomotorinio sujaudinimo faktas;
- katatonija;
- lėtinis alkoholizmas;
- vandens ir elektrolitų disbalansas;
- skydliaukės disfunkcija.
Organinis smegenų audinio pažeidimas:
- trauminis smegenų sužalojimas;
- encefalopatija dėl traumos;
- demencija;
- nuolatinis ekstrapiramidinis sutrikimas.
Pathogenesis
Neurologinio sutrikimo esmė – silpnas nervinis laidumas šalia bazinių branduolių. Neurolepsinio sindromo patogenezė yra dopaminerginės neurotransmisijos slopinimas, dėl kurio atsiranda ekstrapiramidiniai sutrikimai ir padidėjęs raumenų tonusas. Dėl to išsiskiria kalcis ir palaipsniui irsta raumeninis audinys. Tuo pačiu metu blokuojami vegetaciniai centrai pagumburyje, dėl ko prarandama šilumos gamybos kontrolė ir pakyla temperatūra. Taip pat vegetacinių branduolių dopamino blokada sukelia hiperkatecholaminemiją, hipersimpatikotoniją ir hiperkortizolemiją. Šie pokyčiai yra nenormalūs ir kelia tiesioginę grėsmę gyvybei.
Vis dėlto gydymas neuroleptikais ne visada gali sukelti sunkių neurologinių pokyčių. Svarbų vaidmenį atlieka ir predisponuojantys veiksniai – gydymo režimas ir trukmė, pagrindiniai ir papildomi vaistai, galvos smegenų traumos ir paciento fizinė būklė.
Antipsichoziniai vaistai yra labai stiprūs vaistai, todėl vartojami ilgą laiką, savarankiškai arba padidinus paskirtas dozes, jie gali sukelti rimtų psichosomatinių pokyčių, negalią ir asocializaciją. Todėl juos reikia vartoti atsargiai, o pacientui suteikti reikiamą pagalbą ir paramą.
Simptomai neurolepsinis sindromas
Neurolepsinis sindromas pagrįstas simptomų grupe, kuri, pastebėta ankstyvoje stadijoje, gali padėti išvengti rimtų psichikos sutrikimų ateityje. Pagrindiniai neurolepsinio sindromo simptomai:
- Stiprėjantis raumenų silpnumas ir padidėjusi kūno temperatūra. Gali pasireikšti nedideliu raumenų hipertoniškumu ir pasiekti negalėjimą pajudėti („švino vamzdžio“ simptomas).
- Ekstrapiramidinių sutrikimų grupės simptomų atsiradimas - chorėjos, dizartrijos, bradikinezijos atsiradimas, negalėjimas ryti dėl kramtomųjų raumenų spazmo, nekontroliuojami akių judesiai, „klaidžiojantis žvilgsnis“, hiperekspresinė veido išraiška, padidėję refleksai, rankų, kojų, galvos drebulys, nesugebėjimas išlaikyti pusiausvyros, erdvės praradimas, sunkumai vaikščiojant.
- aukšta temperatūra, iki 41–41 laipsnio, reikalaujanti skubios medicininės intervencijos.
- somatiniai nukrypimai - tachikardijos atsiradimas, kraujospūdžio šuoliai, blyški oda ir hiperhidrozė, seilėtekis, enurezė.
- vandens ir elektrolitų disbalansas, išsekimas – įdubusios akys, sausos gleivinės, suglebusi oda, apnašos ant liežuvio.
- psichikos sutrikimai - nerimas, deliriumas, katatonijos atsiradimas, sąmonės drumstėjimas.
Pirmieji požymiai
NS, kaip taisyklė, neprasideda staiga, todėl pirmieji neurolepsinio sindromo požymiai padės laiku atpažinti ligos pradžią, kai ją galima labai greitai ir nekenkiant sveikatai sustabdyti.
Bradikinezija – judesių sunkumas tampa pastebimas, jie lėti, posūkiai sunkūs. Judesiai vyksta nepilnu tūriu, laipsniškai – „krumpliaračio“ simptomas, pacientas negali išlaikyti pusiausvyros, jam tampa sunku judėti, drebulys plinta į galvą, rankas, kojas, veido išraiška labiau panaši į kaukę, kalba lėta arba jos visai nėra, padidėja seilėtekis. Pastebimi psichiniai asmenybės pokyčiai – depresija, nesocialumas, bloga nuotaika, mąstymo slopinimas.
Šis sindromas išsivysto pirmąją gydymo savaitę ir dažniau pasitaiko vyresnio amžiaus žmonėms.
Parkinsonizmas ypač ryškus gydant silpnai prisijungiančiais neuroleptikais (haloperidoliu, flufenazinu, triftazinu). Gydant netipiniais antipsichoziniais vaistais, parkinsonizmas pasireiškia itin retai.
Vaistų sukeltas parkinsonizmas yra trumpalaikis ir išnyksta nutraukus gydymą, tačiau pasitaikė pavienių atvejų, kai simptomai yra negrįžtami ir išlieka visą gyvenimą.
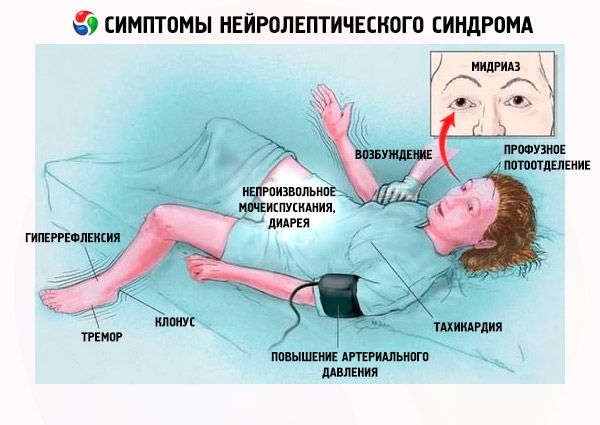
Taigi, pirmieji neurolepsinio sindromo klinikiniai požymiai yra šie:
- Raumenų standumas.
- Hipertermija (temperatūra > 38 °C).
- Prakaitavimas.
- Seilėtekis.
- Odos blyškumas.
- Disfagija.
- Dusulys.
- Tachipnėja, kvėpavimo sutrikimas (31% atvejų).
- Tachikardija.
- Padidėjęs arba labilus kraujospūdis.
- Hipoksemija.
- Tremoras.
- Šlapimo ir išmatų nelaikymas.
- Eisenos sutrikimas.
- Psichomotorinis sujaudinimas.
- Deliriumas, letargija, stuporas, koma.
 [ 25 ]
[ 25 ]
Etapai
Tikslios ekstrapiramidinių sutrikimų priežastys nėra nustatytos, tačiau dauguma psichiatrijos ir neurologijos specialistų laikosi hipotezės apie dopamino receptorių blokadą, dėl kurios vėlesnis ryšio tarp talamo ir subkortikalinės zonos sunaikinimas. Sutrikimus gali išprovokuoti bet kokie neuroleptikai, tačiau jie yra ryškiausi po gydymo tipiniais antipsichoziniais vaistais.
Skiriami šie neurolepsinio sindromo etapai:
- Neuroleptinio parkinsonizmo formavimasis. Judesiai tampa pertraukiami, žmogus neaktyvus, veido raumenys nejuda, atsiranda seilėtekis ir prakaitavimas, sunku susikaupti, sumažėja gebėjimas prisiminti ir įsisavinti informaciją, prarandamas susidomėjimas aplinkiniu pasauliu.
- Ūminė distonija. Atsiranda arba pradėjus gydymą vaistais, arba padidinus pagrindinio vaisto dozę. Atsiranda nevalingi raumenų spazmai, sukeliantys diskomfortą, o sunkiais atvejais – sąnarių išnirimus.
- Ankstyvos arba vėlyvos akatizijos formos. Padidėję motoriniai įgūdžiai, poreikis judėti, atlikti veiksmus. Žmogus jaučia nerimą, susirūpinimą, nuolat liečia ar tampo drabužius. Būklę dažnai pablogina depresija, kuri apsunkina pradinės ligos eigą ir netgi gali sukelti savižudybę.
- Vėlyvosios diskinezijos būklė. Išsivysto praėjus ilgam laikui nuo gydymo pradžios, dažniausiai pasireiškia senatvėje. Jai būdingi raumenų spazmai, eisenos sutrikimai, socializacijos problemos, kalbos sutrikimai.
- Piktybinio neurolepsinio sindromo formavimasis. PNS sudaro ketvirtadalį visų komplikacijų atvejų po gydymo neuroleptikais. Pavojus yra tas, kad net ir skubiai hospitalizuojant bei intensyviai gydant, palankus rezultatas nėra garantuojamas, o asmenybės pokyčiai jau yra negrįžtami.
Formos
Priklausomai nuo vystymosi greičio, įprasta atskirti ūminį, užsitęsusį ir lėtinį neuroleptinį sutrikimą. Ūminėje formoje, išsivystančioje ankstyvosiose gydymo stadijose, rimtų negrįžtamų pokyčių nepastebėta. Norint normalizuoti būklę, pakanka nutraukti neuroleptikų vartojimą arba sumažinti jų dozę.
Ilgalaikio gydymo antipsichoziniais vaistais metu stebimas užsitęsęs kursas, tačiau ši būklė yra sunkesnė ir, priklausomai nuo pažeidimų sunkumo, gali prireikti gydymo ligoninėje. Simptomai išnyksta per kelis mėnesius po vaisto vartojimo nutraukimo.
Lėtinė forma atsiranda gana ilgalaikio neuroleptikų vartojimo fone; visi pokyčiai jau yra negrįžtami ir nėra koreguojami priklausomai nuo gydymo nuo narkotikų taktikos.
Simptomai, vienijantys neurolepsinio sindromo tipus:
- Letargija, vangumas, prasta orientacija erdvėje, judėjimo problemos, raumenų spazmai ir drebulys.
- Apatija, depresinė nuotaika, asocialumas.
- Piktybinio progresavimo atveju – visiškas nejudrumas, kontakto nebuvimas, hipertermija.
NS yra labai rimta būklė, reikalaujanti ne tik kompetentingo ir savalaikio gydymo, bet ir paciento priežiūros, siekiant išvengti antrinės infekcijos, pragulų, plaučių uždegimo ir atsitiktinio sužalojimo.
Piktybinis neurolepsinis sindromas
Dėl ilgalaikio gydymo neuroleptikais išsivysto tokia gyvybei pavojinga komplikacija kaip piktybinis neurolepsinis sindromas. Tačiau jis gali išsivystyti ir pavartojus kitų vaistų, blokuojančių dopamino receptorius. PNS sudaro ketvirtadalį visų komplikacijų atvejų po gydymo neuroleptikais. Pavojus tas, kad net ir skubiai hospitalizavus bei taikant intensyvios terapijos kursą, palankus rezultatas negarantuojamas, o asmenybės pokyčiai jau yra negrįžtami.
Svarbu atskirti piktybinį neurolepsinį sindromą nuo kitų ligų, kad būtų galima suteikti pagalbą ankstyvoje stadijoje. Klinikinis vaizdas yra panašiausias į:
- serotonino sindromas;
- mirtina katatonija;
- infekcinės ligos - encefalitas, stabligė, meningitas, pasiutligė, sepsis;
- epileptiforminė būsena;
- abstinencijos simptomai (alkoholis, barbitūratai, raminamieji);
- išeminis insultas;
- piktybinė hipertermijos forma;
- šilumos smūgis, perkaitimas;
- apsinuodijimas vaistais (amfetaminu, salicilatais, sunkiųjų metalų druskomis, organofosforo junginiais, anticholinerginiais vaistais, strychninu, ličiu);
- autoimuniniai sutrikimai;
- CNS navikai.
Ekstrapiramidinis neurolepsinis sindromas
Gydymas neuroleptikais daugeliu atvejų sukelia motorinius, autonominius ir psichinius sutrikimus. Ekstrapiramidinis neurolepsinis sindromas yra simptomų rinkinys, rodantis smegenų piramidinių struktūrų pažeidimą. Šiai kategorijai priklauso parkinsonizmo, distonijos, rankų, galvos drebulio, chorėjos, akatizijos, miokloninių traukulių atvejai. Motoriniai sutrikimai, kuriuos sukelia antipsichozinių vaistų vartojimas, skirstomi į:
- Parkinsonizmas. Jam būdinga lengva eiga, veidrodiniai pažeidimai, didelis prolaktino kiekis, judesių sulėtėjimas, slopinimas, pusiausvyros praradimas, žvilgsnio klajojimas, silpnumas ir ribotas judesių diapazonas.
- Ūminė distonija.
- Ūminė akatizija. Būdingas nerimas, nuolatinis poreikis judėti, pasikartojantys judesiai, depresija, asocialumas.
- Vėlyvoji diskinezija.
Ekstrapiramidinį neurolepsinį sindromą gali išprovokuoti kitų vaistų vartojimas (kalcio antagonistai, antidepresantai, cholinomimetikai, ličio preparatai, prieštraukuliniai vaistai). Ekstrapiramidiniams sutrikimams gydyti reikalinga specializuota medicininė priežiūra ligoninėje; be tinkamo gydymo yra didelė mirties rizika.
 [ 31 ], [ 32 ], [ 33 ], [ 34 ], [ 35 ], [ 36 ], [ 37 ], [ 38 ], [ 39 ]
[ 31 ], [ 32 ], [ 33 ], [ 34 ], [ 35 ], [ 36 ], [ 37 ], [ 38 ], [ 39 ]
Neurolepsinio deficito sindromas
Gydymas tipiniais neuroleptikais sukelia neuroleptinį defektą, kuris ne visada išnyksta nutraukus jų vartojimą. Neurolepsinio deficito sindromui būdingas afektinis sutrikimas, kognityvinių ir socialinių funkcijų slopinimas. Simptomai daugiausia panašūs į šizofrenijos išsivystymą ir skirstomi į pirminius ir antrinius. Pirminis yra tiesiogiai susijęs su liga, o antrinis – su šalutiniu neuroleptikų poveikiu ir gali būti koreguojamas vaistais.
Neurolepsinio deficito sindromas pasireiškia šiais simptomais:
- Valios slopinimas, vangumas, neiniciatyvi būsena, emocinės reakcijos į įvykius stoka. Susidomėjimas gyvenimu mažėja, motyvacijos nėra, įprasti interesai nesukelia jokios reakcijos, žmogus riboja bendravimo ratą ir užsidaro savyje.
- Motorinės ir protinės veiklos sulėtėjimas, mąstymo greičio sumažėjimas, nesugebėjimas susikaupti ties užduotimi, atminties susilpnėjimas, „tuštumos“ jausmas galvoje ir dėl to sumažėjęs intelektas.
- Atsiribojimas nuo visuomenės, atsiribojimas, depresinė būsena, lydima miego sutrikimų, nerimo, dirglumo ir pykčio, akatizija. Praktikoje pasitaiko atvejų, kai neurolepsinis sindromas be tinkamo gydymo ir priežiūros, kartu su depresija, privedė žmogų prie savižudybės.
Ūminis neurolepsinis sindromas
Priklausomai nuo ligos trukmės, įprasta atskirti ūminius, užsitęsusius ir lėtinius neurolepsinio sindromo eigos variantus. Ūminis neurolepsinis sindromas yra ankstyva ligos forma, išsivystanti pirmosiomis pagrindinės ligos gydymo vaistais dienomis. Šiame etape staigus vaisto vartojimo nutraukimas grįžta į pradinę būseną.
Ligos eigą lydi nemažai simptomų, kurių negalima sugrupuoti kaip unikalių, o tai labai sulėtina diferencinę diagnostiką. Dažni požymiai: judesių sulėtėjimas, sąmonės drumstėjimas, mąstymo sutrikimas, judėjimo sunkumai („krumpliaratis“), koordinacijos sutrikimas, rankų ir galvos drebėjimas (parkinsonizmas). Pacientas yra nekomunikabilus, nerodo emocijų, yra uždaras, veido išraiška neišraiškinga. Būdingas bruožas – hiperkinezė (įkyrūs, cikliškai pasikartojantys judesiai, kurių negalima sustabdyti valios pastangomis, tik po raminamųjų vaistų vartojimo).
Jei ir toliau vartosite vaistus, tai gali progresuoti į sunkiausią formą – piktybinį neurolepsinį sindromą. Be minėtų neuropsichiatrinių simptomų, atsiranda ir somatinių pokyčių – aukšta temperatūra (41–42 laipsniai), visiškas nejudrumas. Jei šiame etape nebus taikoma intensyvi terapija, mirties tikimybė yra didelė.
Komplikacijos ir pasekmės
Bet kuris vaistas, be teigiamo poveikio, turi ir kitą poveikį organizmui. Tai ypač pasakytina apie neuroleptikus. Jei jie vartojami ilgą laiką arba dozė smarkiai padidinama, atsiranda šios neurolepsinio sindromo pasekmės ir komplikacijos:
- Visi judesiai pagreitėja, žmogus turi nuolat judėti, vaikščioti ir labai greitai. Sustabdyti žmogaus motorinę veiklą įmanoma tik pasitelkus raminamuosius vaistus.
- Kitas būdingas bruožas yra nuolatinis akių judėjimas – žvilgsnis trumpalaikis, ilgai neužfiksuojamas ties niekuo, ryškus mimikos žaismas, žmogus dažnai iškiša liežuvį. Kartu pastebima ir hiperlordozės atsiradimas.
- Pažeisti veido raumenys, dėl to pasikeičia įprasti veido bruožai, ši būklė gali išlikti nepakitusi.
- Kartu su fiziniais pokyčiais, gydymą neuroleptikais lydi depresijos būsenos.
- Virškinimo trakto sutrikimai – lėtas seilėtekis, sunkumas epigastrijoje, „sprogimo“ jausmas kepenų srityje.
Staiga nutraukus neuroleptikų vartojimą, atsiranda agresija, viso kūno skausmas, maudimas, miego sutrikimai, depresinės būsenos – pacientas verkia, yra neramus. Pavojingiausia staiga nutraukus vaisto vartojimą yra tai, kad gali atsinaujinti pagrindinė liga, su kuria buvo kovojama šių vaistų pagalba. Tokioje situacijoje reikia kreiptis į gydytoją, kad jis galėtų sumažinti optimalią vaisto dozę. Tai paruoš organizmą kurso pabaigai ir nepadarys didelės žalos psichosomatiniu lygmeniu.
Kitos galimos neurolepsinio sindromo komplikacijos:
- Ūminė skeleto raumenų nekrozė.
- Inkstų nepakankamumas.
- Širdies aritmijos ir miokardo infarktas.
- Aspiracinė pneumonija.
- Kvėpavimo nepakankamumas.
- Plaučių embolija ir giliųjų venų trombozė.
- Kepenų nepakankamumas.
- DIC sindromas.
- Psichikos ligos atsinaujinimas nutraukus neuroleptikų vartojimą.
Diagnostika neurolepsinis sindromas
Ekstrapiramidinis sindromas neturi visuotinai priimtų diagnostinių kriterijų, todėl neurolepsinio sindromo diagnozė apsiriboja panašių patologinių būklių pašalinimu. Tačiau diferencijavimas gali būti sunkus esant mirtinai katatonijai, nepaveldimai piktybinei hipertermijai, serotonino sindromui. Patvirtinimui surenkama anamnezė, atliekama eilė tyrimų ir funkcinių testų bei paskiriami visi reikalingi tyrimai.
 [ 48 ], [ 49 ], [ 50 ], [ 51 ], [ 52 ]
[ 48 ], [ 49 ], [ 50 ], [ 51 ], [ 52 ]
Testai
Informatyviausi neurolepsinio sindromo tyrimai yra pagrįsti biologiškai aktyvių kūno skysčių tyrimu, būtent:
- atliekant bendrą kraujo tyrimą (padidėjęs ESR iki 70 mm/val., mažas leukocitų procentas, mažas baltymų frakcijų procentas serumo mėginyje, karbamido ir kreatinino kiekis virš normos).
- šlapimas klinikiniam tyrimui;
- arterinis kraujas, siekiant nustatyti jame esančių dujų kiekį (padidėjęs azoto kiekis).
- kepenų funkcijos tyrimai;
- kraujo serumas ir šlapimas toksikologiniams tyrimams;
- smegenų skysčio punkcija, siekiant atmesti meningitą, encefalitą ir kt.;
- kraujo krešėjimo greičio nustatymas.
Jei tyrimai rodo reikšmingus nukrypimus nuo normos, instrumentinė ir diferencinė diagnostika atmeta kitas ligas, pacientui, sergančiam neurolepsiniu sindromu, reikalinga hospitalizacija ir tolesnis gydymas. Priklausomai nuo ligos formos ir stadijos, galime kalbėti apie tolesnę paciento sveikatos prognozę.
 [ 53 ], [ 54 ], [ 55 ], [ 56 ], [ 57 ], [ 58 ], [ 59 ]
[ 53 ], [ 54 ], [ 55 ], [ 56 ], [ 57 ], [ 58 ], [ 59 ]
Instrumentinė diagnostika
Informatyviausi laboratoriniai tyrimai apima biologiškai aktyvių kūno skysčių tyrimą, būtent:
- atlikti bendrą kraujo tyrimą;
- šlapimas klinikiniam tyrimui;
- arterinis kraujas, siekiant nustatyti jame esančių dujų kiekį;
- kepenų funkcijos tyrimai;
- kraujo serumas ir šlapimas toksikologiniam tyrimui;
- punkcija smegenų skysčio analizei;
- kraujo krešėjimo greičio nustatymas.
Instrumentinė neurolepsinio sindromo diagnostika vyksta dviem etapais:
- krūtinės ląstos rentgenografijos organizavimas;
- Elektroencefalografijos tikslas – stebėti impulsų elektrinį laidumą smegenyse.
NS tyrimų rezultatai rodo šiuos duomenis:
- leukocitozės nustatymas, formulės poslinkis į kairę;
- didelis kreatinfosfokinazės kiekis;
- Metabolinės acidozės patvirtinimas.
Piktybinį neurolepsinį sindromą rodo elektrolitų disbalansas, didelis alanino aminotransferazės, aspartato aminotransferazės, aldolazės, laktatdehidrogenazės arba pieno rūgšties kiekis, mažas geležies kiekis serume, didelis azoto kiekis kraujyje, raumenų baltymų irimas ir jo atsiradimas šlapime.
Diferencialinė diagnostika
Ankstyvoje stadijoje neurolepsinį sindromą gali būti gana sunku atpažinti, daugiausia dėl to, kad jo simptomai priskiriami pagrindinei ligai. Taip pat pavojinga nepastebėti pirmųjų simptomų, nes vėlyva diferencinė neurolepsinio sindromo diagnozė lemia jo piktybiškumą, o tai pablogina paciento psichosomatinę būklę ir gali būti negrįžtama.
Šios būklės diagnozė ir diferencijavimas yra sudėtingas dėl daugybės panašių būklių. Apžiūros metu būtina atmesti faktą:
- gerybinis neurolepsinis ekstrapiramidinis sindromas (pasireiškia be temperatūros padidėjimo);
- sąmonės aiškumo praradimas, rabdomiolizės procesai);
- katatoninė būsena (būtina patikslinti duomenis renkant anamnezę);
- meningitas;
- encefalitas;
- kraujavimas smegenų subkorteksoje (patvirtintas po juosmens punkcijos);
- šilumos smūgis (oda sausa, o raumenys, palyginti su nervų sistema, hipotoniški);
- atmesti piktybinės hipertermijos galimybę (anamnezėje gali būti skausmo malšinimas naudojant halogenintą anestetiką, sukcinilcholino injekcijas);
- nekonvulsinė epilepsija;
- infekcinės etiologijos karštligės;
- serotonino sindromas (anamnezėje buvo antidepresantų, viduriavimas, pykinimas, bet reikšmingo raumenų nykimo nėra);
- apsinuodijimas (amfetaminai, kokainas, alkoholis, barbitūratai).
Su kuo susisiekti?
Gydymas neurolepsinis sindromas
Medicininė taktika, taikoma pacientams, sergantiems neurolepsiniu sindromu, reikalauja kuo greičiau nutraukti pagrindinio neuroleptinio vaisto vartojimą, o vėliau palaipsniui atkurti visas funkcijas. Neurolepsinio sindromo gydymas atliekamas taip:
- Nutraukiamas neuroleptikų ar kitų vaistų, sukėlusių sutrikimus (ličio, antidepresantų, setronų), vartojimas.
- Vaistų, kurie sustiprina rabdomiolizės apraiškas, vartojimo nutraukimas.
- Vaistų likučių šalinimas, detoksikacija – skrandžio plovimas, žarnyno plovimas, enterosorbento skyrimas, diuretikų skyrimas ir, jei nurodyta, plazmos valymas.
- Skiriamas dantrolenas – vaistas, kuris blokuoja kalcio išsiskyrimą iš raumenų ląstelių, pašalina raumenų įtampą, normalizuoja temperatūrą ir blokuoja rabdomiolizės augimą.
- Elektrokonvulsinės terapijos procedūros atlikimas.
- Dopamino antagonistų ir jį koreguojančių vaistų – amantadino, bromokriptino – įvedimas. Būtina skirti ciklodolio, midokalmo, baklofeno. Raumenų tonusui mažinti.
- Dopamino išsiskyrimui – deksametazonas, metilprednizolonas.
- Vandens ir elektrolitų pusiausvyros atkūrimas. Elektrolitų kiekio, cukraus kiekio kraujyje stebėjimas, prevencinės priemonės, susijusios su inkstų funkcija.
- Skrandžio opos išsivystymo prevencija – ranitidino, omeprazolo vartojimas.
- Kraujo krešulių prevencija.
- Kūno temperatūros normalizavimas, antiperitoniniai vaistai, litinis mišinys, šaltis ant didelių arterijų.
- Nuolatinė pacientų priežiūra – pragulų ir plaučių uždegimo prevencija.
Kliedesinė būsena po ciklodolio, bomokriptino vartojimo kelia minimalų pavojų ir lengvai blokuojama raminamaisiais vaistais, tačiau hipertermija, raumenų spazmai ir nejudrumas kelia tiesioginę grėsmę gyvybei.
Neurolepsinio sindromo skubioji pagalba
Neurolepsinį sindromą galima vadinti neigiama gydymo antipsichoziniais vaistais pasekme. Neurolepsinio sindromo skubi pagalba skirta pašalinti gyvybei pavojingus simptomus. Simptomai pasireiškia trijose srityse:
- Vegetatyvinis. Tachikardijos atsiradimas, sumažėjęs kraujospūdis, prakaitavimas, seilėtekis, šlapimo nelaikymas, blyški oda, jautrumas šviesai, letargija ir bendras silpnumas.
- Neurologiniai. Padidėjęs lygiųjų raumenų tonusas, sumažėjęs galūnių lankstumas, tarsi „krumpliaratis“, traukuliai, rankų, kojų, galvos drebulys, hipermobilumas. Veido kaukolės raumenys ir mimika nejudrūs („kaukės tipo“), Kulenkampffo-Taranovo sindromo pasireiškimas (rijimo raumenų traukuliai kartu su poreikiu iškišti liežuvį).
- Psichinis. Nerimo, vidinio neramumo, hipermobilumo, įkyrumo, miego problemų atsiradimas.
Pavojingiausia būklė gydymo neuroleptikais metu yra piktybinis neurolepsinis sindromas. Jam būdinga kritinė hipertermija, vegetaciniai sutrikimai ir toksinio dermatito išsivystymas.
Neurolepsinio sindromo atveju skubi pagalba teikiama šiais būdais:
- Visiškas neuroleptikų vartojimo nutraukimas ir hospitalizavimas intensyviosios terapijos skyriuje.
- Karščiavimą mažinančių vaistų skyrimas.
- Kova su dehidratacija ir vandens bei elektrolitų disbalansu.
- Amantadinas į veną, stabilizavus būklę - per burną.
- Benzodiazepinai į veną.
- Gerinant kraujo mikrocirkuliaciją.
- Esant kvėpavimo sutrikimams – dirbtinė plaučių ventiliacija.
- Skrandžio zondavimas per nosies ertmę – mitybai ir hidratacijai.
- Heparinas kraujotakai pagerinti.
- Prevencinės priemonės, skirtos išvengti antrinės infekcijos.
- Jei reikia, gali būti atliekama elektrokonvulsinė terapija.
 [ 60 ], [ 61 ], [ 62 ], [ 63 ]
[ 60 ], [ 61 ], [ 62 ], [ 63 ]
Narkotikų gydymas
Ekstrapiramidiniai sutrikimai, kaip ir kiti psichosomatiniai sutrikimai, reikalauja skubios vaistų korekcijos. Vaistai nuo neurolepsinio sindromo skiriami priklausomai nuo formos ir stadijos, todėl pagrindinių vaistų dozę gali koreguoti gydytojas.
Esant diskinezijai, būklei palengvinti skiriama 5 mg akinetono dozė, jei jo nėra – 25–50 mg aminazino injekcijomis + 2 % kofeino tirpalo po oda. Akinetono negalima skirti kartu su levodopa – tai sustiprina diskinezinį sutrikimą, vartojant kartu su alkoholiu slopinamas centrinės nervų sistemos darbas. Aminazino negalima skirti sergant ciroze, hepatitu, miksedema, inkstų nepakankamumu, širdies ydomis, tromboembolija, reumatu, artritu, taip pat apsinuodijus alkoholiu, barbitūratais, vaistais.
Esant ekstrapiramidiniam sindromui ūminėje stadijoje, raumenų spazmams palengvinti ir motorinei veiklai normalizuoti skiriami antiparkinsoniniai vaistai – ciklodolis nuo 6 iki 12 mg, akinetonas, treblexo injekcija (skirti tik kartu su fluspirilenu vienoje injekcijoje). Ciklodolį reikia skirti nuolat prižiūrint gydytojui, nes didelėmis dozėmis jis gali sukelti kliedesines būsenas ir vėmimą.
Kartu su gydymu vaistais, teigiama dinamika pasiekiama atliekant plazmos valymą, kuris per 2–3 procedūras visiškai pašalina ekstrapiramidinį sutrikimą, silpnina akinezijos, raumenų hipertonijos, tremoro, hiperkinezijos pasireiškimus. Depresinė būsena, melancholija praeina, emocinė būsena normalizuojasi.
Prevencija
Neuroleptikų vartojimas turėtų būti atliekamas prižiūrint gydytojui, griežtai laikantis dozių ir vartojimo laikotarpių. Neurolepsinio sindromo prevencija apima paciento fizinės ir psichinės būklės stebėjimą bei jo gyvybinių funkcijų stebėjimą.
Jei psichikos sutrikimas, kuriam buvo paskirti neuroleptikai, reikalauja tęsti gydymą po bet kokios formos neurolepsinio sindromo fakto, pakartotinį kursą galima atnaujinti tik pašalinus NMS simptomus.
Be to, pakartotinis neuroleptikų kursas atliekamas tik klinikinėje priežiūroje ligoninėje. Tai gyvybiškai svarbu, nes tai padės išvengti neurolepsinio sindromo atkryčio ir išvengti gyvybei pavojingų komplikacijų.
Neuroleptikai yra labai stipri vaistų grupė; nekontroliuojamas vartojimas ir savarankiškas gydymas gali sukelti ne tik smegenų funkcijos slopinimą, sąmonės aiškumo praradimą ir socialinę izoliaciją, bet ir mirtį.
Prognozė
Ilgalaikis neuroleptikų vartojimas ateityje dažnai sukelia komplikacijų. Neurolepsinio sindromo prognozę dar labiau apsunkina tai, kad daugeliu atvejų išsivysto antrinė ligos forma, kuriai būdinga sunki eiga ir neurologinių sutrikimų dominavimas. Tai veda prie piktybinės ligos eigos ir gali baigtis mirtimi.
Tarp patologijų, išsivystančių antrinio ir piktybinio neurolepsinio sindromo pagrindu, užfiksuoti rabdomiolizės (raumenų skaidulų išsekimo ir audinių atrofijos) ir funkcinių kvėpavimo sutrikimų atvejai – plaučių embolijos, aspiracinės pneumonijos, plaučių edemos, kvėpavimo distreso sindromo atvejai. Taip pat pažeidžiama virškinimo sistema (vystosi kepenų nepakankamumas), širdies ir kraujagyslių sistema (sutrinka ritmas, širdies elektrinis laidumas iki jos sustojimo), daugiažidininės organizmo infekcijos (kraujo užkrėtimas, urogenitalinės sistemos infekcinės ligos), nervų sistemos pažeidimas – smegenų nepakankamumo vystymasis.
Be tinkamo gydymo, pirminis NS faktas išsivysto į sunkesnę eigos formą, tačiau net ir tinkamai gydant, neatmetama recidyvų tikimybė. Todėl ligai reikia griežtai laikytis medicininių nurodymų ir papildomos priežiūros asmeniui.
Šiuo metu mirtingumas nuo neurolepsinio sindromo yra 5–11,6 %. Mirtingumą sukelia viena ar kelios komplikacijos (pvz., kvėpavimo nepakankamumas, širdies ir kraujagyslių sistemos kolapsas, inkstų nepakankamumas, aritmija, tromboembolija, diseminuota intravaskulinė koaguliacija). Inkstų nepakankamumas yra mirties priežastis 50 % atvejų.
 [ 70 ]
[ 70 ]

