Medicinos ekspertas
Naujos publikacijos
Polimiozitas ir dermatomiozitas: priežastys, simptomai, diagnozė, gydymas
Paskutinį kartą peržiūrėta: 05.07.2025

Visas „iLive“ turinys yra peržiūrėtas medicinoje arba tikrinamas, kad būtų užtikrintas kuo didesnis faktinis tikslumas.
Mes turime griežtas įsigijimo gaires ir susiejamos tik su geros reputacijos žiniasklaidos svetainėmis, akademinių tyrimų institucijomis ir, jei įmanoma, medicininiu požiūriu peržiūrimais tyrimais. Atkreipkite dėmesį, kad skliausteliuose ([1], [2] ir tt) esantys numeriai yra paspaudžiami nuorodos į šias studijas.
Jei manote, kad bet koks mūsų turinys yra netikslus, pasenęs arba kitaip abejotinas, pasirinkite jį ir paspauskite Ctrl + Enter.
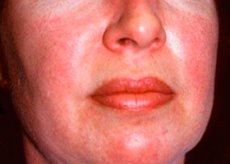
Polimiozitas ir dermatomiozitas yra retos sisteminės reumatinės ligos, kurioms būdingi uždegiminiai ir degeneraciniai raumenų (polimiozitas) arba raumenų ir odos (dermatomiozitas) pokyčiai. Specifiškiausia odos apraiška yra heliotropinis bėrimas.
Raumenų pažeidimas yra simetriškas ir apima silpnumą, tam tikrą jautrumą ir vėlesnę proksimalinių dubens juostos raumenų atrofiją. Komplikacijos gali būti visceralinių organų pažeidimas ir piktybiniai navikai. Diagnozė pagrįsta klinikiniais požymiais ir raumenų disfunkcijos įvertinimu, matuojant fermentų kiekį, atliekant MRT, elektromiografiją ir raumenų biopsiją. Gydymas apima gliukokortikoidus, kartais kartu su imunosupresantais arba intraveniniais imunoglobulinais.
Moterys serga dvigubai dažniau nei vyrai. Liga gali pasireikšti bet kuriame amžiuje, tačiau dažniausiai nustatoma nuo 40 iki 60 metų; vaikams – nuo 5 iki 15 metų.
Kas sukelia dermatomiozitą ir polimiozitą?
Manoma, kad ligos priežastis yra autoimuninė reakcija į raumenų audinį genetiškai predisponuotiems asmenims. Liga dažniau pasireiškia esant sunkiai šeimos anamnezei ir tam tikrų HLA antigenų (DR3, DR52, DR56) nešiotojams. Galimi sukėlėjai yra virusinis miozitas ir piktybiniai navikai. Yra pranešimų apie panašių į pikornavirusus struktūrų aptikimą raumenų ląstelėse; be to, virusai gali sukelti panašias ligas gyvūnams. Piktybinių navikų ryšys su dermatomiozitu (daug rečiau nei su polimiozitu) rodo, kad naviko augimas taip pat gali būti ligos vystymosi veiksnys dėl autoimuninių reakcijų į bendrus naviko ir raumeninio audinio antigenus pradžios.
IgM, IgG ir trečiojo komplemento komponento sankaupos randamos griaučių raumenų kraujagyslių sienelėse; tai ypač būdinga vaikų dermatomiozitui. Sergant polimiozitu, pacientams taip pat gali išsivystyti kiti autoimuniniai procesai.
Dermatomiozito ir polimiozito patofiziologija
Patologiniai pokyčiai apima ląstelių pažeidimą ir atrofiją įvairaus sunkumo uždegimo fone. Viršutinių ir apatinių galūnių raumenys, taip pat veidas, pažeidžiami mažiau nei kiti griaučių raumenys. Ryklės ir viršutinės stemplės dalies visceralinių raumenų, rečiau širdies, skrandžio ar žarnyno, pažeidimas gali sukelti minėtų organų disfunkciją. Didelė mioglobino koncentracija dėl rabdomiolizės gali sukelti inkstų pažeidimą. Taip pat gali pasireikšti uždegiminiai sąnarių ir plaučių pokyčiai, ypač pacientams, turintiems antisintetazės antikūnų.
Dermatomiozito ir polimiozito simptomai
Polimiozito pradžia gali būti ūminė (ypač vaikams) arba poūmė (dažniau suaugusiesiems). Ūminė virusinė infekcija kartais pasireiškia prieš ligą arba yra jos pasireiškimo priežastis, o dažniausios jos apraiškos yra proksimalinių raumenų silpnumas arba odos bėrimai. Skausmas yra silpnesnis nei silpnumas. Gali išsivystyti poliartralgija, Raynaud fenomenas, disfagija, plaučių sutrikimai, bendri simptomai (padidėjusi kūno temperatūra, sumažėjęs kūno svoris, silpnumas). Raynaud fenomenas dažnai nustatomas pacientams, sergantiems gretutinėmis jungiamojo audinio ligomis.
Raumenų silpnumas gali progresuoti per kelias savaites ar mėnesius. Tačiau, kad kliniškai pasireikštų raumenų silpnumas, turi būti pažeista bent 50% raumenų skaidulų (taigi, raumenų silpnumo buvimas rodo miozito progresavimą). Pacientams gali būti sunku pakelti rankas virš pečių lygio, lipti laiptais ar atsistoti iš sėdimos padėties. Dėl didelio dubens ir pečių juostos raumenų silpnumo pacientai gali būti priversti judėti neįgaliojo vežimėlyje arba gulėti lovoje. Jei pažeisti kaklo lenkiamieji raumenys, neįmanoma pakelti galvos nuo pagalvės. Ryklės ir viršutinės stemplės raumenų pažeidimas sukelia rijimo sutrikimus ir regurgitaciją. Apatinių, viršutinių galūnių ir veido raumenys paprastai nepažeidžiami. Tačiau gali išsivystyti galūnių kontraktūros.
Dermatomiozito metu stebimi odos bėrimai paprastai būna tamsios spalvos ir eriteminiai. Taip pat būdinga violetinė periorbitalinė edema (heliotropinis bėrimas). Odos bėrimai gali būti šiek tiek iškilę virš odos lygio ir būti lygūs arba pleiskanojantys; bėrimų lokalizacija yra kakta, kaklas, pečiai, krūtinė, nugara, dilbiai, blauzdų apatinė dalis, antakiai, kelių sritis, vidiniai malleoliai, tarpfalanginių ir delninių sąnarių nugariniai paviršiai, šoninė pusė (Gotrono simptomas). Galima nagų pagrindo arba periferijos hiperemija. Ant pirštų šoninio paviršiaus gali išsivystyti deskvamatyvus dermatitas, lydimas įtrūkimų. Pirminiai odos pažeidimai dažnai išnyksta be pasekmių, tačiau gali sukelti antrinius pokyčius, tokius kaip tamsi pigmentacija, atrofija, randai ar vitiligas. Gali išsivystyti poodinės kalcifikacijos, ypač vaikams.
Maždaug 30 % pacientų išsivysto poliartralgija arba poliartritas, dažnai lydimi edemos ir sąnario išsiliejimo. Tačiau sąnarių apraiškų sunkumas yra nedidelis. Jos dažniau pasireiškia, kai pacientams aptinkami antikūnai prieš Jo-1 ar kitas sintetazes.
Vidaus organų (išskyrus ryklę ir viršutinę stemplės dalį) pažeidimas sergant polimiozitu pasitaiko rečiau nei sergant kitomis reumatinėmis ligomis (ypač SRV ir sistemine skleroze). Retai, ypač sergant antisintetazės sindromu, liga pasireiškia intersticiniu pneumonitu (dusuliu ir kosuliu). Gali išsivystyti širdies aritmijos ir laidumo sutrikimai, tačiau jie paprastai būna besimptomiai. Virškinimo trakto sutrikimai dažnesni vaikams, sergantiems ir vaskulitu, ir gali pasireikšti vėmimu su krauju, melena ir žarnyno perforacija.
Kur skauda?
Polimiozito klasifikacija
Yra 5 polimiozito tipai.
- Pirminis idiopatinis polimiozitas, kuris gali pasireikšti bet kuriame amžiuje, neapima odos.
- Pirminis idiopatinis dermatomiozitas yra panašus į pirminį idiopatinį polimiozitą, tačiau pažeidžia odą.
- Su piktybiniais navikais susijęs polimiozitas ir dermatomiozitas gali pasireikšti bet kokio amžiaus pacientams; jų vystymasis dažniausiai stebimas vyresnio amžiaus pacientams, taip pat pacientams, sergantiems kitomis jungiamojo audinio ligomis. Piktybinių navikų atsiradimas gali būti stebimas tiek per 2 metus iki miozito pradžios, tiek per 2 metus po jo.
- Vaikų polimiozitas arba dermatomiozitas yra susijęs su sisteminiu vaskulitu.
- Polimiozitas ir dermatomiozitas taip pat gali pasireikšti pacientams, sergantiems kitomis jungiamojo audinio ligomis, dažniausiai progresuojančia sistemine skleroze, mišria jungiamojo audinio liga ir SRV.
Liemens raumenų miozito priskyrimas polimiozito grupei yra neteisingas, nes pastarasis yra atskira liga, kuriai būdingi klinikiniai požymiai, panašūs į lėtinio idiopatinio polimiozito. Tačiau jis vystosi senatvėje, dažnai pažeidžia distalinių kūno dalių (pavyzdžiui, viršutinių ir apatinių galūnių) raumenis, trunka ilgiau, blogiau reaguoja į gydymą ir pasižymi tipišku histologiniu vaizdu.
Dermatomiozito ir polimiozito diagnozė
Polimiozitą reikėtų įtarti pacientams, kuriems pasireiškia proksimalinių raumenų silpnumas su jautrumu arba be jo. Dermatomiozito įvertinimas būtinas pacientams, kuriems pasireiškia į heliotropą ar Gotrono požymį panašus bėrimas, taip pat pacientams, kuriems pasireiškia polimiozito apraiškos kartu su bet kokiais odos pažeidimais, būdingais dermatomiozitui. Klinikiniai polimiozito ir dermatomiozito požymiai gali būti panašūs į sisteminės sklerozės arba, rečiau, SRV ar vaskulito požymius. Diagnozės tikrumas padidėja, jei atitinkate kuo daugiau iš šių penkių kriterijų:
- proksimalinių raumenų silpnumas;
- būdingi odos bėrimai;
- padidėjęs raumenų audinio fermentų aktyvumas (kreatinkinazė arba, jei jos aktyvumas nepadidėja, aminotransferazės arba aldolazė);
- būdingi miografijos ar MRT pokyčiai;
- būdingi histologiniai pokyčiai raumeninio audinio biopsijoje (absoliutus kriterijus).
Raumenų biopsija gali atmesti kai kurias kliniškai panašias būkles, tokias kaip kamieninių raumenų miozitas ir virusinės infekcijos sukelta rabdomiolizė. Histologinio tyrimo metu nustatyti pokyčiai gali skirtis, tačiau būdingi lėtinis uždegimas, raumenų degeneracijos ir regeneracijos židiniai. Prieš pradedant potencialiai toksinį gydymą, būtina tiksli diagnozė (dažniausiai histologiniu patvirtinimu). MRT gali aptikti raumenų edemos ir uždegimo židinius, po kurių atliekama tikslinė jų biopsija.
Laboratoriniai tyrimai gali patvirtinti arba, priešingai, paneigti įtarimą dėl ligos buvimo, taip pat yra naudingi vertinant jos sunkumą, galimybę derinti su kita panašia patologija ir diagnozuojant komplikacijas. Nepaisant to, kad kai kuriems pacientams aptinkami antinukleariniai antikūnai, šis reiškinys labiau būdingas kitoms jungiamojo audinio ligoms. Apie 60% pacientų turi antikūnų prieš branduolių antigeną (PM-1) arba ištisas užkrūčio liaukos ląsteles ir Jo-1. Autoantikūnų vaidmuo ligos patogenezėje lieka neaiškus, nors žinoma, kad antikūnai prieš Jo-1 yra specifinis antisintetazės sindromo, įskaitant fibrozuojantį alveolitą, plaučių fibrozę, artritą ir Raynaudo fenomeną, žymuo.
Periodiškas kreatinkinazės aktyvumo vertinimas yra naudingas stebint gydymą. Tačiau pacientams, sergantiems dideliu raumenų nykimu, fermentų aktyvumas gali būti normalus, nepaisant lėtinio aktyvaus miozito. MRT, raumenų biopsija arba padidėjęs kreatinkinazės aktyvumas dažnai padeda atskirti polimiozito atkrytį nuo gliukokortikoidų sukeltos miopatijos.
Kadangi daugeliui pacientų diagnozuoti nediagnozuoti piktybiniai navikai, kai kurie autoriai rekomenduoja visus suaugusiuosius, sergančius dermatomiozitu, ir tuos, kurie serga polimiozitu ir yra vyresni nei 60 metų, tikrinti pagal šią schemą: fizinė apžiūra, įskaitant krūtų, dubens ir tiesiosios žarnos tyrimus (įskaitant išmatų tyrimą dėl slapto kraujo); pilnas kraujo tyrimas; kraujo chemija; mamografija; karcinoembrioninio antigeno tyrimas; šlapimo tyrimas; krūtinės ląstos rentgenograma. Kai kurie autoriai abejoja tokio patikrinimo poreikiu jaunesniems pacientams, kuriems nėra klinikinių piktybinių navikų požymių.
Ką reikia išnagrinėti?
Kaip patikrinti?
Dermatomiozito ir polimiozito gydymas
Kol uždegimas nesumažės, fizinį aktyvumą reikia riboti. Gliukokortikoidai yra pirmos eilės vaistai. Ūminėje ligos stadijoje suaugusiems pacientams reikia skirti prednizoloną (geriamąjį) 40–60 mg per parą doze. Reguliarus kreatinkinazės aktyvumo nustatymas yra ankstyvas veiksmingumo rodiklis: daugumai pacientų, padidėjus raumenų jėgai, per 6–12 savaičių pastebimas sumažėjimas arba normalizavimasis. Normalizavus fermentų aktyvumą, prednizolono dozė mažinama: pirmiausia maždaug 2,5 mg per parą per savaitę, vėliau greičiau; jei padidėjęs raumenų fermentų aktyvumas vėl padidėja, hormono dozė vėl didinama. Pasveikę pacientai gali apsieiti be gliukokortikoidų, tačiau dažniausiai suaugusiems pacientams reikalingas ilgalaikis gliukokortikoidų gydymas (10–15 mg prednizolono per parą). Pradinė prednizolono dozė vaikams yra 30–60 mg/m2 vieną kartą per parą. Esant remisijai > 1 metus vaikams, gliukokortikoidų gydymą galima nutraukti.
Kai kuriais atvejais pacientams, vartojantiems dideles gliukokortikoidų dozes, staiga padidėja raumenų silpnumas, kuris gali būti susijęs su gliukokortikoidinės miopatijos išsivystymu.
Jei gliukokortikoidų terapija nepakankamai veiksminga, taip pat atsiradus gliukokortikoidų miopatijai ar kitoms komplikacijoms, dėl kurių reikia mažinti dozę arba nutraukti prednizolono vartojimą, reikia vartoti imunosupresantus (metotreksatą, ciklofosfamidą, azatiopriną, ciklosporiną). Kai kurie pacientai ilgiau nei 5 metus gali vartoti tik metotreksatą (dažniausiai dozėmis, viršijančiomis RA gydymui vartojamas dozes). Į veną leidžiami imunoglobulinai gali būti veiksmingi pacientams, kurie atsparūs vaistų terapijai, tačiau jų vartojimas padidina gydymo kainą.
Su pirminiais ir metastazavusiais navikais susijęs miozitas, taip pat liemens raumenų miozitas, paprastai yra atsparesni gliukokortikoidų terapijai. Su piktybiniais navikais susijusio miozito remisija įmanoma pašalinus naviką.
Kokia yra dermatomiozito ir polimiozito prognozė?
Ilgalaikė remisija (ir net klinikinis pasveikimas) per 5 metus stebima daugiau nei pusei gydytų pacientų; vaikams šis skaičius yra didesnis. Tačiau recidyvas gali įvykti bet kuriuo metu. Bendras penkerių metų išgyvenamumas yra 75 %, vaikams jis didesnis. Suaugusiųjų mirties priežastys yra sunkus ir progresuojantis raumenų silpnumas, disfagija, sumažėjusi mityba, aspiracinė pneumonija arba kvėpavimo nepakankamumas dėl plaučių infekcijų. Polimiozitas yra sunkesnis ir atsparesnis gydymui, jei pažeista širdis ir plaučiai. Vaikams mirtis gali ištikti dėl žarnyno vaskulito. Bendrą ligos prognozę taip pat lemia piktybinių navikų buvimas.


 [
[