Medicinos ekspertas
Naujos publikacijos
Smegenų disgenezė
Paskutinį kartą peržiūrėta: 04.07.2025

Visas „iLive“ turinys yra peržiūrėtas medicinoje arba tikrinamas, kad būtų užtikrintas kuo didesnis faktinis tikslumas.
Mes turime griežtas įsigijimo gaires ir susiejamos tik su geros reputacijos žiniasklaidos svetainėmis, akademinių tyrimų institucijomis ir, jei įmanoma, medicininiu požiūriu peržiūrimais tyrimais. Atkreipkite dėmesį, kad skliausteliuose ([1], [2] ir tt) esantys numeriai yra paspaudžiami nuorodos į šias studijas.
Jei manote, kad bet koks mūsų turinys yra netikslus, pasenęs arba kitaip abejotinas, pasirinkite jį ir paspauskite Ctrl + Enter.
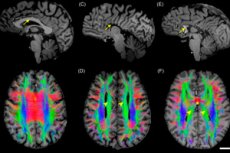
Dažnos vaikų neurologinės problemos yra patologijos, kurių atsiradimas yra pagrįstas netinkamu intrauterininiu smegenų vystymusi. Tokie sutrikimai vadinami „smegenų disgeneze“; kalbame apie daugiafaktorines būkles, kurios dažnai neturi ryškaus klinikinio vaizdo. Daugeliu atvejų tėvai kreipiasi pagalbos į gydytoją, skundžiasi mokymosi sunkumais, traukuliais, motoriniu išsiblaškymu, vaiko elgesio nukrypimais. Smegenų disgenezė atpažįstama tik atliekant KT arba branduolinio magnetinio rezonanso tomografiją. Apskritai sutrikimo vystymosi mechanizmai nėra pakankamai ištirti.
Epidemiologija
Smegenų vystymosi defektai sudaro apie 20 % visų vystymosi defektų. Pasak ekspertų, įgimtų centrinės nervų sistemos sutrikimų dažnis svyruoja nuo 1 iki 2 atvejų 1000 naujagimių. [ 1 ], [ 2 ]
Tarp įgimtų smegenų vystymosi anomalijų vieną iš pirmųjų vietų užima žievės disgenezė, kuri tampa pagrindine vaikų epilepsijos sindromo atsiradimo priežastimi. Apskritai įgimtos smegenų anomalijos nustatomos maždaug 30% visų vaikystėje diagnozuotų disgenezės atvejų.
Žievės disgenezė stebima 25–40 % pacientų, turinčių smegenų vystymosi defektų, ir dažnai lydima epilepsinio sindromo ar kitų tipų simptominės epilepsijos.
Tarp įgimtų smegenų anomalijų gana dažnai stebima žievės disgenezė, kurią lemia platus praktinis neurovaizdinės diagnostikos, ypač neurosonografijos, magnetinio rezonanso tomografijos, kompiuterinės tomografijos, naudojimas.
Priežastys smegenų disgenezė
Akivaizdžiausios smegenų disgenezės priežastys laikomos:
- sutrikusi intrauterininė nervų sistemos raida (vystymosi stadijoje);
- nervų sistemos pažeidimas ankstyvosios embriogenezės stadijoje dėl genų mutacijų, motinos infekcinių ligų nėštumo metu, radiacijos poveikio, trauminių sužalojimų, vaisiaus sąlyčio su cheminėmis medžiagomis ir toksinais.
Tarp infekcijų, kurios daro žalingą poveikį vaisiaus nervų sistemai, ypač reikėtų atkreipti dėmesį į raudonukę, toksoplazmozę, virusinį hepatitą ir citomegalovirusinę infekciją.
Dažniausiai nenormalų intrauterininį vystymąsi sukelia neigiamas nepalankių veiksnių poveikis motinos ir kūdikio organizmui, turintis teratogeninį poveikį. Egzogeninės disgenezės priežastys gali būti:
- radioaktyvioji spinduliuotė;
- cheminių medžiagų poveikis;
- padidėjusi temperatūra;
- aukšto dažnio srovių poveikis;
- nepatenkinamos aplinkos sąlygos, dėl kurių į moters organizmą patenka toksiški produktai.
Be to, kai kurie vaistai ir hormoniniai preparatai, kuriuos būsimoji mama gali vartoti nežinodama apie nėštumą, taip pat gali turėti teratogeninį poveikį. Yra įrodymų, kad daugelis vaistų lengvai prasiskverbia pro placentą ir patenka į kūdikio kraujotakos sistemą. Pavojingos gali būti ne tik stiprios medžiagos, bet ir įprasti vaistai didelėmis dozėmis ir net multivitaminų kompleksai. [ 3 ]
Metabolizmo sutrikimai, virusinės ir kitos infekcijos, įskaitant tas, kurios turi latentinę besimptomę eigą, taip pat gali išprovokuoti intrauterininius vystymosi sutrikimus, tokius kaip disgenezė. Ypač pavojingais laikomi šie:
- hipertireozė;
- medžiagų apykaitos sutrikimai;
- cukrinis diabetas;
- sifilis;
- citomegalovirusinė infekcija;
- raudonukės;
- listeriozė;
- toksoplazmozė.
Nėščios moters gyvenimas daro itin neigiamą poveikį nėštumo eigai ir negimusio vaiko sveikatai. Teratogeninį poveikį sukelia:
- alkoholio vartojimas;
- rūkymas;
- priklausomybė.
Rizikos veiksniai
Šie veiksniai laikomi predisponuojančiais smegenų disgenezės vystymuisi:
- paveldimas polinkis (susiję patologijos atsiradimo atvejai, autosominiu paveldėjimo tipu arba susiję su X chromosoma);
- spontaninė mutacija;
- chromosomų pertvarka;
- intrauterinė infekcija (daugiausia virusinės kilmės) arba trauminiai sužalojimai;
- intoksikacijų, vaistų, cheminių medžiagų įtaka gimdos vystymosi stadijoje;
- mirtinas alkoholio sindromas, kurį sukelia motinos alkoholizmas nėštumo metu;
- ūminis maistinių medžiagų trūkumas vaisiui;
- sunkūs medžiagų apykaitos sutrikimai būsimoje motinoje.
Šiuo metu mokslininkai negali nustatyti vienos pagrindinės smegenų disgenezės priežasties, todėl būtina pasverti esamus rizikos veiksnius. [ 4 ]
Pathogenesis
Žmogaus smegenų vystymasis prasideda intrauterininėje stadijoje ir aktyviai tęsiasi po gimimo. Pasak ekspertų, dešinysis smegenų pusrutulis yra atsakingas už vaizdinį ir kūrybinį mąstymą, motorinę koordinaciją, pusiausvyrą, erdvinį regimąjį ir kinestetinį imlumą. Kairysis smegenų pusrutulis lemia matematinius, simbolinius, loginius, kalbos, analitinius gebėjimus, užtikrina informacijos priėmimą per klausą, tikslinius nustatymus ir schemas. Vienos smegenys yra dviejų pusrutulių, glaudžiai sujungtų vienas su kitu neurofibrozine sistema (corpus callosum), darbas.
Didžioji smegenų jungtis yra tarp smegenų pusrutulių, pakaušio-parietalinėje srityje. Ją sudaro 200 milijonų nervinių skaidulų ir ji užtikrina koordinuotą smegenų darbą bei informacijos perdavimą tarp pusrutulių. Esant tokiam sutrikimui kaip smegenų disgenezė, nukenčia žmogaus kognityvinė funkcija. Esant netinkamam laidumui per didžiąją smegenų jungties kūnelį, dominuojantis pusrutulis patiria padidėjusį krūvį, o kitas praktiškai neaktyvus. Nutrūksta ryšys tarp dviejų smegenų „pusių“. Dėl to nukenčia erdvinė orientacija, atsiranda disbalansas, pacientas negali teisingai suvokti savo kūno, tinkamai reaguoti emociškai. Sutrinka priekinių galūnių suvokimo funkcija. [ 5 ]
Vaikai, turintys smegenų disgenezę, dažnai nemoka ropoti ir sunkiai vaikšto, skaito bei rašo. Informacija daugiausia suvokiama per klausą ir regėjimą. Nesant gydymo ir medicininės reabilitacijos, tokiems pacientams vėliau išsivysto daug problemų, susijusių su bendru vystymusi ir mokymusi. [ 6 ]
Simptomai smegenų disgenezė
Klinikiniai simptomai visiems pacientams pasireiškia skirtingai, todėl diagnostika atliekama skirtingu metu. Pavyzdžiui, sunkios smegenų disgenezės formos nustatomos ankstyvoje vaikystėje, o suaugusiesiems sutrikimas gali būti latentinis ir diagnozuojamas atsitiktinai.
Vaikai, kuriems naujagimių laikotarpiu nustatyta smegenų disgenezė, gali turėti normalią ir gana sveiką išvaizdą, o vystymosi rodikliai sutampa su įprastais iki trijų mėnesių amžiaus. Nuo 3 mėnesių gali pasireikšti pirmieji patologiniai požymiai, tokie kaip epilepsijos priepuoliai, kūdikių spazmai ir kt.
Klinikinį vaizdą gali atspindėti šie požymiai:
- smegenų jungties formavimosi ir vėlesnio vystymosi sutrikimas;
- smegenų skilvelių ertmės cistinė dilatacija, smegenų mantijos anomalija;
- hidrocefalija;
- regos ir klausos nervų atrofija;
- mikroencefalija;
- naviko procesai (įskaitant cistas) smegenų pusrutulių srityje;
- nepilnas konvoliucijų susidarymas;
- ankstyvas lytinis vystymasis;
- stuburo anomalija (spina bifida, slankstelių lanko nesuaugimas);
- Aikardo sindromas (ankstyva miokloninė encefalopatija);
- lipomos;
- įvairių tipų virškinimo sistemos patologijos;
- atsilikęs psichomotorinis vystymasis;
- intelektualinis ir fizinis atsilikimas;
- koordinacijos sutrikimai;
- kitų organų, įskaitant raumenų ir skeleto sistemą, defektai;
- sumažėjęs raumenų tonusas.
Santykinai lengvais disgenezės atvejais, esant normaliam protiniam ir motoriniam vystymuisi, gali būti pastebėti sutrikusio informacijos mainų tarp smegenų pusrutulių požymiai. [ 7 ]
Pirmieji požymiai
Kūdikių smegenų disgenezė dažniausiai nustatoma po trijų gyvenimo mėnesių, nors patologiją galima diagnozuoti net ir intrauterininės raidos stadijoje. Pirmieji kūdikių sutrikimo požymiai paprastai yra šie:
- traukulių, kūdikių spazmų atsiradimas;
- traukuliai;
- rėkimo susilpnėjimas;
- regėjimo, uoslės ir (arba) lytėjimo sutrikimai;
- bendravimo sutrikimai; [ 8 ]
- raumenų hipotonijos požymiai (sumažėjęs refleksinis aktyvumas, gausus seilėtekis, fizinio vystymosi slopinimas, silpnas motorinis aktyvumas, sutrikusi sugriebimo funkcija).
Vyresnio amžiaus žmonėms disgenezei būdingas klausos ir regos atminties pablogėjimas, motorinės koordinacijos ir termoreguliacijos (hipotermijos) sutrikimas.
Kūdikių spazmai yra staigūs konvulsiniai galūnių lenkimo-tiesimo procesai. Raumenų hipotonijai būdingas sumažėjęs raumenų tonusas (gali būti derinamas su raumenų jėgos praradimu).
Dažniau pasitaiko nesindrominiai disgenezės tipai, kurie ilgą laiką išlieka besimptomiai ir aptinkami beveik atsitiktinai – pavyzdžiui, diagnozuojant protinį atsilikimą, traukulius ar didelį galvos dydį. Makrocefalija iš dalies atsiranda dėl milžiniškų cistinių darinių, esančių už trečiojo skilvelio. Rečiau gali būti stebimi endokrinologiniai sutrikimai.
Sindrominės smegenų disgenezės formos yra šios:
- Aikardo sindromas – dažniausiai pasireiškia mergaitėms, jam būdingi infantilūs spazmai, specifinės gyslainės spragos ir slankstelių-šonkaulių defektai. Patologijos baigtis dažnai būna nepalanki: pacientams ir toliau pasireiškia traukuliai ir didelis protinis atsilikimas.
- Šeiminis sindromas su genitalijų patologija, galintis pasireikšti mikrocefalija ir kitais centrinės nervų sistemos defektais.
- Andermanno sindromui būdingas periferinės nervų sistemos pažeidimas kartu su smegenų disgeneze (arba hipotrofija).
- Periodinio hiperhidrozės ir hipotermijos sindromas (atvirkštinis Šapiro sindromas).
Corpus Callosum disgenezė
Disgenezė yra įgimta smegenų patologija, nes ji pradeda vystytis dar prenatalinėje stadijoje, veikiant įvairiems veiksniams. Antrinė didžiojo smegenų jungties kūno disgenezė laikoma antriniu pertvaros skaidriosios jungties destrukcija: tokį defektą galima vizualizuoti vainikinėje projekcijoje neurosonografijos metu. Su pertvaros skaidriosios jungties disgeneze siejama daug patologijų, įskaitant akveduko stenozę antrinės hidrocefalijos fone, didžiojo smegenų jungties kūno agenezę, Chiari II anomaliją, migracijos defektą ir septooptinę displaziją. Sergant septooptine displazija, stebima pertvaros skaidriosios jungties disgenezė ir regos nervo kanalų, nervinių skaidulų bei chiazmos hipoplazija. Dauguma pacientų, sergančių šia patologija, papildomai kenčia nuo hipofizės-hipotalaminės sistemos sutrikimų. [ 9 ]
Vaiko smegenų jungties disgenezė pažeidžia nervinius rezginius, jungiančius abu smegenų pusrutulius, būtent smegenų jungties raumenį, kuris yra suplokštėjęs ir yra po smegenų žieve. Liga gali būti įvairaus sunkumo:
- Pastebimas lengvas disgenezės laipsnis, išsaugant intelektinius gebėjimus ir motorinę veiklą. Yra tik impulsinių signalų perdavimo tarp pusrutulių sutrikimai.
- Sudėtingą laipsnį lydi ne tik bendri disgenezės požymiai, bet ir kiti smegenų vystymosi sutrikimai. Būdingi ryškūs nervinių jungčių sutrikimai, traukuliai ir akivaizdus protinės raidos slopinimas.
Komplikacijos ir pasekmės
Įgimtų smegenų anomalijų pasekmės gali būti suskirstytos į tris galimybes:
- Beveik visiškas pasveikimas, be matomų sutrikimų ir paciento grįžimas į įprastą gyvenimo veiklą.
- Liekamasis poveikis, kuris nekelia grėsmės paciento gyvybei, bet tam tikru mastu riboja jo kasdienę ir socialinę veiklą.
- Sunkūs sutrikimai, reikšmingi intelekto sutrikimai.
Disgenezės pasekmių sunkumas priklauso nuo patologinių smegenų pokyčių apimties, taip pat nuo priežasties, kuri išprovokavo šią patologiją. Laiku diagnozuota ir tinkamai parinktas gydymas yra labai svarbūs. [ 10 ]
Apskritai daugelis pacientų, sergančių smegenų disgeneze, patiria vidutinio sunkumo ar sunkius intelekto sutrikimus ir fizinį atsilikimą.
Diagnostika smegenų disgenezė
Sunkiais smegenų disgenezės atvejais diagnostika gali būti atliekama jau vizualiai apžiūrint naujagimį. Papildomi tyrimai gali būti skirti raumenų hipotonijai naujagimių laikotarpiu, traukulių atsiradimui, protiniam atsilikimui nustatyti.
Įprasti diagnostikos metodai apima:
- atrankinė patikra ir akušerinis ultragarsinis tyrimas nėštumo metu;
- neurosonografija per momenėlio sritį per pirmuosius 12–18 kūdikio gyvenimo mėnesių;
- elektroencefalografija su galimu vaizdo stebėjimu;
- magnetinio rezonanso tomografija. [ 11 ]
Norint nustatyti su disgeneze ir somatinėmis patologijomis susijusius sutrikimus, atliekamas inkstų, širdies ir pilvo organų ultragarsinis tyrimas. Taip pat gali prireikti genetinio konsultavimo. Laboratoriniai tyrimai atliekami kaip bendro organizmo būklės įvertinimo dalis: atliekami bendri kraujo ir šlapimo tyrimai, rečiau – smegenų skysčio tyrimas.
Instrumentinė diagnostika vaikystėje, atvirų momenėlių laikotarpiu, dažniausiai atliekama neurosonografija – prieinama, mobili, saugi ir informatyvi procedūra. Neurosonografija gali būti taikoma tiek įgimtiems, tiek infekciniams, neuroplastiniams ar trauminiams smegenų pažeidimams nustatyti. [ 12 ]
Diferencialinė diagnostika
Diagnozuojant smegenų disgenezę naujagimių laikotarpiu, reikia diferencijuoti šias patologines būkles:
- uždarymo defektai, cefalocelė, meningocelė, mielomeningocelė;
- Chiari malformacija;
- smegenėlių anomalijos, ventralinės indukcijos sutrikimai;
- Dandy-Walkerio malformacija;
- smegenėlių displazija ir hipoplazija; [ 13 ]
- smegenų jungties hipoplazija ir aplazija; [ 14 ]
- holoprosencefalija;
- migracijos defektai, heterotopija, lissencephalija, polimikrogrija, šizencefalija;
- proliferacija ir neuronų diferenciacija;
- akveduko stenozė;
- fakomatozės (Sturge-Weber sindromas);
- kraujagyslių malformacijos.
Su kuo susisiekti?
Gydymas smegenų disgenezė
Medicina negali visiškai išgydyti smegenų disgenezės. Gydytojai skiria gydymą centrinės nervų sistemos veikimui koreguoti, patologiniams simptomams pašalinti, pacientų intelektinei veiklai normalizuoti. Terapinis režimas kiekvienam pacientui parenkamas individualiai, atsižvelgiant į patologijos sunkumą.
Siekiant palengvinti būklę, skiriami šie vaistai:
- Fenobarbitalis padeda sumažinti kūdikių spazmų dažnį. Dažniausiai vaikams jis skiriamas 50 mg per parą, o suaugusiesiems – 200 mg per parą.
- Benzodiazepinai sulėtina psichomotorines reakcijas ir mažina traukulių dažnį. Pradinė 5–10 mg diazepamo dozė koreguoja elgesio sutrikimus, atpalaiduoja raumenis.
- Kortikosteroidai pašalina net sudėtingus epilepsijos priepuolius, tačiau reikalauja kruopštaus dozės parinkimo ir laipsniško vaisto vartojimo nutraukimo. Šalutinis poveikis pasireiškia daugiausia ilgalaikio tokių vaistų vartojimo fone ir gali pasireikšti elektrolitų sutrikimais, hiperglikemija, sutrikusia gliukozės tolerancija, osteoporoze, hipertenzija ir kt.
- Neuroleptikai vartojami psichikos sutrikimams išvengti, tačiau gydymą tokiais vaistais reikia atlikti atsargiai, nes kai kuriais atvejais neuroleptikai gali padidinti traukulių dažnį.
- Nootropikai normalizuoja smegenų funkcijas. Ypač plačiai paplitęs yra nootropinis vaistas hopanteno rūgštis Pantogam: jo vartojimas kaip neurometabolinio korekcinio gydymo režimo dalis padeda pagerinti psichosomatinę sveikatą ir optimizuoti vaikų, sergančių smegenų disgeneze, gyvenimo kokybę. Neuropeptidai optimizuoja neuroninius ryšius ir yra plačiai naudojami neuropediatrijos srityje kaip veiksminga ir saugi priemonė pacientų psichinėms ir motorinėms funkcijoms gerinti.
Be vaistų vartojimo, gali būti paskirta chirurginė intervencija.
Chirurginis gydymas
Chirurgo pagalba reikalinga norint stimuliuoti klajoklio nervą esant smegenų disgenezei. Tam naudojamas specialus klajoklio nervo stimuliatorius, kurį sudaro impulsų generatorius ir baterija, taip pat jungiamasis laidas su platinos elektrodais. Generatorius implantuojamas kairėje poraktinėje zonoje, elektrodai tvirtinami kaklo srityje prie kairiojo klajoklio nervo (X galvinis nervas).
Implantacija atliekama taikant bendrąją nejautrą, o pati procedūra trunka apie 60–90 minučių. Operacijos metu kairėje pažastyje ir kaklo srityje padaromi du pjūviai, skirti teisingam impulsų generatoriaus ir elektrodų išdėstymui. Implanto funkcionalumas tikrinamas tiesiogiai procedūros metu. Po operacijos pacientas dar kelias dienas praleidžia ligoninėje.
Ką suteikia šis disgenezės gydymo būdas? Blokuojamas traukulių atsiradimas, pagerėja koncentracija ir nuotaika, gyvenimo kokybė. Šis poveikis ypač pastebimas pacientams, kurie jau vartojo vaistus, ypač vaistus nuo epilepsijos.
Chirurginė intervencija taikoma tais atvejais, kai kiti terapiniai metodai neduoda reikiamo rezultato, o pati smegenų disgenezės patologija kelia grėsmę gyvybiškai svarbių organų komplikacijoms. [ 15 ]
Prevencija
Prevencinės priemonės turėtų būti taikomos ruošiantis nėštumui ir numatomam pastojimui. Pagrindinis disgenezės prevencijos tipas apima šiuos punktus:
- Moters mitybos optimizavimas per visą reprodukcinį laikotarpį, reguliarus vitaminų ir mineralų komponentų vartojimas specialių vaistinių maisto papildų pavidalu arba plečiant ir praturtinant mitybą.
- Atsisakyti nesveiko maisto ir alkoholio vartojimo.
- Cukrinio diabeto prevencija ruošiantis nėštumui ir nėštumo metu, nutukimo vystymosi prevencija.
- Apsinuodijimo ir žalingo poveikio (sunkieji metalai, pesticidai, tam tikri vaistai, rentgeno nuotraukos) prevencija. Bet kokių vaistų vartojimas moteriai turėtų būti kuo labiau pagrįstas.
- Infekcijų vystymosi prevencija, ankstyva vakcinacija nuo raudonukės (jei moteris nebuvo vakcinuota arba vaikystėje nesirgo raudonuke).
Prognozė
Jei smegenų disgenezė nėra derinama su kitais raidos sutrikimais, prognozę galima apibūdinti kaip palankią. Daugiau nei 80 % vaikų pacientų praktiškai nepatiria jokių rimtų ligos pasekmių arba įgyja ribinius neurologinius sutrikimus.
Svarbu suprasti, kad pagrindinis disgenezės pavojus yra tas, kad vaikas netenka galimybės įtvirtinti įgytų įgūdžių ir gebėjimų, dažnai jam tenka daug ko išmokti iš naujo. Pacientui reikia nuolat grįžti prie palaikomųjų gydymo kursų, o tai ypač svarbu didėjant smegenų apkrovai su amžiumi. Reguliarios terapijos poreikis išlieka bent iki 14 metų amžiaus, kol galutinai susiformuoja tarpšonkauliniai ryšiai. Be to, šio proceso pagreitinti neįmanoma, nes tokio „pagreičio“ pasekmės gali būti nenuspėjamos.
Tikslesnės ligos prognozės pateikti neįmanoma: smegenų disgenezė pasireiškia gana retai ir dar nėra pakankamai iki galo ištirta.

