Medicinos ekspertas
Naujos publikacijos
Chlamydia trachomatis (Chlamydia trachomatis)
Paskutinį kartą peržiūrėta: 06.07.2025

Visas „iLive“ turinys yra peržiūrėtas medicinoje arba tikrinamas, kad būtų užtikrintas kuo didesnis faktinis tikslumas.
Mes turime griežtas įsigijimo gaires ir susiejamos tik su geros reputacijos žiniasklaidos svetainėmis, akademinių tyrimų institucijomis ir, jei įmanoma, medicininiu požiūriu peržiūrimais tyrimais. Atkreipkite dėmesį, kad skliausteliuose ([1], [2] ir tt) esantys numeriai yra paspaudžiami nuorodos į šias studijas.
Jei manote, kad bet koks mūsų turinys yra netikslus, pasenęs arba kitaip abejotinas, pasirinkite jį ir paspauskite Ctrl + Enter.
Šiuo metu žinomi 14 Chlamydia trachomatis biovaro serovarų, kurie sukelia daugiau nei 20 nozologinių formų:
- A, B, B1, C serovai sukelia trachomą ir konjunktyvitą su tarpląsteliniais intarpais;
- D, G, H, I, J, K serovarai sukelia urogenitalinę chlamidiją, konjunktyvitą, naujagimių pneumoniją, Reiterio sindromą;
- L1, L2, L1a, L2a serovarai – sukelia venerinę limfogranulomą.
 [ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ]
[ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ]
Trachoma
Trachoma yra lėtinė infekcinė liga, kuriai būdingas junginės ir ragenos pažeidimas, dažniausiai sukeliantis aklumą. Sergant trachoma (iš graikų kalbos trachys – šiurkštus, nelygus), ragenos paviršius atrodo nelygus, nelygus dėl granulomatinio uždegimo.
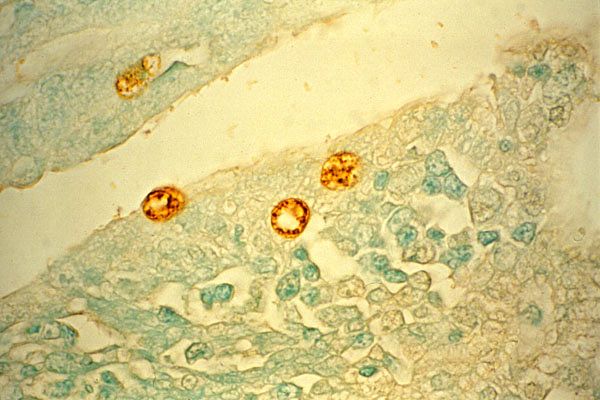
Trachomos sukėlėjas Chlamydia trachomatis 1907 m. ragenos ląstelėse atrado S. Prowaczekas ir L. Halberstelteris, kurie įrodė šios ligos užkrečiamumą užkrėsdami orangutanus sergančio žmogaus junginės išgrandos medžiaga. Bakterija randama junginės epitelio ląstelių citoplazmoje Prowaczek-Halberstelterio kūnelių intarpų pavidalu.
Trachomos epidemiologija
Trachoma yra antroponozė, perduodama kontaktiniu ir buitiniu būdu (per rankas, drabužius, rankšluosčius). Jautrumas yra didelis, ypač vaikystėje. Nustatomi ligos židiniai. Trachoma yra endeminė liga. Liga pasitaiko Azijos, Afrikos, Centrinės ir Pietų Amerikos šalyse, kuriose žemas gyventojų gyvenimo lygis ir sanitarinė kultūra.
 [ 10 ], [ 11 ], [ 12 ], [ 13 ]
[ 10 ], [ 11 ], [ 12 ], [ 13 ]
Trachomos patogenezė ir simptomai
Patogenas elementarių kūnelių pavidalu prasiskverbia pro akių gleivinę ir dauginasi ląstelės viduje. Susiformuoja folikulinis keratokonjunktyvitas, kuris progresuoja daugelį metų ir baigiasi randinio jungiamojo audinio susidarymu, dėl kurio atsiranda aklumas. Dažnai suaktyvėja oportunistinė flora, dėl kurios uždegiminis procesas įgauna mišrų pobūdį.
Po ligos imunitetas nesusiformuoja.
Trachomos mikrobiologinė diagnostika
Trachomai diagnozuoti tiriami konjunktyvos išgrandos. Preparatai dažomi pagal Romanovsky-Giemsa dažymą, ir šiuo atveju tepinėliuose randami violetinės spalvos citoplazminiai intarpai su raudonu centru, esantys netoli branduolio – Prowaczek-Halberstelter kūneliai.
Antigenui aptikti atliekami RIF ir ELISA tyrimai.
Patogeną galima išskirti ląstelių kultūroje in vitro. Šiuo tikslu naudojamos McCoy, HeLa-229, L-929 ir kitos ląstelių kultūros.
Trachomos gydymas
Naudojami tetraciklino grupės antibiotikai, interferono induktoriai ir imunomoduliatoriai.
Prevencija
Specifinė trachomos profilaktika nebuvo sukurta. Svarbu laikytis asmeninės higienos priemonių ir gerinti gyventojų sanitarinę bei higieninę kultūrą.
Urogenitalinė chlamidija (negonokokinis uretritas)
Urogenitalinė chlamidiozė (negonokokinis uretritas) yra ūminė arba lėtinė lytiškai plintanti liga, pažeidžianti urogenitalinę sistemą, kuriai būdinga lėta progresija ir vėlesnis nevaisingumo vystymasis.
Chlamydia trachomatis, serovaras DK, be urogenitalinio trakto patologijos, gali sukelti akių pažeidimus (konjunktyvitą su intarpais), taip pat Reiterio sindromą.
Urogenitalinės chlamidijos epidemiologija
Urogenitalinė chlamidiozė yra antroponozinė infekcija, infekcijos šaltinis yra sergantis žmogus. Užsikrėtimo kelias yra kontaktinis, daugiausia lytinis. Galimas kontaktinis-buitinis kelias (tokiais atvejais išsivysto šeiminė chlamidiozė), taip pat infekcija per kontaktą su akių gleivine plaukiojant (baseino konjunktyvitas).
Liga yra labai dažna (iki 40–50 % visų Urogenitalinės sistemos uždegiminių ligų sukelia chlamidijos ), tačiau gali likti neatpažinta (70–80 % atvejų infekcija yra besimptomė).
 [ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ]
[ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ]
Urogenitalinės chlamidijos patogenezė ir simptomai
Chlamydia trachomatis (chlamydia trachomatis) pažeidžia urogenitalinio trakto gleivinės epitelį. Vyrams pirmiausia užkrečiama šlaplė, moterims – gimdos kaklelis. Tokiu atveju gali būti pastebimas nedidelis niežulys, pūlingos išskyros. Vėliau stebima kylanti infekcija. Dėl uždegiminių procesų išsivysto vyrų ir moterų nevaisingumas.
Chlamidiozė pasireiškia kaip infekcija, susijusi su gonokokais ir kitais patogeniniais bei oportunistiniais patogenais. Nėščiosios užsikrėtimas pavojingas tiek motinai, tiek vaisiui: naujagimiams gali pasireikšti priešlaikinis gimdymas, pogimdyminės komplikacijos, konjunktyvitas, meningoencefalitas, sepsis, pneumonija. Užsikrėsti galima, kai vaikas praeina per užsikrėtusios motinos gimdymo takus.
Be atskirų organų pažeidimo, chlamidijoms būdingos ir sisteminės apraiškos (Reiterio sindromas). Jai būdingas šlapimo ir šlapimo takų organų pažeidimas (prostatitas), akių ligos (konjunktyvitas) ir sąnarių (artritas). Liga tęsiasi remisijomis ir pasikartojančiais priepuoliais. Ligos vystymasis susijęs su chlamidijų antigenais, kurie genetiškai predisponuotiems asmenims provokuoja imunopatologinius procesus (70 % sergančiųjų turi histosuderinamumo antigeną HLA B27).
Po infekcijos imunitetas nesusiformuoja. Užsikrėtusių žmonių kraujyje randami specifiniai antikūnai, kurie neatlieka apsauginės funkcijos.
Urogenitalinės chlamidijos mikrobiologinė diagnostika
Tyrimo medžiaga – išgrandos iš šlaplės, gimdos kaklelio kanalo, junginės epitelio. Galimas mikroskopinis tyrimas – preparatai dažomi pagal Romanovskio-Giemsos ir Gramo spalvas. RIF ir ELISA pagalba tiriamojoje medžiagoje nustatomi chlamidijų antigenai. Išsamus M, G, A klasių imunoglobulinų nustatymas RNGA metodu. RIF ir ELISA yra patikimiausi metodai, leidžiantys nustatyti vystymosi stadiją. Naudojama PGR ir DNR hibridizacija. Pažeidus urogenitalinį traktą, naudojamas patogeno kultivavimas ląstelių kultūrose.
Urogenitalinės chlamidijos gydymas
Ilgą laiką (14–21 pep) vartojami tetraciklino serijos antibiotikai, makrolidai, fluorokvinolonai, taip pat interferono preparatai, interferono induktoriai ir imunomoduliatoriai.
Urogenitalinės chlamidijos prevencija
Specifinė urogenitalinės chlamidijos profilaktika nėra sukurta. Svarbios yra nespecifinės lytiškai plintančių ligų prevencijos priemonės, savalaikis urogenitalinės chlamidijos nustatymas ir gydymas.
Venerinė limfogranuloma
Lymphogranuloma venereum yra liga, kuriai būdingi lytinių organų ir regioninių limfmazgių pažeidimai bei generalizuotos infekcijos simptomai. Ligą sukelia Chlamydia trachomatis (chlamydia trachomatis), serovarai L1, L2, L1a, L2a.
Limfogranulomos venereum epidemiologija
Infekcijos šaltinis yra sergantis žmogus. Infekcijos kelias yra kontaktinis-lytinis, daug rečiau kontaktinis-buitinis. Infekcija endeminė karšto klimato šalyse – Rytų Azijoje, Centrinėje ir Pietų Amerikoje, pavieniai atvejai aptinkami visur. Padidėjęs gyventojų jautrumas.
 [ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ]
[ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ]
Limfogranulomos venereum patogenezė ir simptomai
Infekcijos patekimo taškas yra lytinių organų gleivinės, kur dauginasi chlamidijos. Ant lytinių organų atsiranda opų. Tuomet mikrobai prasiskverbia į regioninius (dažniausiai kirkšnies) limfmazgius. Uždegę limfmazgiai atsiveria, sudarydami fistules su pūlingomis išskyromis. Po kelių mėnesių aplinkiniuose audiniuose atsiranda destruktyvių pokyčių – tiesiosios žarnos abscesų.
Imunitetas
Po ligos išsivysto nuolatinis imunitetas.
Venerinės limfogranulomos mikrobiologinė diagnostika
Tyrimo medžiaga – pūliai iš burbulų, pažeistų limfmazgių biopsija. Atliekama tepinėlių-antspaudų mikroskopija, patogenas išskiriamas ląstelių kultūrose ir vištų embrionuose. Serologiniu metodu antikūnai nustatomi mikroimunofluorescencijos reakcijoje. Alergijos testas nustato DTH buvimą patogeno antigenams (Frey intraderminis testas).
Venerinės limfogranulomos gydymas
Antibiotikų terapija tetraciklinais ir makrolidais.
Limfogranulomos venereum prevencija
Specifinė venerinės limfogranulomos profilaktika nebuvo sukurta. Svarbios yra nespecifinės lytiškai plintančių infekcijų prevencijos priemonės.

