Medicinos ekspertas
Naujos publikacijos
Trofoblastinė liga
Paskutinį kartą peržiūrėta: 07.07.2025

Visas „iLive“ turinys yra peržiūrėtas medicinoje arba tikrinamas, kad būtų užtikrintas kuo didesnis faktinis tikslumas.
Mes turime griežtas įsigijimo gaires ir susiejamos tik su geros reputacijos žiniasklaidos svetainėmis, akademinių tyrimų institucijomis ir, jei įmanoma, medicininiu požiūriu peržiūrimais tyrimais. Atkreipkite dėmesį, kad skliausteliuose ([1], [2] ir tt) esantys numeriai yra paspaudžiami nuorodos į šias studijas.
Jei manote, kad bet koks mūsų turinys yra netikslus, pasenęs arba kitaip abejotinas, pasirinkite jį ir paspauskite Ctrl + Enter.
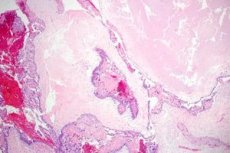
Trofoblastinė (gestacinė) liga yra bendrinis terminas, apibūdinantis su nėštumu susijusias proliferacines anomalijas, kilusias iš trofoblastų. Svarbus trofoblastinės ligos požymis yra kiaušidžių liuteininių cistų susidarymas, kuris stebimas 50 % atvejų. Daugumai pacienčių yra dvišalės liuteininės cistos, kurios gali pasiekti didelius dydžius ir užpildyti visą pilvo ertmę.
Epidemiologija
Trofoblastinės ligos paplitimas turi tam tikrą geografinį modelį – svyruoja nuo 0,36 % Azijos šalyse iki 0,008 % Europos šalyse (atsižvelgiant į nėštumų skaičių). Tokia epidemiologija siejama su moterų, turinčių daug nėštumų ir trumpą pertrauką tarp jų, imuninės būklės sutrikimu. Tačiau tikslaus šio fakto paaiškinimo dar nerasta.
Simptomai trofoblastinė liga
Pagrindinis trofoblastinės ligos simptomas yra tas, kad po amenorėjos atsiranda gimdos kraujavimas, kartais lydimas kelių burbuliukų su skaidriu turiniu išsiskyrimo.
Kiti trofoblastinės ligos simptomai:
- sunki ankstyva gestozė (pykinimas, vėmimas), preeklampsija;
- gimdos dydis viršija numatomą nėštumo amžių;
- makšties tyrimo metu - gimda yra kietos, elastingos konsistencijos, ilgesnė nei numatomas nėštumo laikotarpis;
- gimdos palpacija (jei didelė – vaisiaus požymių nėra);
- vaisiaus širdies plakimo ir judėjimo nebuvimas;
- vaisiaus požymių nebuvimas gimdos ertmėje (pagal ultragarso duomenis);
- kokybinis ir kiekybinis žmogaus chorioninio gonadotropino nustatymas šlapime ir kraujyje (esant hydatidiforminiam apgamui, žmogaus chorioninio gonadotropino lygis 50–100 kartų viršija jo lygį normaliu nėštumu).
- skausmas apatinėje pilvo dalyje, vystantis chorionkarcinomą;
- simptomai, kuriuos sukelia vyraujanti naviko metastazių lokalizacija (hemoptizė, neurologiniai simptomai ir kt.).
Etapai
Choriokarcinomos klinikinė klasifikacija (FIGO, 1992):
- I etapas – pažeidimas apsiriboja gimda, metastazių nėra.
- II etapas – pažeidimas tęsiasi už gimdos ribų, bet vis dar apsiriboja lytiniais organais.
- III etapas – metastazės plaučiuose.
- IV etapas - metastaziniai kitų organų pažeidimai.
Formos
Trofoblastinė liga apima:
- hydatidiforminis apgamas,
- invazinis (piktybinis) apgamas,
- chorionkarcinoma,
- trofoblastinis placentos srities navikas.
 [ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ]
[ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ]
Hydatidiform molis
Hidatidinei molei būdinga placentos gaurelių edema ir padidėjimas, abiejų trofoblastų sluoksnių hiperplazija. Ji būna dviejų rūšių – pilnos ir dalinės; pastaroji išsiskiria vaisiaus ar jo dalių buvimu kartu su nepažeistais gaureliais.
Invazinis apgamas yra hidatidinis apgamas su miometriumo invazija, trofoblastų hiperplazija ir išsaugota placentos gaurelių struktūra.
Esant hydatidiforminiam apgamui, per pirmąsias 2 savaites gali atsirasti liuteininės cistos. Jų buvimas yra nepalankus prognostinis ženklas. Liuteininių cistų regresija stebima per 3 mėnesius po hydatidiforminio apgamo pašalinimo.
Placentos srities trofoblastinis navikas
Placentinis trofoblastinis navikas atsiranda iš placentos guolio trofoblastų ir daugiausia susideda iš citotrofoblastų ląstelių; jis gali būti žemo arba aukšto piktybiškumo laipsnio.
 [ 16 ]
[ 16 ]
Chorioninė karcinoma
Su nėštumu susijusi choriokarcinoma atsiranda iš cito- ir sincitiotrofoblastų, t. y. iš abiejų trofoblastų sluoksnių, dažniausiai lokalizuojasi gimdoje ir gali pasireikšti tiek normalaus, tiek patologinio nėštumo metu (abortas, persileidimas, gimdymas, hidatidinė apgaminė, negimdinis nėštumas), tiek po jo. Negimdinio nėštumo atveju ji lokalizuojasi kiaušintakiuose arba kiaušidėse, o tai yra itin reta. Kiaušidžių choriokarcinoma gali išsivystyti iš gemalo ląstelių, ji nesusijusi su nėštumu ir priskiriama gemalo ląstelių navikams (t. y. nėra trofoblastinė).
Makroskopiškai chorionkarcinoma gali būti mazgelinis navikas, esantis gimdos ertmės vidiniame paviršiuje, tarp raumenų, po seroziniu dangalu arba difuzinių darinių pavidalu. Navikas yra tamsiai violetinės spalvos, minkštos konsistencijos, neturi kraujagyslių, yra nuo 0,5 iki 12 centimetrų ar didesnio dydžio. Daugeliu atvejų jis yra submukozinis.
Mikroskopiškai chorioninė karcinoma skirstoma į 3 histotipus: sincitinį, citotrofoblastinį ir mišrų. Būdingi požymiai: chorioninio epitelio invazija, platūs nekrozės ir kraujavimo plotai bei izoliuotos Langhanso ląstelių sankaupos.
Diagnostika trofoblastinė liga
Trofoblastinės ligos diagnozė pagrįsta šiais duomenimis:
- anamnezė;
- klinikinė apžiūra;
- radiaciniai, histologiniai ir hormoniniai tyrimo metodai.
Kliniškai svarbu: išsami anamnezė, ginekologinis tyrimas, nustatant makšties ir gimdos kaklelio gleivinių cianozę, gimdos padidėjimą ir skausmą, galimas metastazes.
Radiologinė diagnostika apima ultragarsą, doplerio ultragarsą, angiografiją, magnetinio rezonanso tomografiją (MRT) ir kompiuterinę tomografiją (KT).
Ultragarsas ir doplerografija yra informatyvūs, paprasti, patikimi ir gali būti naudojami diagnozuojant hidatidiforminius ir invazinius apgamus bei chorionkarcinomą, taip pat metastazes kepenyse, inkstuose ir kiaušidėse. Kadangi jie neinvaziniai ir nekenksmingi, jie yra būtini chemoterapijos veiksmingumui stebėti. Kontrastinė angiografija leidžia tiksliau diagnozuoti chorionkarcinomą, ypač esant neigiamiems histologiniams duomenims iš endometriumo grandymo ir trofoblastinių hormonų tyrimo.
Kaip patikrinti?
Su kuo susisiekti?
Gydymas trofoblastinė liga
Trofoblastinė liga yra viena iš retų piktybinių ligų formų, kuriai būdingas didelis išgydymo chemoterapija rodiklis net ir esant tolimoms metastazėms.
Pagrindinis trofoblastinės ligos gydymo metodas yra chemoterapija, kuri taikoma tiek savarankiškai, tiek kompleksinėje terapijoje. Kompleksiniame tam tikrų trofoblastinės ligos formų gydyme taikoma chirurginė ir spindulinė terapija.
Hydatidiform molio gydymo principai
- Vakuuminė aspiracija arba echinokokinio apgamo pašalinimas gimdos kiuretažu, skiriant gimdos susitraukimus skatinančius vaistus (oksitociną į veną ir kt.).
- Histerektomija dėl didelių emalio formos apgamų, stipraus kraujavimo, gimdos ištuštinimo sąlygų nebuvimo; moters nenoro turėti daugiau nėštumų. Kiaušidės su liuteininėmis cistomis nepašalinamos.
- Pašalinus apgamą, stebėjimas atliekamas dvejus metus (žmogaus chorioninio gonadotropino kiekis šlapime stebimas kartą per mėnesį).
- Profilaktinė chemoterapija (metotreksatu) po apgamo evakuacijos vakuuminės aspiracijos būdu atliekama šiais atvejais: amžius virš 40 metų, gimdos dydžio ir numatomo nėštumo laikotarpio neatitikimas, liuteininių cistų buvimas apgamo evakuacijos laikotarpiu, padidėjęs žmogaus chorioninio gonadotropino kiekis daugiau nei 20 000 TV/ml po 2–3 evakuacijų arba po chirurginio invazinio apgamo gydymo, dinaminio žmogaus chorioninio gonadotropino kiekio stebėjimo stoka.
Choriokarcinomos gydymo principai
- Pirmos eilės chemoterapija (metotreksatas, aktinomicinas D, chlorambucilas, 6-merkaptopurinas, adriamicinas, platinos preparatai ir alkaloidai).
- Chirurginis gydymas. Indikacijos: gausus gimdos kraujavimas, naviko polinkis į perforaciją, didelė gimda, naviko atsparumas chemoterapijai. Operacijos apimtis: jaunoms moterims, kurioms navikas be metastazių – gimdos be ataugų pašalinimas, po 40 metų – gimdos su ataugomis pašalinimas.
- Išrašymas atliekamas po 3 neigiamų žmogaus chorioninio gonadotropino testų, atliekamų kas 1 savaitę.
- Stebėjimas. Žmogaus chorioninio gonadotropino titro nustatymas (kas 2 savaites) 3 mėnesius, po to kas 6 mėnesius 2 metus. Krūtinės ląstos rentgenograma kas 3 mėnesius (metus). Kontracepcija (COC) rekomenduojama metus.
Gydymo režimo pasirinkimas šiuo metu atliekamas atsižvelgiant į naviko atsparumo chemoterapijai rizikos laipsnį pagal PSO skalę.
Pagal PSO skalę, yra 3 atsparumo išsivystymo rizikos laipsniai: žemas (balų suma mažesnė nei 5), vidutinis (5–7 balai) ir aukštas (8 balai ar daugiau).
Esant mažai naviko atsparumo chemoterapijai rizikai (metastazių nebuvimas, mažas, iki 3 cm gimdos naviko dydis, mažas hCG kiekis kraujo serume ir ligos trukmė trumpesnė nei 4 mėnesiai), atliekama pirmos eilės monochemoterapija metotreksatu arba daktinomicinu. Monochemoterapijos veiksmingumas svyruoja nuo 68,7 iki 100 %.
Ankstyviausias naviko atsparumo chemoterapijai požymis yra hCG kiekio serume sumažėjimo nebuvimas arba padidėjimas dviejuose pakartotiniuose tyrimuose su 1 savaitės intervalu.
PSO skalė chorionkarcinomos atsparumui chemoterapijai nustatyti
Rizikos veiksnys |
Taškų skaičius |
|||
0 |
1 |
2 |
3 |
|
Amžius, metai |
Iki 39 |
Virš 39 metų |
||
Ankstesnio nėštumo baigtis |
Hydatidiform molis |
Abortas |
Gimdymas |
|
Intervalas*, mėnuo |
Mažiau nei 4 |
4-6 |
7–12 |
Daugiau nei 12 |
HCG lygis, TV/l |
Mažiau nei 10** |
10 3 -01 4 |
10 4 -10 5 |
Daugiau nei 10 5 |
Kraujo grupė |
0 arba A |
B arba AB |
||
Didžiausias navikas, įskaitant gimdos naviką |
Mažiau nei 3 cm |
3–5 cm |
Daugiau nei 5 cm |
|
Metastazių lokalizacija |
Blužnis, inkstas |
Virškinimo traktas, kepenys |
Smegenys |
|
Metastazių skaičius |
1–3 |
4–8 |
Daugiau nei 8 |
|
Ankstesnė chemoterapija |
1 vaistas |
2 ar daugiau citostatikų |
||
- * Laikotarpis tarp ankstesnio nėštumo pabaigos ir chemoterapijos pradžios.
- **Žemas žmogaus chorioninio gonadotropino kiekis gali pasireikšti esant trofoblastiniams navikams placentos prisitvirtinimo vietoje.**
Pacientams, sergantiems atspariomis navikų formomis, gydyti naudojami įvairūs chemoterapijos režimai (antroji eilutė), didinant skiriamų vaistų dozę ir kursų dažnumą.
Esant vidutinei ir didelei naviko atsparumo išsivystymo rizikai (metastazių buvimas, naviko dydis didesnis nei 3 cm, didelis žmogaus chorioninio gonadotropino kiekis, simptomų trukmė daugiau nei 4 mėnesiai, ligos pradžia iškart po gimdymo), taikoma kombinuota polichemoterapija pagal įvairius režimus: MAC (metotreksatas, daktinomicinas, chlorambucinas); EMA-CO (etopozidas, daktinomicinas, metotreksatas, vinkristinas, ciklofosfamidas, leukovorinas), SNAMOSA (hidroksiurėja, daktinomicinas, metotreksatas, leukovorinas, vinkristinas, ciklofosfamidas, doksorubicinas); PVB (cisplatina, vinblastinas, bleomicinas), EHMMAC (etopozidas, hidroksiurėja, daktinomicinas, metotreksatas, vinkristinas). Veiksmingiausias ir mažiausiai toksiškas antros eilės vaistų derinys yra EMA-CO režimas.
Atsparių naviko židinių gydymui didelę reikšmę turi jų chirurginio pašalinimo ir antros eilės chemoterapijos derinys. Esant tolimoms metastazėms į smegenis, atliekama kombinuota polichemoterapija kartu su visų smegenų spindulinės terapijos taikymu; spindulinė terapija galima metastazavus į parametriumą.
Todėl chirurgija ir spindulinė terapija yra papildomi gydymo metodai.
Vaistiniai preparatai
Prevencija
Pacientų stebėjimas po echinokokinės apgamo operacijos atliekamas 4 metus. Jo tikslas – anksti diagnozuoti galimą chorionkarcinomą ir apima: menstruacinio ciklo stebėjimą, kontracepcijos vartojimą 2 metus, bendrą ir ginekologinį tyrimą, hCG lygio nustatymą kraujo serume kartą per 2 savaites, kol rodikliai normalizuosis, o vėliau – kas 6 savaites pirmuosius šešis mėnesius, o vėliau – kas 8 savaites kitus 6 mėnesius.
Kartą per 4 mėnesius – antraisiais metais ir kartą per metus trečiaisiais ir ketvirtaisiais metais; dubens organų ultragarsinis tyrimas ir krūtinės ląstos rentgenograma praėjus 2 savaitėms po elipsinio apgamo pašalinimo, o vėliau – kartą per metus pirmuosius dvejus metus. Pacientams, kuriems po elipsinio apgamo pašalinimo taikyta profilaktinė chemoterapija, rekomenduojami šie stebėjimo laikotarpiai: pirmuosius 3 mėnesius – kartą per 2 savaites, po to kas mėnesį 3 mėnesius, toliau pagal nurodytą schemą.
Pacientų, sergančių chorionkarcinoma, stebėjimas atliekamas 5 metus ir apima menogramą, 2 metų kontracepciją, bendrą tyrimą su pieno liaukų tyrimu, ginekologinį tyrimą, hCG lygio nustatymą kraujo serume kas mėnesį pirmaisiais metais, kartą per 3 mėnesius antraisiais metais, kartą per 4 mėnesius trečiaisiais metais ir du kartus per metus ketvirtaisiais ir penktaisiais metais, vėliau – kartą per metus. Dubens organų ultragarsas ir plaučių rentgenografija arba KT – kartą per 2 mėnesius pirmaisiais metais, o vėliau – kartą per metus stebėjimo laikotarpiu.

