Ūminis pooperacinis endoftalmitas
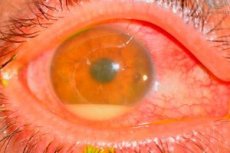
Ūminis endoftalmitas yra klasifikuojamas kaip labai rimta komplikacija, pasireiškianti 1 iš 1000 atvejų.
Priežastys pooperacinis endoftalmitas
Patogenai dažnai koagulazę neigiamų stafilokokų (Epidemidis pvz, Staph.), Gram teigiamas (pavyzdžiui, panaudojant Staph. Aureus) ir gram neigiamas (pvz Pseudomonas sp., Proteus sp.) Mikroorganizmų.
Infekcijos šaltinį sunku nustatyti. Dažniausias kaltininkas yra laikoma akių vokų, junginės ir žandikaulio kanalėlių bakterijų flora. Kiti galimi infekcijos šaltiniai yra infekuoti sprendimai, priemonės, aplinka, įskaitant operacinį personalą.
Simptomai pooperacinis endoftalmitas
Endoftalmito sunkumas priklauso nuo patogeno virulentiškumo.
- Labai sunkus būdingas skausmas, žymiai sumažėjęs regėjimas, akių edema, chemozė, konjunktyvo injekcija, gioevilleleiem, ragenos infiltratai ir didelė hipopija.
- Vidutinis svorio pasižymi Włóknikowy eksudato į priekinę kamerą, mažesnio Hypopyon, vitreitom, nesant refleksai ir su dugno ophthalmoscopy net neįmanoma netiesioginio šviesos.
- Lengvos formos, gali būti pridedama tik šiek tiek skausmo, nesančiais arba nežymiais Hypopyon ir išsaugoti refleksas su dugno su ophthalmoscopy dalinio netiesiogiai oftalmoskopą.
Laiko intervalo nustatymas nuo chirurgijos iki endoftalmito simptomų vystymosi gali būti naudingas spekuliuoti apie patogeną. Pavyzdžiui, Staph. Aureus ir gramneigiamos bakterijos dažniausiai pasireiškia praėjus 2-4 dienoms po operacijos su ryškiu endoftalmitu. Stafas. Epidermidis ir koagulaze negatyvūs kokos paprastai būna 5-7 dienomis chirurginės operacijos su mažiau sunkių simptomų.
Diagnostika pooperacinis endoftalmitas
- Patogeno aptikimas vandeniniame humoriuje arba stiklakūnyje yra diagnozės patvirtinimas. Tačiau neigiama reakcija neatmeta infekcijos buvimo. Medžiagos tvora operacijos kambaryje yra tokia:
- 0.1 ml vandens drėgmės mėginys paimamas iš adatos iš tuberkulino švirkšto iš jau esamo antrojo įpjovimo;
- stiklakūnio korpuso pavyzdys geriausiai imamas su mini-vizteriu per pars plana 3,5 mm atstumu nuo galo. Jei ne mini vitrektora, alternatyva dalinis sclerotomy yra 3,5 mm atstumu nuo Limbus su aspiracijos skystos terpės iš stiklakūnio porcijomis stiklakūnio ertmę, naudojant užmauti ant tuberkulino švirkšte. Stiklinis tirpalas 0,1-0,3 ml tūrio yra pridedamas prie kraujo agaro, skysto tioglukolio ir Sabourand agaro. Jei nėra paruoštos žiniasklaidos, geriausia alternatyva yra mėginio paėmimas specialiose paruoštuose kraujo mėginiuose. Ant stiklo dedama keli lašai, dažomi pagal Gram arba Giemsa.
- Vitrectomy vartojamas tik esant ūmiam infekciniam procesui ir sumažėjus regėjimo į šviesą. Esant didesniam regos aštrumui (nuo judesio rankoje ir aukštesnėje), vitrectomija nėra būtina.
- Pasirinkimas yra antibiotikai ir amikacinas tseftazidin jautri daugeliui gramteigiamų ir gramneigiamų bakterijų, taip pat vankomicinas jautrus koagulazę neigiamas ir koagulazę teigiamas kokų. Amikacinas rodo sinergiją su vankomicinu, tačiau jis yra potencialiai labiau retinoksiškas nei ceftazidinas ir nerodo sinergijos su vankomicinu.
- Intravitrealinis antibiotikų vartojimas prasideda iš karto, nustatant patogeną ir sumažinant akies obuolio tankį. Amikacino (0,4 mg 0,1 ml) arba tseftazidin (2,0 mg 0,1 ml) ir vankomicino (1 mg OD ml) buvo lėtai įvesta į vidurinę regione stiklakūnio ertmę per adatą. Adatos griovelis turėtų būti nukreiptas į priekį, siekiant sumažinti narkotiko kontaktą su makulomis. Po pirmosios injekcijos atjunkite švirkštą ir palikite adatą į ertmę, kad per ją būtų suleista antroji injekcija. Jei nuosėdų susidarymo tikimybė yra didelė, reikia naudoti dvi skirtingas adatų su skirtingais antibiotikais. Pašalinus adatą, paruošiamas antibiotiko įpurškimas;
- Parabulbar injekcijos 25 mg vankomicino ir 100 mg ceftazidino arba 20 mg gentamicino ir 125 mg cefuroksimo gali pasiekti terapinę koncentraciją. Jie skirti kasdien 5-7 dienas, priklausomai nuo būklės;
- vietinė terapija yra ribojama, išskyrus tuos atvejus, kai kartu yra infekcinis keratitas;
- sisteminis gydymas yra abejotinas. Endoftalmito vitrectomy tyrimų grupė įrodė, kad bendras ceftazidino ir amikacino vartojimas yra neveiksmingas. Šie vandenyje tirpūs antibiotikai silpnai veikia gramteigiamas bakterijas ir mažai pralaidi regos organui. Galbūt kitų antibiotikų, tokių kaip tirpinančius chinolonų (pvz, ciprofloksacino, ofloksatsii) ir imepenem turintys geriau pralaidumą ir platų antimikrobinį spektrą yra efektyvesnis. Atsakymas į šį klausimą tebėra gautas atliekant būsimus tyrimus.
- Steroidų terapija skiriama vartojant antibiotikus, siekiant sumažinti uždegimą. Steroidai yra mažiau pavojingi tik tuo atveju, jei bakterijos yra jautrūs antibiotikams.
- parabulbarno betametazonu 4 mg arba 4 mg deksametazono (1 ml) per parą 5-7 dienas, priklausomai nuo būklės;
- Injekcijos metu 20 mg prednizolono 4 kartus per dieną 10-14 dienų sunkiu atveju;
- Deksametazonas natūraliai yra 0,1%, iš pradžių kas 30 min., Tada rečiau.
- Tolesnis gydymas ir jo dydis nustatomi priklausomai nuo izoliuotos bakterinės kultūros ir klinikinės įvaizdžio.
- Patobulinimo požymiai - silpnėja ląstelių reakcija ir sumažėja hipopija ir fibrino eksudatas priekinėje kameroje. Esant tokiai situacijai, gydymas nesikeičia nepriklausomai nuo analizės rezultatų.
- Išskyrus atsparią bakterinę kultūrą ir pabloginant klinikinę įvaizdį, būtina pakeisti antibiotikų terapiją.
- Gydymo rezultatai yra nedideli, nepaisant intensyvios ir tinkamos terapijos (55% atvejų regimasis aštrumas yra 6/60 ar mažesnis).
Kai kuriais atvejais sumažėjęs regėjimas gali būti dėl antibiotikų, ypač aminoglikozidų, retinotoksiškumo. PHAG nustatomas dėl išemijos sukelto hipofluorescencijos.
Ką reikia išnagrinėti?
Diferencialinė diagnostika
- Lęšiuko masės liekanos priekinėje kameroje arba stiklakūnis gali sukelti ūminį priekinį uveitą.
- Operacijos metu naudojama drėkinimo skysčio ar pašalinių medžiagų toksinė reakcija. Iki akies lęšio priekinio paviršiaus atsiranda mažiau ryškios fibrininės plėvelės. Tokiu atveju didelės steroidų dozės (lokaliai arba parabulbarai) kartu su cikloplatikais yra veiksmingos, tačiau yra galimybė formuotis sinekijai su akies lęšiu.
- Sudėtinga ar ilgalaikė operacija sukelia ragenos ir uveito edemą, kuris yra aptinkamas tiesiai pooperaciniu laikotarpiu.
Su kuo susisiekti?
Prevencija
Optimali prevencija vis dar nėra apibrėžta. Tačiau šios priemonės gali būti naudingos.
- Priešoperacinis jau egzistuojančių infekcijų, tokių kaip stafilokokinis blefaritas, konjunktyvitas, dakriozitritas ir asmenys su protezais, gydymas - priešingos ertmės sanacija.
- Povidono jodo įpurškimas į operacijas:
- parduodamas 10% betadino tirpalas, naudojamas odos gydymui, atskiedžiamas fiziologiniu tirpalu, kol gaunama 5% koncentracija;
- dvi lašai praskiesto tirpalo per kelias minutes prieš operaciją prasiskverbia į konjunktyvų maišelį, o atsargūs manipuliacijos prisideda prie tirpalo pasiskirstymo per akies paviršių. Šis tirpalas gali būti naudojamas akių vokų gydymui prieš naudojant akies voką;
- Prieš operacijos pradžią akies obuolys drėkinamas fiziologiniu tirpalu.
- Atsargiai įdėti akių voką. Tai reiškia blakstienų izoliaciją ir akių vokų kraštus.
- Profilaktinis antibiotikų vartojimas
- pooperacinis antibiotikų vartojimas subtenono erdvėje yra plačiai naudojamas, tačiau metodo veiksmingumo įrodymų nepakanka;
- Intraoperacinis priekinės kameros drėkinimas, papildant antibiotikus (vankomicinas) į infuzinį tirpalą, gali būti veiksminga priemonė, tačiau kartu skatina atsparių bakterijų štamų atsiradimą.
Last reviewed: 26.06.2018
