Medicinos ekspertas
Naujos publikacijos
Vaistiniai preparatai
Antipsichoziniai vaistai arba antipsichoziniai vaistai
Paskutinį kartą peržiūrėta: 23.04.2024

Visas „iLive“ turinys yra peržiūrėtas medicinoje arba tikrinamas, kad būtų užtikrintas kuo didesnis faktinis tikslumas.
Mes turime griežtas įsigijimo gaires ir susiejamos tik su geros reputacijos žiniasklaidos svetainėmis, akademinių tyrimų institucijomis ir, jei įmanoma, medicininiu požiūriu peržiūrimais tyrimais. Atkreipkite dėmesį, kad skliausteliuose ([1], [2] ir tt) esantys numeriai yra paspaudžiami nuorodos į šias studijas.
Jei manote, kad bet koks mūsų turinys yra netikslus, pasenęs arba kitaip abejotinas, pasirinkite jį ir paspauskite Ctrl + Enter.
Antipsichoziniai preparatai (neuroleptikai) - tai psichotropinių vaistų klasė, daugiausia gydoma šizofrenija. Šiuo metu dažnai išskiriamos dvi narkotikų grupės (ar kategorijos): tipiniai ir netipiniai antipsichoziniai preparatai. Toliau pateikiami duomenys apie farmakologines savybes, gydymo paskyrimo indikacijas ir kiekvienos iš šių vaistų grupių gydymo šalutinius poveikius.
Tipiškų antipsichotikų skyrimo indikacijos
Šiuo metu pagrindinės tradicinių neuroleptikų paskyrimo indikacijos pagal psichofarmakoterapijos autoritetingų tyrėjų pateiktas rekomendacijas yra šios.
- Psichomotorinės agitacijos stimuliavimas ir elgesio sutrikimai, kuriuos sukelia sunkūs psichoziniai simptomai. Tokiais atvejais, tai rodo, kad geriamųjų arba parenteriniu formulių, turinčių antipsichozinį veiksmų tiek pasaulio (hlopromazin, levomepromazino, thioproperazine, zuklopentiksolio) ir selektyvus naudoti - dėl poveikio haliucinacinis-paranojikas sutrikimas (haloperidolis, trifluoperazinas) forma.
- Antiretrovirusinis (profilaktinis) gydymas. Šiam tikslui vartojami depo preparatai, ypač pacientams, kurių bloga vaistų laikymosi (haloperidolis dekanoato, ilgai forma flupentiksolio), arba mažos ar vidutinės dozės narkotikų už dezingibiruyuschego (antinegativnogo) poveikio, tų išteklių, didelės dozės yra naudojamas reljefo ūminiai psichiniai sutrikimai (flupentiksolis, zuklopentiksolis). Su šia gydymo tipas rekomendavo vadinamųjų mažųjų nuo psichozės (tioridazinas. Chlorprothixenum, sulpiridas) paskyrimą, psichotropinių veikla, kuri sudaro poveikį depresijos stulpo ir dissomnicheskie sutrikimų pasireiškimo.
- Įveikti terapinį atsparumą netipiniams antipsichotikams, gydant ūmus psichozės sutrikimus. Šiam tikslui naudoti paprastai parenteraliniu būdu tradicinių, turintys globalią antipsichotikai (chlorpromazinas, levomepromazino ir kt.) Ir selektyvus (haloperidolis) nuo psichozės veiksmų.
Šie vaistiniai preparatai sukelia įvairius šalutinius poveikius, kurių pobūdis priklauso nuo kiekvieno vaisto farmakologinio profilio charakteristikų. Antipsichotikai su ryškesnis anticholinerginis veiksmų labiau tikėtina, kad sukelti apgyvendinimo sutrikimai, vidurių užkietėjimas, burnos džiūvimas. šlapimo susilaikymas. Sedacija yra tipiniai antipsichotikai su daugiau ryškus antihistamininio poveikio ir ortostatinės hipotenzijos - blokavimo agentai A1-adrenoreceptorių. Blokados tipiniai neuroleptikų cholinerginį, ir dopaminerginis perdavimo nordrenergicheskoy gali sukelti sutrikimų seksualinės srityje, pavyzdžiui, amenorėja ir dismenorėja, orgazmo nebuvimas, galaktorėja, patinimą ir skausmą, krūtinės ląstos liaukų, sumažinto potencijos skaičius. Šalutinis poveikis genitalijų srityje daugiausia susijusi su holino- adrenoreceptorių blokavimo savybėmis ir šių vaistų, bet taip pat - su didinimas prolaktino sekrecija dėl to, kad dopamino apykaitos blokados. Sunkiausias tipiškų neuroleptikų šalutinis poveikis yra motorinės funkcijos sutrikimas. Tai dažniausia pacientų priežastis atsisakyti gydymo. Dėl trijų pagrindinių šalutinis poveikis gydymo, susijusio su dėl variklio srityje poveikį, apima ankstyvąją ekstrapiramidinio sindromas, vėlyvoji diskinezija, ir NSA.
Manoma, kad ekstrapiramidiniai sindromai yra susiję su D2 receptorių blokada bazinėse ganglijose. Tai apima distoniją, neuroleptinį parkinsonizmą ir akatiziją. Ūminio dystoninės reakcijos (ankstyvosios diskinezijos) apraiškos staiga kinta hiperkinezė, oculogic krizė, veido ir bagažinės raumenų susitraukimai, opisthotonus. Šie sutrikimai priklauso nuo dozės ir dažnai pasireiškia po 2-5 dienų gydymo aukštos klasės neuroleptikų, tokių kaip haloperidolis ir flufenazinas. Norėdami nutraukti ankstyvą diskineziją, sumažinkite neuroleptiko dozę ir paskirkite anticholinerginius vaistus (biperideną, trieksifenidilą). Vėlyvoji diskinezija paprastai susijusi su kaklo raumenimis ir, skirtingai nuo ūminės distoninės reakcijos, yra mažiau tinkama gydymui anticholinerginiais preparatais. Neurolepsiniam parkinsonizmui būdingas savaiminių motorinių gebėjimų, hipo- ir amiomijos, neramių drebėjimo ir nelankstumo gebėjimų sumažėjimas. Šie simptomai yra svarbūs, kad būtų galima atskirti nuo išoriškai panašių neigiamų sutrikimų šizofrenijoje, kurioms būdingas emocinis susvetimėjimas, skausmingas poveikis ir anergija. Šiems šalutiniams reiškiniams ištaisyti parodyti antikolinerginiai preparatai, neuroleptiko dozės sumažėjimas arba jo pakitimai naudojant netipinius antipsichozinius preparatus. Akatizija pasireiškia vidiniu nerimu, nesugebėjimu ilgai likti vienoje vietoje ir būtinybe nuolat judinti rankas ar kojas. Kad būtų lengviau, naudokite anticholinerginius preparatus, taip pat centrinius beta adrenoblokatorius (propranololį).
Vėlyvoji diskinezija pasireiškia netyčiniais bet kokios raumenų grupės judesiais, dažniau liežuvio ir burnos raumenimis. Kliniškai atskirti jos formų numeris: diskinezija raumenis skruostų, liežuvio, burnos (pasikartojančių sumažinti kramtomųjų raumenų, sukurti iš vyras grimasos, kalba gali netyčia išsikiša iš paciento burnos įspūdį); tardinga dystiozija ir tardinga akatizija; (pacientas atlieka choreoathetoidinius galvos, kamieno, viršutinės ir apatinės galūnių judesius). Ši sutrikimų forma dažniausiai registruojama ilgalaikio gydymo tradiciniais antipsichoziniais preparatais atvejais ir aptinkama maždaug 15-20% pacientų, kurie vartojo palaikomąjį gydymą. Tikėtina, kad kai kuriems pacientams padidėja diskinezijos simptomų atsiradimo rizika, nes kai kurie iš jų buvo stebimi šizofrenijos klinikoje dar prieš "neuroleptic erą". Be to, vyresnio amžiaus moterims ir pacientams, sergantiems afektiniais sutrikimais, aprašoma vėlyvoji diskinezija. Manoma, kad vėlyvoji diskinezija yra susijęs su dopamino receptorius dryžuotojo kūno skaičiaus augimą, nors jos patogenezę yra tikriausiai taip pat susiję GABAergic ir kitų neuromediatorių sistemas. Efektyvus visuotinis tokio šalutinio poveikio gydymas neegzistuoja. Manoma, kad mažų dozių, vartojant labai stipriai veikiančius antipsichozinius antipsichozinius preparatus, turinčius dopaminą blokuojantį poveikį arba vitamino E, gali būti vidutiniškai naudingas šių sutrikimų poveikis. Veiksmingiausia priemonė tardymo diskinezijai yra tipinio neuroleptiko dozės sumažinimas ar jo pakitimo dėl netipiško antipsichozinio gydymo.
Pagal šiuolaikinius duomenis piktybinis neurolepsinis sindromas stebimas maždaug 0,5% psichofarmakoterapijos atvejų. Tikriausiai retas dažnis yra dabar tokie gyvybei komplikacijų pacientas gali būti paaiškinamas tuo, plataus įvedimo atipiniai antipsichoziniai vaistiniai preparatai, kaip NPS pavojus, kad šių lėšų gydymui yra nereikšmingas. Paprastai manoma, kad pagrindinė NSA vystymosi priežastis yra per didelė dopaminerginės sistemos blokada gydant neuroleptikus, ypač padidinus aukštos klasės antipsichotikų dozę. Pagrindiniai NSA simptomai yra hipertermija, skeleto raumenų ir sausgyslių refleksų tonuso padidėjimas, sąmonės pažeidimas, perėjimas prie komos. Kraujo tyrimas atskleidžia leukocitozę, padidėjusią eritrocitų nusėdimo greitį, kepenų transaminazių aktyvumą; analizuojant šlapimą, pastebėta albuminurija. Greitai atsiranda vandens ir elektrolitų pusiausvyros sutrikimų, dėl kurių susidaro smegenų edemos susidarymo prielaidos. ZNS yra ūminė būklė, dėl kurios reikia skubiai hospitalizuoti pacientą intensyviam infuzijos gydymui. NSA gydymas yra svarbiausias hidratacija ir simptominis gydymas. Tokioje situacijoje bet kurie paskirti antipsichoziniai preparatai reikalauja nedelsiant pašalinti. Kai kuriais atvejais dopamino receptorių agonistams (pvz., Bromokriptinui) ar raumenis atpalaiduojantiems preparatams teigiamas poveikis, nors jų veiksmingumas nebuvo tirtas. Pašalinus NSA, neturėtumėte tęsti antipsichozinių vaistų mažiausiai dvi savaites. Ateityje galima nustatyti mažai potencialų antipsichozinį, geriausiai naujos kartos vaistą. Labai atsargiai reikia didinti naujai išrašytos vaisto dozę, stebint gyvybiškai svarbių funkcijų būklę ir laboratorinius duomenis (kraujo tyrimai, šlapimo tyrimai).
Tipiški neuroleptikai palyginti retai sukelia pavojingas mirtinas komplikacijas. Perdozavimo požymiai daugiausia yra susiję su individualiu vaisto anti-adrenerginio ir anticholinerginio poveikio profiliu. Kadangi šie preparatai turi stiprų antiemeticinį efektą, skrandžio plauti yra nurodoma, kad jie pašalinami iš organizmo, o ne etiketų vartojimas. Arterinė hipotenzija, kaip taisyklė, yra adrenoreceptorių blokados pasekmė, ir ją reikia koreguoti taikant dopamino ir norepinefrino. Jei sutrinka širdies susitraukimų dažnis, nurodomas lidokaino vartojimas.
Tipiškų antipsichotikų veikimo mechanizmas ir farmakologinis poveikis
Kuriant psichofarmakologiją, buvo pasiūlyti įvairūs antipsichotikų įtakos neuroreleptorių poveikiui variantai. Pagrindinis yra hipotezė apie jų poveikį dopamino neurostruktūroms (daugiausia D2 receptoriams), remiantis duomenimis apie įprasto dopamino metabolizmo sutrikimus smegenų struktūrose. Dopamino D2 receptorių-yra baziniame ganglijų, branduolys smegenų branduolį ir priekinės Cortex, jie vaidina svarbų vaidmenį informacija tarp žievės ir gumburo pusrutulių srauto reguliavimo.
Paveiksle matyti, rafinuotas pristatymas dopamino perdavimo į smegenų žievės ir požievio regionuose smegenis ir šių sutrikimų vaidmenį šizofrenijos simptomų vystymosi pažeidimus (pritaikytas iš RV Jones, Buckley PF, 2006 knygą).
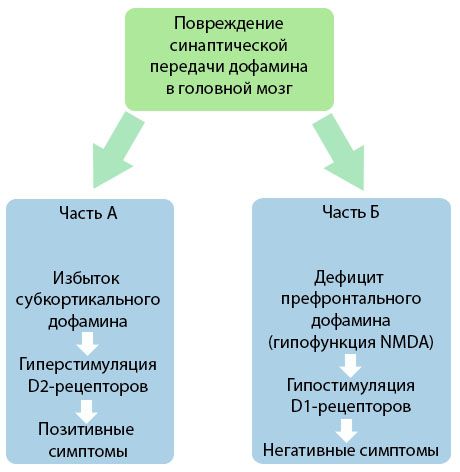
Dalis "A" reiškia klasikiniu, dopamino anksti teorija postulatai perteklių dopamino subcortical srityse hiperstimuliacijos ir D2 receptorių, kuri veda prie gamybinio simptomų. "B" dalis demonstruoja vėlesnę 90-ųjų pradžios teorijos modernizaciją. Praėjusį šimtmetį. Šiuo metu gauti duomenys atskleidė, kad dopamino trūkumas receptoriuose D; kartu su nepakankamu prefrontalinės žarnos receptorių stimuliavimu sukelia neigiamų simptomų atsiradimą ir pažinimo trūkumą. Todėl, pasak dabartinio supratimo, abu sutrikimus dopaminerginės perdavimo tipų - pertekliaus ir subcortical dopamino trūkumui prefrontalinę žievės - yra kumuliacinės rezultatas iš sinapsių perdavimo prefrontalinę ir hipofunkcijos susijęs su N-metil-N-aspartato pažeidimo. Be to iš pradžių izoliuotas dopamino, vėliau buvo nustatyti ir kitų neurotransmiterių, dalyvaujančių šizofrenijos patogenezės, pavyzdžiui, serotonino, gammaaminobutirovaya rūgšties, glutamato, norepinefrino, acetilcholino ir įvairių neuropeptidų. Nors šių tarpininkų vaidmuo nėra visiškai aiškus, tačiau su žinių plėtrą, tampa aišku, kad daugelio neurocheminių pokyčių organizme pasireiškimas. Todėl, klinikinis poveikis nuo psichozės narkotikų poveikio yra įvairių receptorių formavimo sumuojant ir švino pašalinti trikdymui homeostazės.
Pastaraisiais metais, kai atsirado nauji tyrimo metodai, nes radioizotopo ligandų surišimas ir PET nuskaitymas, labai pagerėjo neuroleptikų subtilaus biocheminio veikimo mechanizmo išaiškinimas. Visų pirma nustatomas vaistų, skirtų susilietime su atskirais neuroreceptoriumi skirtinguose smegenų regionuose ir struktūrose, lyginamoji jėga ir tropicumas. Parodyta tiesioginė vaisto antipsichozinio poveikio priklausomybė nuo jo blokuojančio poveikio stiprumo įvairiems dopaminerginiams receptoriams. Neseniai išskiriami keturi šių receptorių tipai:
- D1 daugiausia yra juodosios medžiagos ir juostos (vadinamasis nigrostrial regionas) zonoje, taip pat prefrontaliniame rajone;
- D2 - nigrostrialiuose, mezolimbicuose ir priekinėje hipofizės liaukoje (prolaktino sekrecija);
- D3 (presinepsinis) - įvairiose smegenų struktūrose kontroliuoja dopaminerginį aktyvumą pagal neigiamo atsako teisę;
- D4 (presinepsinis) - daugiausia nigrostrialiuose ir mezolimbiškuose regionuose.
Tačiau šiuo metu gali būti laikoma įrodyta ir tai, kad jis blokada D2 receptorių sukelia antipsichozinių vystymąsi, antrinių raminantis poveikis ir ekstrapiramidiniai šalutinis poveikis kitų klinikinių apraiškų blokados šio receptoriaus tipą yra analgetikas ir Antiemetinis veiksmas neuroleptikų (sumažėjimas pykinimas, vėmimas ir taip slopina vėmimo centras), ir augimo hormono mažinimo ir prolaktino padidėjimas (neuroendokrininiais šalutinis poveikis, įskaitant ha lakorėja ir menstruacijų pažeidimai). Ilgą laiką blokados nigrostrialnyh D2 receptorių-veda prie jų padidėjusio jautrumo, atsakingo už vėlyvuosius diskinezijas, ir vystymosi "psichozių padidėjęs jautrumas." Galimi klinikinių apraiškų priešsinapsinio blokados D3- ir D4 receptorių yra susijęs visų pirma su stimuliavimo poveikio neuroleptikų. Dėl dalinio blokados šių receptorių nigrostrialnoy mezolimbokortikalnoy bei įjungimo domenus ir aštrus (galingas, aukšto lygio) neuroleptikų mažomis dozėmis gali skatinti ir didelėmis dozėmis slopina dopaminerginį transmisija.
Pastaraisiais metais smarkiai išaugo susidomėjimas serotonerginėmis smegenų sistemomis, įskaitant serotonino receptorius, funkcija. Faktas yra tas, kad skirtingose smegenų dalyse serotonerginė sistema turi moduliuojančio poveikio dopaminerginėms struktūroms. Visų pirma, mezokortijiniame regione serotoninas slopina dopamino atpalaidavimą, atitinkamai postsynaptinių 5-HT receptorių blokada skatina dopamino koncentraciją. Kaip žinoma, šizofrenijos neigiamų simptomų atsiradimas yra susijęs su dopamino neuronų hipofunkcija prefrontalinėse smegenų žievės struktūrose. Šiuo metu žinoma apie 15 rūšių centrinių 5-HT receptorių. Eksperimentu metu nustatyta, kad neuroleptikai daugiausia jungiasi prie pirmųjų trijų tipų 5-HT receptorių.
5-HT1a receptoriuose šie vaistai daugiausia stimuliuoja (agonistinį) poveikį. Tikėtinos klinikinės pasekmės; antipsichozinio aktyvumo intensyvinimas, pažinimo sutrikimų sunkumo sumažėjimas, neigiamų simptomų korekcija, antidepresinis poveikis ir sumažėjęs ekstrapiramidinių šalutinių poveikių skaičius.
Svarbi svarbi neuroleptikų įtaka 5-HT2 receptoriams, ypač 5-HT2a potipiams. Jie randami daugiausia smegenų žievėje ir padidėja jautrumas šizofrenijai sergantiems pacientams. Su blokados 5-HT2A receptoriaus, gebėjimas naujos kartos vaistai nuo psichozės sumažinti neigiamų simptomų sunkumą, kognityvinės funkcijos pagerinimui, reguliuoti miego padidinti bendrą trukmę lėtai banga "(L-bangų) miego etapus, kad būtų sumažinta agresyvumą ir susilpninimui depresijos simptomų ir migrena (atsirandanti sosudisto smegenų sutrikimai) galvos skausmas. Kita vertus, 5-HT2a receptorių blokadoje vyrams gali padidėti hipotenzinis poveikis ir ejakuliacijos sutrikimas.
Manoma, kad neuroleptikų poveikis 5-HT2c receptoriams sukelia raminamąjį (anksiolitinį) poveikį, padidėjęs apetitas (kartu su padidėjusiu kūno svoriu) ir prolaktino gamybos mažėja.
5-HT3 receptoriai dažniausiai būna limbiniame regione, o jų blokadoje visų pirma pasireiškia antiemeticinis poveikis, taip pat padidėja antipsichozinis ir anksiolitinis poveikis.
Pasikartojimas Parkinsono tipo simptomų taip pat priklauso nuo to, blokavimo vaisto, skirto muskarininių cholinerginių receptorių jėga. Holinoliticheskoe ir dofaminblokiruyuschee veiksmų tam tikru mastu yra tarpusavio santykių. Jis yra žinomas, kad, pavyzdžiui, į zonos nigrostrialnoy D2-receptorių slopina išsiskyrimą acetilcholino. Kai blokada daugiau nei 75% D2 receptorių nigrostrialnoy lauko balansas yra sutrikęs naudai cholinerginį sistema. Tai yra ištaisant neuroleptikais ekstrapiramidinius šalutinio poveikio anticholinerginių vaistų (kompensuoja) įtaką priežastis. Chlorprotikseno, klozapino bei olanzapinas pasižymi dideliu afinitetu muskarininių receptorių ir yra praktiškai neturi ekstrapiramidinių šalutinių poveikių, nes abu blokas cholinerginių ir dopaminerginių receptorių. Haloperidolio ir fenotiazinai piperazino serijos turėti didelį poveikį dopamino receptorius, bet labai mažai poveikis cholino. Taip yra dėl jų gebėjimas sukelti ekstrapiramidinius šalutinį poveikį, kuris yra sumažintas naudojant labai dideles dozes, kai holinoliticheskoe įtaka tampa pastebimas. Be to sumažinti dofaminblokiruyuschego veiksmus D2 receptorių nigrostrialnoy regione ir išlyginti ekstrapiramidinius šalutinį poveikį, stiprus cholinerginį įtaka gali sukelti kognityvinių funkcijų, įskaitant mnestic sutrikimų, ir periferinių šalutinių reiškinių (sausas gleivinių, neryškus matymas apgyvendinimo, vidurių užkietėjimas, šlapimo susilaikymas pablogėjimo, sumišimas ir tt). Pakankamai stiprus blokavimas neuroleptikai daryti poveikį histamino receptorių I tipo, susijusi su kuri, pirma, sedacija ir svorio padidėjimas sunkumas dėl padidėjusio apetito. Priešalerginių ir Priešniežulinis efektas nuo psichozės taip pat jungiasi su jų antihistamininis savybių.
Be dopamino blokavimo, antiserotonerginių, anticholinerginių ir anticholinerginių savybių, dauguma antipsichozinių preparatų turi adrenolitines savybes, t. Y. Blokuoti tiek centrinius, tiek periferinius a1-adrenerginius receptorius. Tokie adrenoblokatoriai, kaip chlorpromazinas ir chlorprotiksenas, turi stiprų raminamąjį poveikį. Be to, blokuojantis šių vaistų poveikis yra neurovegetinių šalutinių reiškinių priežastis (arterinė hipotenzija, tachikardija ir kt.), Taip pat stiprinamas antihipertenzinis adrenoblokatorių poveikis.
Daugelio autorių darbuose pateikiami duomenys apie atskirų neuroleptikų rišamąją galią (giminingumą) su įvairiais neuroreleptorių tipais.
Remiantis neurocheminiu profiliu, tipiniai ir netipiniai antipsichoziniai preparatai, tarp kurių pirmiausiai naudojami klinikinėje praktikoje, gali būti sąlygiškai suskirstyti į šešias grupes.
Pirmoji grupė apima selektyvių blokatorius D2 ir D4 receptorių (sulpiridas, amisudprid, haloperidolio ir kt.,) Iš šių grupių benzamido ir Butirofenono dariniai. Mažų dozių daugiausia dėl to, blokados presinapsinių D4 receptorių Jie aktyvuoja dopaminerginį neurotransmisiją ir daromas stimuliuojantis (dezingibiruyuschee) veiksmų didelėmis dozėmis - blokas D2-receptorius visų smegenų regionuose, kurie kliniškai manifestai ryškus antipsichozinį poveikį, taip pat ekstrapiramidinis ir endokrininės (atsižvelgiant į prolaktinemiją) šalutiniais sutrikimais.
Antra grupė apima labai D2-receptorių blokatoriai, taip pat narkotikų blokavimo silpnai arba vidutiniškai NT2a - 5 ir 5-HT1A receptorių (. Flupentiksolio, haloperidolio, zuklopentiksolio et al), t.y., daugiausia fenotiazino arba tioksanteno, esančių arti stereocheminės struktūros, piperazino dariniai. Kaip pirmosios grupės vaistų, kad neuroleptikai turi, visų pirma, ryškus nuo psichozės (aštrus) veiksmai, taip pat sukelti ekstrapiramidinės poveikis ir peochnye prolactinemia. Mažomis dozėmis jos turi vidutiniškai aktyvuojantį (psichostimuliuojančią) poveikį.
Trečioji grupė sudaryta; daugiavalentis raminamieji neuroleptikai, nediferencijuota dauguma neuroreceptorių. Šie vaistai turi aiškiai išreikštą blokuojantį poveikį dopamino receptoriams, taip pat sukelia stiprų adrenolitinį ir cholinolitinį poveikį. Šie pakeitimai apima daugumą neuroleptikų raminamųjų pirmiausia alifatiniai ir piperidino darinių, kurių fenotiazino, ir arti jų į stereocheminės struktūros tioksantenai (chlorpromazino, levomepromazino, chlorprotikseno et al.). Spektro psichotropinių veikla iš šių vaistų dominuoja daugiausia tariama sedacija pirminis besivystantį nepriklausomai nuo taikyto dozės ir švelniu nuo psichozės poveikis. Be to, šis narkotikų, nes ryškus grupė holinoliticheskogo sukelti nestiprų ar vidutinio sunkumo ekstrapiramidiniai šalutinį poveikį ir neuroendokrininiais, bet dažnai sukelti ortostatinę hipotenziją ir kitų autonominių reakcijų dėl išreiškė A1-adrenoreceptorių blokados plėtrai.
Ketvirta grupė apima neuroleptikus, suderintas, ty vienodai blokuojančią D2 ir 5-HT2A receptorių (pastarasis yra šiek tiek daugiau) ir vidutiniškai - .. A1-adrenoreceptorių. Ši grupė apima atstovai naujos kartos atipiniais vaistais nuo psichozės (risperidonas, ziprasidono, Sertindole), turintis kitą cheminę struktūrą. Neurocheminis veiksmo mechanizmas lemia jų selektyvinę įtaką pirmiausia smegenų mezolimbinėms ir mezokortiškoms sritims. Kartu su atskira nuo psichozės poveikio ar silpnų ekstrapiramidinių šalutinių poveikių (kai naudojant terapines dozes) Nesunki arba vidutinio sunkumo stokos, ir vidutinio sunkumo prolactinemia adrenolytic savybių (hipotoniškiems reakcija), ši grupė gali informacija neuroleptikų neigiamus simptomus, kuriuose mediatorius yra stimuliacijos dopaminerginių perdavimo į smegenų žievės.
Penktoji grupė susideda iš daugiavalentis atipiniais vaistais nuo psichozės, triciklinio dibenzodiazepinovoy arba netoli struktūros (klozapino, olanzapino ir kvetiapino). Kaip trečiosios grupės vaistai, jie beveik atskiria daugumą neuroreleptorių. Tačiau 5-HT2a receptoriai blokuojami stipresniai nei D2 ir D4 receptoriai, ypač esantys nigroziniame regione. Tai lemia beveik nėra arba silpnas ekstrapiramidinius poveikį ir trūkumas susijęs su padidėjusia prolaktino neuroendokrininių šalutinio poveikio, kai aiškiai nuo psichozės poveikis ir gebėjimas sumažinti neigiamų simptomų sunkumą. Be to, visi šios grupės vaistai turi ryškias adrenolitines ir antihistaminines savybes, kurios lemia raminamąjį ir hipotenzinį poveikį. Klozapinas ir olanzapinas turi gana ryškų blokatorių poveikį ir muskarininiams receptoriams, todėl gali pasireikšti cholinolitinis šalutinis poveikis.
Taigi, gebėjimas blokuoti posinapsinį dopaminerginių receptorių kompensacines padidėjusiu sintezės ir metabolizmo dopamino - vienintelis bendras biocheminių nuosavybė visų aptartų šių grupių neuroleptikų.
Šeštojoje grupėje iki šiol yra vienintelis netipinis antipsichozinis aripiprazolas, kuris palyginti neseniai pasirodė vidaus psichofarmakologijos rinkoje. Šis vaistas - be to dalinis agonistas iš dopamino D2 receptorių, veikia kaip funkcinis antagonisto giperdofaminergicheskom būklės ir kaip funkcinis agonisto gipodofaminergicheskom profilį. Šis unikalus aripiprazolio receptoriaus profilis leidžia sumažinti ekstrapiramidinių sutrikimų ir hiperprolaktinemijos riziką, kai ji vartojama. Be to, aripiprazolas veikia kaip 5-HT1a receptorių dalinis agonistas ir tuo pačiu metu jis yra 5-HT2a receptorių antagonistas. Manoma, kad ši sąveika su receptoriais sukelia apskritai prie subalansuoto veikimo serotonino ir dopamino sistemas, tačiau veiksmų aripiprazolo mechanizmas gali būti paskirta kaip stabilizuojantį dopamino-serotonino sistemą.
Taigi dabartinis žinių apie neurocheminių neuroleptikų veikimo mechanizmų lygis leidžia mums pasiūlyti naują patologiškai labiau pagrįstą šios psichotropinių vaistų grupės farmakodinaminį klasifikavimą. Šios klasifikacijos naudojimas leidžia iš esmės numatyti psichotropinio aktyvumo spektrą, toleranciją ir galimą vaisto sąveiką su vaistu. Kitaip tariant, preparato neurocheminio aktyvumo savybės daugiausia lemia jo klinikinės veiklos savybes, kuriomis turėtų būti vadovaujamasi pasirinkus antipsichozinį vaistą konkrečiam pacientui.
Tokių pasaulinių antipsichozinių poveikio neuroleptikų veiksmingumas buvo vertinamas pagal vadinamąją lygiavertį chlorpromazinas, kuris yra paimtas kaip 1. Pavyzdžiui, haloperidolio, chlorpromazino ekvivalento = 50. Tai reiškia, kad 1 mg vaistų nuo psichozės veiksmingumą panašus haloperidolį 50 mg chlorpromazino. Remiantis šia klasifikacija indeksas sukurtas pagal kurią numatoma vykdyti neuroleptikų paskirstymo, didelės (atitinka chlorpromazinas> 10,0), vidutinio sunkumo (atitinka chlorpromazinas = 1,0-10,0) ir žemo (atitinkančio chlorpromazinas = 1,0) nuo psichozės veikla, vadinamas patentabilumas. Tipiniai antipsichoziniai vaistai (pirmosios kartos antipsichotikai) už beveik pusę amžiaus, yra plačiai naudojamas klinikinėje farmakoterapijos. Savo terapinio aktyvumo spektras apima:
- visuotinis antipsichozinis poveikis, sugebantis diferencijuotai ir diferencijuotai sumažinti įvairių psichozės pasireiškimus:
- pirminis raminamas (slopinantis) veiksmas - vaistų sugebėjimas greitai sustabdyti psichomotorinį agitaciją;
- selektyvus, selektyvus antipsichozinis poveikis, kuris pasireiškia gebėjimu paveikti individualius simptomus: deliriumą, haliucinacijas, diskų atmetimą ir tt;
- aktyvinimas (disinhibiting, disinhibiting, anti-auretic) neurotropinis poveikis, pasireiškiantis ekstrapiramidinių simptomų atsiradimu;
- somatotropinis poveikis neuroendokrininio ir vegetatyvinio šalutinio poveikio vystymuisi;
- depresorinis efektas, išreikštas kai kurių antipsichotikų gebėjimu sukelti depresinius simptomus.
Pirmosios kartos antipsichotikų veiksmingumas gydant ne tik psichinius sutrikimus, bet ir pažeidimus pasienio psichiatrijos srityje buvo pakartotinai įrodytas ir neginčytinas. Todėl, nepaisant dažno šalutinio gydymo poveikio, kai jie yra skirti, jie ir toliau naudojami medicinos praktikoje.
atipiniais antipsichotikais
Šiuolaikinėse gairėse pateikiami duomenys apie antros kartos antipsichotikų vartojimo farmakoterapijoje naudą. Terminas "netipiškas" (sinonimas - antros kartos antipsichotikai) yra sąlyginis ir daugiausia naudojamas naujos kartos žymėjimo patogumui. Vaistai šioje grupėje, lyginant su įprastiniais vaistais nuo psichozės yra efektyvesni ištaisyti neigiamas, emocinius ir kognityvinius sutrikimus, kartu su geresnio toleravimo ir mažesnės rizikos ekstrapiramidinių simptomų. Skirtumai terapiniu poveikiu, sudaryto iš atipiniais vaistais nuo psichozės serijos priemonių pobūdis paaiškinti, kaip ir tipinių neuroleptikų, jo individualų profilį farmakologinio veiksmų grupės.
Siekiant išsiaiškinti psichofarmakoterapijos netipinių antipsichotikų galimybes, patartina apsvarstyti šios grupės preparatus, registruotus Rusijoje.
 [29], [30], [31], [32], [33], [34],
[29], [30], [31], [32], [33], [34],
Closapine (dizenzodiazepinas)
Netipinių antipsichotikų grupės protėvis. Veikimo klozapino mechanizmas būdingas nedidelį D2-receptoriaus blokadą su tuo pačiu metu aukštos antagonizmo už 5-HT2A receptorių, A1, A2-adrenerginių, ir histamino H1 receptorių. Ji įrodyta, kad veiksmingas nuo psichozės tais atvejais, kai atsparumo kitus nuo psichozės (rezervas grupės vaisto) ir turi būti skiriamas lėtinio manija, psichozės susijaudinimo, agresijos gydymui. Namų praktikoje klozapinas dažnai skiriamas pasiekti sedaciją ir hipnozę psichozės pacientams. Reikėtų pripažinti, kad toks klozapino vartojimas neatitinka pagrindinio gydymo indikacijų profilio. Tikriausiai turėtų persvarstyti požiūrį į vaistų nuo psichozės vartojimą kaip antraeilės svarbos, nes šiandien tai - vienintelis būdas įrodyta veiksmingumo ugniai atsparių pacientų.
Klozapinas, skirtingai nei tipiniai neuroleptikai, nesukelia rimtų ekstazepramidinių sutrikimų dėl mažo afiniškumo, nurodyto aukščiau, 02-receptoriams. Taip pat paaiškėjo, kad jį galima gydyti vėlyvą distoniją ir sunkią aakatiziją. Atsižvelgiant į nedidelę ZNS vystymosi riziką, klozapinas gali būti laikomas pasirinktu vaistu pacientams, kurie anksčiau patyrė šią komplikaciją.
Nepaisant to, vartojant klozapiną gali pasireikšti rimtas šalutinis poveikis. Pavojingiausi iš jų (net skiriant mažas dozes) yra agranulocitozė, kuri pasitaiko 0,5-1,0% pacientų. Kiti svarbūs šalutinis poveikis, kuris gali atsirasti, kai, naudojant vaistą, reikia pažymėti, mieguistumas, padidėjęs seilėtekis ir svorio padidėjimas, kuris dažnai išaugo į klozapino paskyrimo metu pagal praėjusių nuo psichozės gydomo poveikio. Taip pat reikėtų atkreipti dėmesį į galimybę vartoti tachikardiją, arterinę hipotenziją ir epilepsinius priepuolius. Ligonių atsiradimo tikimybė priklauso nuo dozės. Jų rizika žymiai padidėja, jei klozapino dozė viršija 600 mg per parą. Atsirasti traukuliams, - ne kontraindikacija toliau vartojo, tačiau ji reikalauja pusę dozės mažinimo ir paskirties prieštraukulinių pavyzdžiui, valproinės rūgšties. Klozapino gydymo šalutinių reiškinių prevencija apima kruopščią balto kraujo, taip pat EKG ir endokrininių parametrų stebėjimą.
Perdozavimo klozapino galimo depresijos sąmonės iki komos vystymosi, ir simptomų, susijusių su anticholinerginį poveikį (tachikardija, delirium), traukuliai, kvėpavimo slopinimas, ekstrapiramidinius sindromus. Vartojant didesnę kaip 2500 mg vaisto dozę, gali atsirasti mirtina pasekmė.
 [35], [36], [37], [38], [39], [40], [41], [42],
[35], [36], [37], [38], [39], [40], [41], [42],
Risperidonas
Benzisoksazolo darinys, turintis didelį afinitetą serotonino ir dopamino Dj receptoriams, kurių pagrindinis poveikis serotonino sistemai. Šio vaisto sudėtyje yra daug indikacijų vartojimui, įskaitant susilpnėjimą, gydymą nuo atsinaujinimo, pirmojo psichozės epizodo gydymą, neigiamų šizofrenijos simptomų koregavimą. Pastebima vaisto gebėjimas pagerinti šizofrenijos sergančių pacientų kognityvinį funkcionavimą. Gauta preliminarių duomenų, kad risperidonas šizofrenijos metu sergantiems pacientams taip pat sumažina simptominius simptomus ir gali būti pasirinktas vaistas bipolinių emocinių sutrikimų gydymui.
Rizpridono terapijos šalutinis poveikis, ypač ekstrapiramidiniai sutrikimai, priklauso nuo dozės ir pasireiškia dažniau, kai dozė viršija 6 mg per parą. Kitas šalutinis poveikis yra pykinimas, vėmimas, nerimas, mieguistumas, padidėjęs prolaktino kiekis kraujyje. Ilgalaikis risperidono vartojimas gali sukelti kūno svorio padidėjimą ir II tipo diabeto vystymąsi, tačiau yra mažiau tikėtinas, nei klozapinas, olanzapinas.
Esant perdozavimui, mieguistumui, epilepsijos priepuoliui, QT intervalo pailgėjimui ir QRS komplekso išplitimui, yra galimos arterinės hipotenzijos. Apibūdinami mirtini rezultatai risperidono perdozavimo atveju.
Neabejotinas vaisto pranašumas - skysta ir greitai ištirpusio (pogumbio) formų buvimas, kurio naudojimas pagreitina vaisto gavimą paciento organizme ir palengvina jo vartojimo kontrolę. Taip pat yra ilgalaikio vaisto formos - milteliai, skirti ruošti suspensiją į raumenis (konstapperpiperidonas mikrosferose). Jis rekomenduojamas šizofrenijos pacientams palengvinti, ypač pacientams, kuriems prastai laikomasi. Būtina atsižvelgti į tai, kad norint gauti narkotikų į kraują trunka apie tris savaites, būdamas terapijos CONSTA risperidono paciento pradžioje turėtų papildomai imtis geriamojo risperidono formą mažiausiai 3 savaites po pirmosios injekcijos.
Olanzapinas
Farmakologiniu panaši veiksmų klozapino kaip pleyomorfnym receptorių turi didelę afinitetu serotonino, muskarino, A1-adrenerginių, histamino receptorių. Olanzapino terapinis aktyvumas panašus į klosazino ir risperidono veiksmingumą, paveikdamas šizofrenijos teigiamus, neigiamus ir depresinius simptomus. Tačiau duomenys buvo gauti ant didesnio efektyvumo Olanzapinu kitais atipiniais antipsichoziniais preparatais pacientams, sergantiems pirmojo psichozės epizodo gydymo ir pataisos pažinimo rezultatų. Atkreipti dėmesį, kad gydymo su tablečių formos vaisto pradžioje gali dezingibiruyuschego greitą išvaizdą efekto su padidintu susijaudinimo ir nerimo. Todėl, gydant traukulius kartu su sunkiu psichomotoriniu maišymu, nurodomas vaisto injekcijos forma.
Olanzapinas retai sukelia ekstrapiramidinius sutrikimus arba vėluojančią diskineziją, dažniausiai pasireiškiantis šalutinis poveikis yra medžiagų apykaitos sutrikimai ir svorio padidėjimas. Buvo nustatyta, kad pacientams, vartojantiems olanzapino dažnai padidėjo cholesterolio kiekį kraujyje, plazmoje lipidų ir yra polinkis į 2 tipo cukriniu diabetu, tačiau panašūs reiškiniai pasitaiko vienodai dažnai pacientams, gydytiems olanzapinu ir klozapino. Tačiau gauti duomenys, kad padidėjusi kūno masė koreliuoja su teigiamo atsakymo į olanzapino registratūroje (ty tarnauja kaip svarbus prognostinis gydymo) ir virsta nutukimas - tik 20-30% pacientų, kurie į vartus antsvorio gydymas.
Perdozavus, gali pasireikšti raminamasis poveikis, toksinis cholinolitinis poveikis, epilepsijos priepuoliai, arterinė hipotenzija. Iki šiol nėra įtikinamų įrodymų, kad būtų galima įvertinti mirties riziką, jei vaisto perdozavimas.
Quetieapin
Žiūrėkite dibenzotiazepino junginius. Jo receptoriaus profilis daugeliu atžvilgių yra panašus į klozapiną. Kvetiapino prisijungimas prie D2 receptorių yra mažas (mažesnis kaip 50%) ir trumpalaikis, net jei naudojamos didelės dozės. Šis vaistas veiksmingas šizofrenijos teigiamų, neigiamų ir bendrų simptomų gydymui. Yra įrodymų, kad jos taikymo atvejais didelio atsparumo terapijos sėkmės ir pagerinti pažinimo funkcionavimą pacientų, kuri suteikia teisę rekomenduoti jį kaip pirmos eilės vaistais nuo psichozės palaikomajam gydymui šizofrenijos efektyvumą. Galiausiai, kvetiapinas turi vidutiniškai antidepresinį, aktyvuojantį poveikį. Todėl jis vartojamas depresijos, melagingų išpuolių ir seniūnų-hipochondrijos rato sutrikimų gydymui.
Nustatytas didelis tiotropinis kvetiapino aktyvumas paaiškina faktą, kad jis registruojamas kaip depresijos sutrikimų šalinimo ir antrinės prevencijos priemonė. Manijos epizodų gydymui I tipo ir II tipo bipolinių sutrikimų metu kvetiapinas naudojamas kaip papildomas agentas. Injekcijos formų trūkumas tam tikru mastu riboja jo vartojimą pacientams, turintiems įkvėpimą ir agresyvų elgesį.
Kvetiapinas turi pakankamai gerą toleranciją, be to, praktiškai nesukelia ekstrapiramidinių sindromų, išskyrus atvejus, kai naudojamos didžiausios dozės. Kvetiapinas nesukelia hiperprolaktinemijos, rečiau nei olanzapinas ir klozapinas sukelia kūno svorio padidėjimą ir sumažina gliukozės toleravimą.
Ziprasidonas
Turi unikalų receptorių aktyvumo profilį. Būdamas stiprus 5HT2a receptorių ir D2 receptorių antagonistas, jis taip pat yra aktyvus serotonino ir norepinefrino pakartotinio įsisavinimo inhibitorius. Klinikiniai tyrimai parodė reikšmingą ziprazidono pranašumą dėl psichozės simptomų ir agresijos pasireiškimo, palyginti su haloperidoliu. Taip pat gauti duomenys apie teigiamą ziprazidono poveikį šizofrenija sergančių pacientų kognityvinėms funkcijoms, taip pat apie bendrus simptomus, socialinio funkcionavimo rodiklius. Ziprasidonas paprastai gerai toleruojamas ir labai retai sukelia ekstrapiramidinius sindromus, svorio prieaugį ir medžiagų apykaitos sutrikimus. Dažnai QT intervalo pratęsimas viršija 460 ms, taigi pacientus, kurie gauna šį vaistą, patariama atlikti EKG tyrimą prieš paskiriant vaistą ir stebint stebėjimą gydymo metu. Ypatingas dėmesys turėtų būti skiriamas kartu skiriamam gydymui (antiaritminiais vaistais), dėl kurio gali pailgėti QT intervalo pailgėjimas ir sukelti širdies aritmiją, skilvelių fibriliaciją.
Sertindol
Žiūrėkite fenilindolo darinius. Jis turi didelę funkcinę antagonistą D2-, serotonino (ypač 5-HT2a receptorių) ir a1-adrenerginių receptorių atžvilgiu. Remiantis elektroneurocheminiais tyrimais, sertindolis selektyviai slopina dopamino receptorius ventralioje segmentinėje srityje. Ši pasirinktis, tikėtina, mažina ekstrapiramidinių sindromų ir hiperprolaktinemijos riziką, kai vaistas vartojamas. Lyginamųjų tyrimų rezultatai parodė, kad sertindolis yra panašus į haloperidolį antipsichozinio aktyvumo požiūriu. Šis vaistas turi ryškų deziniferacinį poveikį pacientams, sergantiems neigiamais ir depresijos simptomais, kurie viršija panašų rispoleptolio poveikį. Taip pat yra duomenų, patvirtinančių sertindolo veiksmingumą kognityvinio sutrikimo korekcijai šizofrenijos sergantiems pacientams. Sertindolis, kaip taisyklė, pacientams yra gerai toleruojamas, retai sukelia sedaciją, todėl rekomenduojama vartoti pakaitinį vaistinį preparatą šalutinio poveikio atsiradimui gydant kitus šiuolaikinius antipsichozinius vaistinius preparatus.
Iš rimtų šalutinių reiškinių pastebėta, kad vaistas gali išplėsti Q-T intervalą, dėl kurio gali atsirasti širdies aritmija. Analizuojant tyrimus po rinkodaros, paaiškėjo, kad sertindolio kardiologinis profilis nesiskiria nuo kitų naujos kartos antipsichotikų.
Aripiprazolas
Panašus į kitų netipinių agentų antipsichozinį aktyvumą, tačiau jis daro didesnį poveikį šizofrenijos pacientų kognityviojo funkcionavimo parametrams. Pirmiau minėtas unikalus farmakologinis šio vaisto, D2 receptorių agonisto, poveikis, leidžiantis sumažinti ekstrapiramidinių sindromų ir hiperprolaktinemijos riziką, kai jis vartojamas.
 [43], [44], [45], [46], [47], [48]
[43], [44], [45], [46], [47], [48]
Amisulpridas
Jie nurodo pakeistų benzamidų klasę. Vaistas selektyviai jungiasi su potipio D2 ir D3-dopaminerginių receptorių neturi afiniteto potipių D1-, D4- ir D5-, taip pat serotonino, histamino H1, ir adrenerginių A1-cholinerginių receptorių. Vartojant dideles dozes, jis blokuoja postsinaptinius D2 receptorius. Mažos dozės atrodo dezingibiruyuschy efektą dėl blokados presinapsinius D2, D3 receptorių ir todėl jo naudojimo yra taip pat veiksmingas neigiamų simptomų gydymui, nors ir yra - nėra derinama D2-receptoriaus antagonisto ir serotonino receptorius. Daugybė tyrimų rodo, ryškus antipsichozinį aktyvumą didelėmis dozėmis vaistų, kuris yra pranašesnis įprastiniais vaistais.
Antipsichozinio gydymo šalutinis poveikis
Lentelėje parodytas pagrindinis netipinių antipsichotikų gydymo šalutinis poveikis.
|
Vaistas |
Extra-piramidiniai |
Laidumo sutrikimas EKG |
Metabolizmo sutrikimai (svorio padidėjimas, gliukozės, cholesterolio, trigliceridų koncentracijos kraujyje padidėjimas) |
||
|
Klozapinas |
. |
++ |
++ |
++ - |
|
|
Risperidonas |
++ |
+/- |
++ |
+/- |
|
|
Olanzapinas |
+ |
+/- |
+++ |
++ |
+++ |
|
Quetieapin |
+/- |
+ |
+/- |
--- |
|
|
Ziprasidonas |
+ |
++ |
+/- |
+/- |
+/- |
|
Sertindol |
++ |
- |
+/- |
- |
|
|
Ariliprazolis |
- |
--- |
+/- |
- |
- |
|
Amisulpridas |
++ |
+/- |
|||
Pastaba: Šalutinių reiškinių sunkumas: "+++" - didelis: "++" - terpė; "+" - žemas; "+/-" - abejotinas; "-" - nėra.
Ekstrapiramidiniai sindromai
Viena iš pagrindinių netipiškų antipsichotikų savybių, skirtingai nuo tradicinių, yra jų mažas gebėjimas sukelti ekstrapiramidinius sindromus, o tai buvo pažanga šizofrenijos farmakoterapijos palaikymui. Tačiau, kaip matyti iš lentelės duomenų, vartojant tam tikrus šios serijos vaistus (risperidoną, amisulpridą), gali atsirasti tokių simptomų, kuriems reikia skirti ypatingą dėmesį.
 [3], [4], [5], [6], [7], [8], [9], [10],
[3], [4], [5], [6], [7], [8], [9], [10],
EKG sutrikimai
Kardiologinių šalutinių reiškinių atsiradimo galimybė yra rimta problema, kai gydant kai kuriuos šiuolaikinius antipsichozinius preparatus. Tokiais atvejais tai Q-T intervalo pratęsimas, dėl kurio gali atsirasti aritmija. Laidumo sutrikimas, ypač Q-T intervalo pailgėjimas, dažniausiai pasireiškia vartojant klozapiną, sertindolį, ziprazidoną. Kartu su patologija bradikardijos, atrioventrikulinės blokados, hipotiroidizmo forma gali prisidėti prie šios komplikacijos pasireiškimo gydant minėtus vaistus. Šiuo metu EKG stebėjimas yra rekomenduojamas maždaug kas 3 mėnesius pacientams, kurie palaiko netipinius antipsichozinius vaistinius preparatus.
Endokrininiai sutrikimai
Šiuo metu didžiausią susirūpinimą kelia netipinių antipsichotikų gebėjimas sukelti svorio padidėjimą. Kūno svorio, gliukozės, trigliceridų kiekio padidėjimas kraujyje gali sukelti medžiagų apykaitos sutrikimus ir II tipo diabeto vystymąsi. Būtina ypač atidžiai ir kas savaitę stebėti biocheminius parametrus gydant klozapinu ir olanzapinu. Pasak J. Geddeso ir kt. (2000), R.V. Jones, fronto Buckley (2006), jis turėtų būti pripažintas patartina atlikti išsamų tyrimą pacientams, prieš skirdamas juos į tam tikrą vaistų nuo psichozės šiuolaikinės kartos, nes yra žinoma, kad medžiagų apykaitos sutrikimų dažniau pasitaiko pacientams, kurie turėjo šeimos istoriją, antsvoris, lipidų spektrą ir hiperglikemija prieš gydymas. P. V. Joneso, PF Buckley (2006) pasiūlytas stebėjimo algoritmas apima kelis dalykus.
- Anamnezės ir šeimos veiksnių rinkinys, susijęs su medžiagų apykaitos sutrikimų rizika.
- Kūno masės indekso, EKG, kraujospūdžio ir pulso registracija prieš gydymą.
- Laboratorinių duomenų rinkimas (gliukozė, lipidų spektras, cholesterolis) prieš pradedant gydymą.
- Reguliarus kūno masės indekso, gyvybiškai svarbių požymių stebėjimas gydymo metu.
- Laboratorinių duomenų kontrolė gydymo metu.
Hiperprolaktinemijos atsiradimas antipsichoziniame gydyme yra susijęs su dopamino receptorių centrine blokada hipotalamyje, dėl kurio prolaktinas išsiskiria hipofizės priekinėje skiltyje. Dažniausiai hiperprolaktinemija atsiranda gydant olanzapinu, risperidonu ir amisulpridu.
Agranulocitozė
Kita rimta antipsichozinio gydymo komplikacija. Tai galima pastebėti vartojant klozapiną ir olanzapiną. Pasak J. Geddeso ir kt. (2000), jis buvo diagnozuotas per pirmuosius 3 mėnesius 1-2% pacientų, vartojančių šiuos vaistus. Atsižvelgdami į tai, rekomenduojame kas savaitę atlikti kraujo tyrimą pacientams, vartojantiems šiuos vaistus per pirmąsias 18 gydymo savaičių ir kas mėnesį stebint. Buvo parodyta, kad, kai sumažėja minėtų neuroleptikų dozė, klinikinis kraujo tyrimas vėl grįžo į normalią. Tuo pačiu metu turėtų būti pripažinta, kad šiuo metu nėra aiškios pacientų, kuriems pasireiškia metabolinis sutrikimas, šalutinis poveikis. Dažniausiai vienas netipiškas antipsichozinis gydymas kitame. Kita perspektyvi sritis turėtų būti specialios korekcinės terapijos, ypač bromokriptino vartojimo hiperprolaktinemos korekcijai, paskyrimas. Ideali turėtų būti laikoma situacija, kai su tokiais sutrikimais sergantis pacientas gydomas periodiškai dalyvaujančius internistų, ypač endokrinologų, kardiologų ir kitų specialistų.
Apibendrinant reikėtų pažymėti, kad pagal pirmiau minėtus algoritmus, skirtus ne tik psichinės, bet ir fizinės pacientų būklei nustatyti ir stebėti, antrosios kartos vaistai yra saugesni nei tipiniai neuroleptikai.
Šiuo metu kuriama daug antipsichotikų. Naujos kartos vaistais, gali turėti skirtingą veikimo mechanizmą (pvz turėti GABAergic profilį) ir galės įtakoti įvairias apraiškas šizofrenija, įskaitant faktinį deficitą sutrikimų.
Dėmesio!
Siekiant supaprastinti informacijos suvokimą, ši vaisto "Antipsichoziniai vaistai arba antipsichoziniai vaistai" naudojimo instrukcija yra išversta ir pateikta specialioje formoje remiantis oficialiais vaisto vartojimo medicinos tikslais instrukcijomis. Prieš naudodami perskaitykite anotaciją, kuri buvo tiesiogiai prie vaisto.
Aprašymas pateikiamas informaciniais tikslais ir nėra savirealizacijos vadovas. Šio vaisto poreikis, gydymo režimo tikslas, metodai ir vaisto dozė nustatoma tik gydantis gydytojas. Savarankiškas gydymas yra pavojingas jūsų sveikatai.

