Medicinos ekspertas
Naujos publikacijos
Ką daryti, jei mano šlapimas yra raudonos spalvos?
Paskutinį kartą peržiūrėta: 04.07.2025

Visas „iLive“ turinys yra peržiūrėtas medicinoje arba tikrinamas, kad būtų užtikrintas kuo didesnis faktinis tikslumas.
Mes turime griežtas įsigijimo gaires ir susiejamos tik su geros reputacijos žiniasklaidos svetainėmis, akademinių tyrimų institucijomis ir, jei įmanoma, medicininiu požiūriu peržiūrimais tyrimais. Atkreipkite dėmesį, kad skliausteliuose ([1], [2] ir tt) esantys numeriai yra paspaudžiami nuorodos į šias studijas.
Jei manote, kad bet koks mūsų turinys yra netikslus, pasenęs arba kitaip abejotinas, pasirinkite jį ir paspauskite Ctrl + Enter.
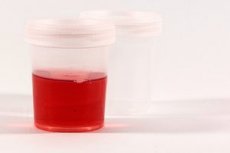
Klinikiniu požiūriu pakitusios spalvos šlapimas kaip simptomas nelaikomas orientaciniu ir akivaizdžiu konkrečios ligos požymiu. Raudonojo šlapimo diagnozė yra gana sudėtingas procesas, reikalaujantis daugybės tyrimo metodų, medicininių žinių ir praktinės patirties. Bendra schema, kurią numato diagnostinių priemonių rinkinys, yra tokia:
- Paciento apklausa, anamnezės (informacijos apie simptomus), anamnezės vitae (informacijos apie gyvenimo būdą, ankstesnes ligas) ir galbūt šeimos informacijos – heteroanamnezės – surinkimas. Pacientui gali būti užduodami klausimai:
- Kada ir kokiomis sąlygomis žmogus pirmą kartą pastebėjo šlapimo spalvos pasikeitimą?
- Ar yra kokių nors lydinčių simptomų – skausmas apatinėje nugaros dalyje, pilve, šlapinimosi sutrikimai, spazmai, pykinimas?
- Kai šlapime atsiranda kraujo – šlapinimosi pradžioje, viso akto metu arba pabaigoje (pradinė, galutinė arba visiška hematurija).
- Ar anksčiau buvo atliktos urologinės ar nefrologinės operacijos?
- Ar buvo kokių nors fizinių krūvių?
- Kokius vaistus vartoja (vartojo) asmuo?
- Paveldimos ligos.
- Ar buvo tikimybė užsikrėsti kelionės metu?
- Nugaros traumų buvimas ar nebuvimas. Ar buvo smūgių ar sumušimų?
- Fizinė apžiūra:
- Kūno temperatūros ir kraujospūdžio matavimas.
- Kūno (odos, gleivinių) apžiūra (apžiūra), padidėjusių limfmazgių, edemos, galimų odos kraujavimo pėdsakų, petechijų nustatymas.
- Pilvo srities palpacija, perkusija. Jei nurodyta, prostatos palpacija.
- Laboratoriniai šlapimo, kraujo ir galbūt išmatų tyrimai.
- Instrumentiniai diagnostikos metodai.
Raudonojo šlapimo (hematurijos) diagnozė pagrįsta analitinių duomenų rinkiniu. Sunkiausia išsiaiškinti besimptomės hematurijos priežastį, kai šlapimas nėra ryškios spalvos, o raudonieji kraujo kūneliai aptinkami tik laboratoriniais tyrimais (mikrohematurija). Tokiais atvejais tyrime dalyvauja nefrologas, urologas ir galbūt hematologas, kurie nurodo tikslios diagnozės paieškos vektorių.
Analizės atlikimas
Jei pacientas skundžiasi šlapimo spalvos pasikeitimu, gydytojas, atlikęs fizinį tyrimą ir surinkęs anamnezinę informaciją, paskiria tyrimus:
- Bendra šlapimo analizė (OAM).
- Kiekybinis šlapimo nuosėdų nustatymas ir analizė, analizė Nechiporenko metodu (leukocitų, eritrocitų, hialininių cilindrų lygio nustatymas). Ši analizė dar vadinama trijų stiklinių šlapimo tyrimu.
- Kiekybinis metodas, kasdienio šlapimo surinkimas, Kakovskio-Addžio testas.
- BKM (bendras, klinikinis kraujo tyrimas).
- Kraujo kultūra.
- ESR analizė.
- Šlapimo pasėlis (antibiotikų tyrimas).
- Biocheminis kraujo tyrimas.
- Laboratorinis kraujo tyrimas ASL-O (antistreptolizino titro nustatymas).
- Pagal indikacijas gali būti paskirti funkciniai inkstų tyrimai - šlapimtakio kateterizacija.
- Kraujo tyrimas kraujagyslių ir trombocitų hemostazės sutrikimams tirti.
- Gliukozės kiekiui nustatyti, pH įvertinti, baltymams, bilirubinui, ketonams, nitritams, leukocitams ir kraujo elementams nustatyti dažnai naudojamas patogus šlapimo tyrimo metodas, naudojant cheminio kontrasto tyrimo juosteles. Jei tyrimas rodo kraujo buvimą šlapime, rezultatas interpretuojamas priklausomai nuo spalvų spektro ir gali rodyti hemoglobinuriją, hematuriją arba mioglobinuriją.
Tyrimus papildo ir kitos diagnostikos rūšys – fiziniai ir instrumentiniai metodai. Gydytojui ir pacientui svarbu kuo greičiau nustatyti hematurijos priežastį, pradėti gydymą ir išvengti komplikacijų.
Instrumentinė diagnostika
Raudonas šlapimas kaip simptomas laikomas gana nerimą keliančiu, jei šlapimas nėra nudažytas fitopigmentais arba pakeičia spalvą po vaistų vartojimo. Hematurija reikalauja nedelsiant ištirti pacientą, kad būtų nustatyta klinikinio požymio priežastis ir patologinio proceso lokalizacija. Surinkus anamnezę, atlikus fizinius tyrimus, laboratorinius kraujo ir šlapimo tyrimus, pacientui rodoma instrumentinė diagnostika. Urologijos praktikoje plačiai naudojami šie instrumentinių tyrimų metodai:
- Urografija (KT arba MRT), siekiant gauti tikslesnės informacijos apie visos šlapimo sistemos (šlapimo pūslės, šlapimtakių) būklę; procedūros metu taip pat tiriami inkstai.
- Pilvo organų rentgeno nuotrauka padeda išsiaiškinti akmenų buvimą ar nebuvimą inkstuose ir šlapimo pūslėje.
- Jei rentgeno nuotrauka neinformatyvi, nurodoma inkstų angiografija. Metodas apima kontrastinės medžiagos naudojimą, kuri padeda išsiaiškinti inkstų audinių ir kraujagyslių (arterijų) būklę.
- Intraveninė pirelograma, pielograma – inkstų, šlapimo pūslės, šlapimtakio būklės vizualizavimas. Procedūros metu į veną suleidžiama jodo turinčio medicininio kontrasto.
- Pilvo organų ultragarsinis tyrimas yra privalomas – tai metodas, kurio metu nustatoma bendra gyvybiškai svarbių organų būklė. Dėmesys skiriamas inkstų tyrimui, apatinių šlapimo takų ultragarsas nėra efektyvus dėl šios srities anatominių ypatybių.
- Taip pat gali būti paskirta cistoskopija – invazinė, endoskopinė procedūra, kurios metu tiriama šlapimo pūslės ertmės vidinių audinių (tunikos gleivinės) būklė. Be cistoskopijos, instrumentinės diagnostikos endoskopinių urologinių metodų sąraše yra ir uretroskopija.
- Jei klinikinis vaizdas rodo glomerulonefritą, pacientui parodomas inkstų audinio morfologinis tyrimas (perkutaninė biopsija).
Remiantis laboratorinės šlapimo analizės duomenimis, instrumentinės diagnostikos pateikta informacija ir klinikiniais proceso požymiais, gydytojas gali pradėti diferencijuoti galimas hematurijos priežastis, tada nustatyti tikslią diagnozę ir pradėti veiksmingą nustatytos patologijos terapiją.
Diferencinė diagnostika
Raudonas šlapimas ne visada yra ligos simptomas. Diferencinė diagnostika pirmiausia apima fiziologinių ir trumpalaikių, nepatologinių šlapimo spalvos pasikeitimo priežasčių – maistinių augalų pigmentų (antocianinų, porfirinų), specifinių vaistų vartojimo ar fizinio krūvio – atmetimą.
Raudonas šlapimas, kuris preliminariai identifikuojamas kaip hematurija ir jau kliniškai interpretuojamas kaip galimas ligos požymis, turi būti diferencijuojamas nuo šių būklių:
- Trauma, nugaros mėlynė inkstų srityje.
- „Maisto“ klaidinga hematurija (augaliniai pigmentai maiste)
- „Kovas“ hematurija – fizinė perkrova.
- Hematopoetinės sistemos ligos.
- Cistitas, susijęs su vėžio spindulinės terapijos metu.
- Šlaplės prolapsas (ŠP) – šlaplės gleivinės prolapsas.
- Šlaplės skausmas.
- Hemoglobinurija.
- Mioglobinurija.
- Vaistų sukelta hematurija.
Labiausiai tikėtini tikrosios hematurijos etiologiniai veiksniai yra šie:
- Šlapimo sistemos uždegimas (cistitas, prostatitas, uretritas).
- Pielonefritas.
- Akmenys šlapimtakyje, šlapimo pūslėje, inkstuose.
- Kraujagyslių sistemos patologijos – inkstų infarktas, vena renalis (inkstų venų) trombozė.
- Onkologinis procesas – šlapimtakio, šlapimo pūslės (vesica urinaria), prostatos (prostatos) vėžys.
- Infekcinės ligos – endokarditas, tuberkuliozė.
- Glomerulonefritas.
- Inkstų spenelių (papilių) nekrozė.
- Sisteminis vaskulitas.
- Inkstų cista (policistinė).
- Intersticinis nefritas.
Diferencinė diagnostika nėra pagrįsta vienu simptomu – raudonu šlapimu; norint nustatyti teisingą diagnozę, reikia išsamios analitinės informacijos. Todėl pacientui, besiskundžiančiam šlapimo spalvos pasikeitimu ir lydinčiais simptomais, reikia atlikti visą spektrą tyrimų, įskaitant kraujo ir šlapimo tyrimus, instrumentinius tyrimus. Kuo greičiau atliekamos diagnostinės priemonės, tuo greitesnis ir efektyvesnis bus nustatytos nozologijos gydymo procesas.
 [ 4 ]
[ 4 ]
Ligų, sukeliančių raudoną šlapimą, gydymas
Raudonas šlapimas, kaip būklė, susijusi su fiziniu pervargimu arba produktų su augaliniais pigmentais buvimu mityboje, iš principo nereikalauja skubios pagalbos, taip pat terapinių pastangų. Raudono šlapimo gydymas – tai etiologinio veiksnio, provokuojančio eritrocitų atsiradimą šlapime, nustatymas ir diagnozuotos patologijos gydymas. Taigi, pirmiausia reikia atskirti simptomus, diagnozuoti pagrindinę hematurijos priežastį.
Raudonojo šlapimo gydymo ypatybės apima:
- Ambulatorinis gydymas atliekamas tik tais atvejais, kai hematurija kaip klinikinis simptomas rodo kraujo netekimą (tai nustatoma laboratorijoje naudojant tyrimus).
- Kraujavimui sustabdyti reikia skirti hemostazinių vaistų, atsižvelgiant į paciento būklės klinikinį vaizdą ir remiantis informacija, gauta po citologinio tyrimo.
- Pagal indikacijas gali būti skiriami kraujo pakaitalai (infuzinė terapija).
- Trumpalaikė hematurija nereikalauja vaistų terapijos, pacientai, kuriems vienkartinis šlapimo paraudimo nustatymas yra gydytojo priežiūroje, dažnai nuotoliniu būdu. Prireikus pacientas kreipiasi pagalbos, jei vėl išsiskiria dalis raudono šlapimo, tolesnis gydymas ir gydymo pasirinkimas priklauso nuo lydinčių simptomų ir bendros paciento būklės.
- Pacientai, sergantys makrohematurija, yra hospitalizuojami, dažnai skubos tvarka, kur juos prižiūri gydantis ir budintis gydytojas, jiems atliekamas visas diagnostinių tyrimų spektras ir skiriamas gydymo kursas, atitinkantis nustatytą patologinę priežastį.
- Sunkios hematurijos formos (visiška, su kraujo krešuliais šlapime) gydomos vaistais ir kateterizacija (skalavimas, šlaplės ištuštinimas). Jei kateterio įvedimas neįmanomas dėl objektyvių priežasčių (paciento sveikatos būklė, anatominės savybės), gydytojas gali paskirti suprapubinę punkciją ir drenažą. Ši manipuliacija atlieka dvi funkcijas – terapinę ir diagnostinę.
- Jei nustatoma urolitiazės hematurija, nurodomi spazmolitikai ir terminės fizioterapijos procedūros, skatinančios akmenų pašalinimo aktyvavimą.
- Jei urolitiazė pasireiškia krauju šlapime, skausmingais simptomais ir nereaguoja į konservatyvų gydymą, gali būti paskirta operacija arba cistoskopija.
- Trauminiai inkstų audinių pažeidimai (plyšimai, vidinės hematomos), gausi hematurija, Ūminis inkstų nepakankamumas (ŪRF) skubiai gydomi chirurginiu būdu.
- Lėtinės uropatologijos, inkstų ligos, įskaitant tas, kurios pasireiškia hematurija, gydomos pagal nustatytą nozologiją. Skiriami antibiotikai, kortikosteroidai (proteinurijai), vitaminų preparatai, uroseptikai, fizioterapija ir homeopatija.
Išsamesnis raudonojo šlapimo gydymo algoritmas:
- Nustačius diagnozę ir diferencijuojus, pagal indikacijas skiriamas hemostatinis gydymas (kraujo perpylimas ypač sunkiais atvejais arba vaisto tablečių formų vartojimas, taip pat infuzinė terapija).
- Jei diagnozuojama hematuriją sukelianti trauma, nurodomas griežtas lovos režimas ir hipotermijos procedūros. Sudėtingose situacijose atliekama skubi chirurginė intervencija (subkapsulinė hematoma) – rezekcija, nefrektomija, pažeistų parenchimos audinių susiuvimas.
- Jei nustatomas infekcinio pobūdžio uždegimas, rekomenduojama atlikti antibakterinį gydymą kartu su hemostatikais, nuolat stebint hemoglobino kiekį kraujyje ir raudonųjų kraujo kūnelių buvimą šlapime.
- Navikiniai procesai reikalauja chirurginio gydymo – pažeisto (-ų) indo (-ų) embolizacijos, inksto naviko sektoriaus rezekcijos.
- Prostatitas, lydimas hematurija, dažniausiai gydomas chirurginiu būdu – transuretracine arba transvezine adenektomija.
Taigi, raudono šlapimo, kaip vieno simptomo, gydymas yra netinkamas nesurinkus anamnezės ir nesudarius tikslaus klinikinio proceso vaizdo. Terapinis planas sudaromas tik remiantis analitine informacija, o jo pasirinkimą tiesiogiai lemia pagrindinis etiologinis veiksnys, sukėlęs hematuriją.
Ką daryti?
Normalus šlapimo indikatorius laikomas šviesiai geltonos, šiaudų spalvos, bet koks šlapimo spalvos pokytis rodo visos šlapimo sistemos sutrikimą. Veiksniai, sukeliantys tokius spalvų spektro pokyčius, gali būti trumpalaikiai, nelaikomi patologiniais arba susiję su ligomis ūmine ar lėtine forma.
Ką daryti, jei pavalgius maisto produktų, kuriuose yra augalinio pigmento, atsiranda raudonas šlapimas?
- Jei žmogus raudoną, rausvą šlapimo spalvą sieja su mityba, reikėtų stebėti išskyras dienos metu. Paprastai antrą dieną šlapimas įgauna normalią šviesią spalvą, nes biochromai (augaliniai pigmentai) gana greitai išsiskiria iš organizmo.
- Jei antrą ar trečią dieną šlapimas ir toliau dažomas netipišku atspalviu, turėtumėte atlikti tyrimą ir atlikti bendrą šlapimo tyrimą, kad nustatytumėte tikrąją rodiklių pokyčio priežastį.
Šlapimas taip pat gali pakeisti spalvą gydant specifiniais vaistais, apie ką paprastai įspėja gydytojas arba tai nurodoma vaisto vartojimo instrukcijoje. Ši būklė nėra patologinė, šlapimas normalizuojasi praėjus 2–3 dienoms po vaisto vartojimo pabaigos. Taip pat yra „kovo hematurijos“ apibrėžimas, kai šlapimas pakeičia spalvą po ilgalaikio ar pavienio perkrovimo, fizinio pervargimo. Tokioje situacijoje reikėtų leisti organizmui pailsėti, atkurti vandens balansą (gerti daug skysčių) ir 1–2 dienas stebėti šlapimo išsiskyrimą.
Ką daryti, jei raudoną šlapimą sukelia ne maisto produktai, kuriuose yra biologinių pigmentų?
- Jei šlapimas pakeitė spalvą, neturėtumėte savarankiškai gydytis. Pirmiausia reikia apsilankyti pas gydytoją ir pasiskųsti dėl raudono šlapimo.
- Bus paskirti šie tyrimai: bendras šlapimo tyrimas (OAM, šlapimo tyrimas pagal Nechiporenko), kraujo tyrimai (OAC, ESR, biocheminė analizė), vidaus organų ultragarsas, inkstų urografija.
- Gavęs tyrimo rezultatus, gydytojas nustatys veiksnius, šlapimo parametrų pokyčio priežastį ir paskirs gydymą – konservatyvų, taikant antibakterinių vaistų, uroseptikų ir kitų vaistų kursą. Jei situacija reikalauja neatidėliotinos intervencijos (visiška makrohematurija, liga ūminėje stadijoje), galima hospitalizacija ir gydymas ligoninėje. Chirurginė intervencija nurodoma, kai yra grėsmingų simptomų ir kritinio kraujo netekimo ar ūminio inkstų nepakankamumo rizika.
Rekomendacijos, kaip elgtis, jei raudonas šlapimas išsiskiria kartu su kitais nerimą keliančiais simptomais:
- Kvieskite greitąją pagalbą.
- Užimkite patogią padėtį, kad sumažintumėte skausmą.
- Jei įmanoma, analizei surinkite šlapimą, geriausia – trijų stiklinių mėginį.
- Išdėliokite ir paruoškite namuose turimus vaistus. Gydytojas turi žinoti, kokie vaistai buvo išgerti prieš atvykstant skubios medicinos pagalbos tarnybai, kad greitai nustatytų pagrindinę hematurijos priežastį.
- Būkite pasiruošę atsakyti į gydytojo klausimus – kada atsirado pirmieji paraudusio šlapimo požymiai, ar kraujas šlapime pasirodo vieną kartą, ar nuolat, ar buvo trauma, mėlynė, lėtinė inkstų liga, ar jaučiamas skausmas ir koks jis.
Rizikos grupei priklausantys asmenys – nėščios moterys, moterys ir vyrai, vyresni nei 45 metų, vaikai, sergantys įgimta nefropatologija, FSC (dažnai sergantys vaikai) – turėtų atlikti šlapimo sistemos atrankinius tyrimus gydančio gydytojo nustatyta tvarka.
Narkotikų gydymas
Fiziologinių priežasčių sukeltos hematurijos arba paraudusio šlapimo gydymas neturi vieno terapinio protokolo. Vaistai parenkami po diagnostinių priemonių, atsižvelgiant į proceso ypatybes ir nustatytą etiologinį veiksnį. Dažniausiai eritrocitus šlapime, spalvos spektro pasikeitimą sukelia inkstų ligos, šlapimo sistemos sutrikimai. Jei pacientui diagnozuojama mikrohematurija, terapija atliekama pagal pagrindinės ligos, išprovokavusios simptomą, gydymo protokolus. Makrohematurija, kuriai būdingas matomų eritrocitų išsiskyrimas į šlapimą, gydoma hemostatiniais vaistais, konservatyviai (antibiotikais, detoksikacija) 35–40 % atvejų, taip pat chirurginiu būdu. Panagrinėkime vaistus iš krešėjimą mažinančių vaistų (hemostatikų) grupės:
1. Dicinonas. Etamsilatas yra angioprotektorius ir krešėjimą skatinantis vaistas. Stabdo ir apsaugo nuo parenchiminių kraujavimų. Jis turi griežtą kontraindikaciją – porfiriją ir polinkį į trombozę. Nėščioms moterims vaistas skiriamas tik tada, kai vartojimo nauda yra didesnė už galimą vaisiaus pažeidimo riziką. Jis neskiriamas vaikams iki 3 metų. Išleidimo forma – tabletės ir injekcijos. Suaugusiesiems: 1-2 tabletės (iki 500 mg vieną kartą). Prieš operaciją, siekiant išvengti kraujavimo, įskaitant hematuriją, – 1 valandą prieš procedūrą, 500 mg. Kraujavimui sustabdyti – 2 tabletės po 250 mg nedelsiant, dozę pakartokite po 8-10 valandų, stebėkite proceso dinamiką. Kraujo apasipiusių audinių kraujavimui sustabdyti gali būti veiksmingos ampulės (2 ml) – į raumenis arba į veną. Vartojimo dažnumą nustato gydytojas, remdamasis klinikiniu vaizdu ir pradinių tyrimų rezultatais.
- Vikasolum, Vikasol (menadiono natrio bisulfitas). Vaistas, aktyvuojantis protrombino, prokonvertino (F VII), sintetinio vitamino K analogo, gamybą. Tiekiamas injekcinio tirpalo, tablečių ir miltelių pavidalu. Skiriamas esant hemoraginiam kraujavimui, hematurijai, diagnozuotai dėl lėtinės urologinės ligos. Dažnai skiriamas 1–3 dienas prieš operaciją, taip pat esant parenchiminiam kraujavimui. Kontraindikuotinas įtarus tromboemboliją, paskutinį nėštumo trimestrą, esant ūminiam inkstų nepakankamumui (ŪRF), ūminėms hepatopatologijoms. Suaugusiesiems skiriama iki 30 mg per parą (2 kartus per parą, po 1 tabletę), kūdikiams iki 1 metų pagal indikacijas – 2–4 mg per parą, dozę galima didinti su amžiumi, ją nustato gydantis gydytojas. Gydymo kursas neviršija 4 dienų, po to būtina 3–4 dienų pertrauka. Gydymas atliekamas kontroliuojant kraujo sudėties būklę ir priklauso nuo bendro terapinio komplekso stebėjimo rezultatų.
Vaistai, skirti neutralizuoti uždegimą, pagrindinę raudonojo šlapimo atsiradimo priežastį, gali būti antibiotikų, uroseptikų ir vaistažolių kategorijos.
1. Monural (fosfomicinas) – plataus spektro antibakterinis vaistas. Veiksmingas prieš daugelį Gram+ bakterijų (gramteigiamų bakterijų). Skiriamas daugeliui šlapimo sistemos uždegiminių ligų. Tiekiamas granulių pavidalu skiedimui. Gerti prieš valgį arba prieš miegą, po valgio, vieną kartą. Granulės ištirpinamos išgrynintame vandenyje kambario temperatūroje, 1 paketėlis (3 g) 1/3 stiklinės vandens. Vaikams dozę parenka gydytojas, atsižvelgdamas į klinikinį ligos vaizdą, vaiko amžių ir proceso eigos ypatumus. Kontraindikacijų yra nedaug, jos daugiausia susijusios su sunkiomis nefropatologijos formomis.
2. Furamag (nitrofuranas). Veiksmingas plataus spektro antimikrobinis vaistas nuo Proteus, Staphylococcus, Streptococcus, Enterobacter aerogenes, Salmonella, Shigella. Furamag taip pat padeda suaktyvinti imuninę sistemą ir sumažinti bendrą organizmo intoksikaciją. Vaistas draudžiamas kūdikiams iki 1,5–2 mėnesių, esant ūminiam inkstų nepakankamumui, polineuritui, taip pat jo negalima skirti nėščioms ir žindančioms moterims. Gydymo kursas yra iki 10 dienų, suaugusiesiems dozė yra 2–4 kartus per dieną, po 1 kapsulę (25 mg), priklausomai nuo nustatytos nozologijos. Vaikams vaistas skiriamas pagal schemą: didžiausia paros dozė yra 5 mg 1 kg vaiko svorio.
Efektyviausių vaistų, kurie pelnytai pelnė patvirtinimą urologijos ir nefrologijos praktikoje, sąrašas yra didelis. Vaisto pasirinkimas, vaistų vartojimo dažnumas yra gydytojo prerogatyva, gydymo kursas priklauso nuo ligos etiologijos ir yra pagrįstas analitiniais diagnostiniais duomenimis.
Vitaminai
Kompleksiniame urologinių patologijų, inkstų ligų gydyme svarbų vaidmenį atlieka papildomi metodai, tokie kaip kineziterapija ir vitaminų terapija. Vitaminai turėtų būti skiriami atsižvelgiant į proceso specifiką, nėra vieningų rekomendacijų ir iš principo negali egzistuoti medicinos praktikoje. Tačiau yra universalus vitaminų poveikio visam organizmui poveikis, šį veiksmingumą naudoja urologai, nefrologai, hematologai ir kiti siauros specializacijos specialistai, dalyvaujantys gydant pagrindines priežastis, dėl kurių pasikeitė normali šlapimo spalva, įskaitant hematuriją.
Vitaminų sąrašas ir jų poveikis:
- Pantoteno rūgštis (B5) yra atsakinga už imuninės gynybos aktyvumą, dalyvauja AKTH ir kortikosteroidų sintezėje (antinksčių darbas).
- Vitaminas B6, piridoksinas, dalyvauja imuninėje gynyboje, stimuliuoja ir palaiko, aktyvuodamas antikūnų gamybą prieš virusinius ir bakterinius uždegimus.
- Hematopoezės stimuliatorius, cianokobalaminas, vitaminas B12. Dalyvauja didinant fagocitų efektyvumą, padeda audinių regeneracijos procese, optimizuoja angliavandenių apykaitą, padeda susidaryti nukleino rūgštims, aktyvina eritropoezę (raudonųjų kraujo kūnelių brendimą). Skiriamas kartu su askorbo rūgštimi ir vitaminu B5 kaip imuninės apsaugos aktyvatorius ir kaip pagalbinė priemonė įvairių etiologijų anemijos profilaktikai.
- Askorbo rūgštis, vitaminas C. Askorbo rūgštis veiksmingai reguliuoja oksidacinius procesus, veiksmingas antioksidantas. Vitaminas spartina kolageno skaidulų sintezę, audinių regeneraciją, dalyvauja organizmo detoksikacijoje, didina atsparumą infekcijoms.
- Vitaminas A, retinolis. Retinolio acetatas yra vienas galingiausių antioksidantų. Šis vitaminas yra nepakeičiamas imuninės sistemos aktyvumui palaikyti, bendram medžiagų apykaitos procesų reguliavimui. Retinolis dalyvauja tarpląstelinių membranų būklės normalizavime, taip skatindamas audinių regeneracijos pagreitėjimą. Be to, retinolio acetatas efektyviai sąveikauja su daugeliu vaistų ir „kolegų“ vitaminų serijoje, toks aljansas ypač produktyvus kovojant su infekciniais uždegimais.
- Tokoferolis, tokoferolis, vitaminas E. Radioprotekcinis, angioprotekcinis, antioksidacinis poveikis, greitina ląstelių metabolizmą, stiprina kapiliarų ir kraujagyslių sieneles. Vitaminas yra geras imunomoduliatorius, kraujo mikrocirkuliacijos aktyvatorius, apsaugo nuo kraujo krešulių susidarymo, dalyvauja hormoninės sistemos veikloje.
Vitaminų kompleksai ir individualūs vitaminai įvairiomis formomis (tabletės, injekcijos, tirpalai) skiriami kaip bendro terapinio komplekso dalis ir negali būti nepriklausomas, atskiras šlapimo sistemos ligų gydymo metodas.
Kineziterapijos gydymas
Kineziterapija urologijoje ir nefrologijoje yra svarbi terapinio komplekso dalis. Kineziterapinis gydymas turi trumpą kontraindikacijų sąrašą ir yra laikomas mažai traumuojančiu metodu, galinčiu įtvirtinti rezultatą ir užkirsti kelią ligos atkryčiams. Kaip patogenezinis metodas, kineziterapija esant hematurijai turėtų būti derinama su etiotropiniais metodais, kurie pašalina kraujo šlapime priežastį. Fizinių manipuliacijų poveikis aktyvina ir sustiprina bendrą gydymo (vaistų) poveikį, sustiprindamas plazminių membranų poliarizaciją ir pagreitindamas transportinių ATP fazių aktyvumą.
Kineziterapijos galimybes visada pasirenka gydantis gydytojas, atsižvelgdamas į bendruosius klinikinius proceso eigos požymius ir galimą šalutinį poveikį.
Procedūrų, kurios gali būti nurodytos nustačius hematurijos simptomą ir atlikus diagnostines procedūras, galimybės:
- Magnetinė terapija.
- Induktotermija.
- Endouretralinė lazerio terapija.
- Ultravioletinis spinduliavimas (kraujo apšvitinimas UV spinduliuote).
- Šilumos terapija (ozokerito, parafino, psamoterapijos taikymas).
- Lazerinė terapija.
- Diatermija.
- Darsonvalizacija.
- Prostatos masažas.
- Peloidoterapija (gydomasis purvas).
- Decimetrų terapija.
- Dinaminė amplipulsinė terapija.
- Trumpapulsė elektroanalgezija (DiaDENS-T prietaisas).
- SMT terapija (sinusoidinės moduliuotos srovės).
- Endovezikinė fonoforezė.
- Mineraliniai vandenys.
- Intrarektalinė lazerio terapija.
- Elektroforezė.
Kineziterapijos procedūros neatliekamos, jei yra tokių kontraindikacijų:
- Inkstų diegliai sergant urolitiaze.
- Nuolatinis išskyrimo funkcijos ir šlapimo nutekėjimo sutrikimas.
- Ūminės urologinių ligų formos, nefropatijos.
- Anurija.
- Gausus kraujavimas, visiška makrohematurija.
- Onkologiniai procesai.
Liaudies gynimo priemonės
Jei hematurija apibrėžiama kaip trumpalaikė, praeinanti būsena be nerimą keliančių simptomų, galima naudoti liaudies gynimo priemones. Patartina tai daryti prižiūrint gydytojui ir neeksperimentuojant savarankiškai renkantis receptus. Žemiau pateikiami patikrinti metodai, kuriuos rekomenduoja specialistai, žolininkai:
- Kiekvieną ingredientą reikia susmulkinti ir paimti po 1 valgomąjį šaukštą. Sumaišykite asiūklį, šeivamedžio žiedus, pelėžirnius, jonažolę (4 komponentai). Mišinį užpilkite verdančiu vandeniu (1 litras) ir palikite uždarytame inde mažiausiai pusvalandį. Perkoštą užpilą gerkite po 200 ml tuščiu skrandžiu ryte ir vakare, praėjus 30 minučių po valgio. Kursas 0 7-10 dienų, kol išnyks „raudono šlapimo“ simptomas ir rezultatas sustiprės.
- Arctostaphylos (meškauogė). 1 valgomąjį šaukštą lapų užpilkite 0,5 l virinto vandens, užvirinkite ant silpnos ugnies (užvirus, indą nedelsdami nukelkite nuo ugnies). „Meškos ausų“ (kaip populiariai vadinama meškauogė) nuoviras padeda sumažinti diskomfortą cistito metu, suaktyvina šlapimo nutekėjimą. Meškauogės nuovirą reikia gerti kuo dažniau, dalimis, mažomis porcijomis, tiesiogine prasme po 1 gurkšnį kas pusvalandį. Vartojimo trukmė – mažiausiai 5 dienos. Atkreipkite dėmesį, kad meškauogės nuoviras vėlgi gali pakeisti šlapimo spalvą – į žalsvą atspalvį, tai turėtų būti laikoma normaliu.
- Achillea millefolium, dar žinomas kaip medaus kraujažolė, neatsitiktinai buvo pavadinta senovės didvyrio Achilo vardu. Senovėje šis augalas buvo naudojamas beveik visoms ligoms gydyti. Urologijoje kraujažolė naudojama kaip vaistažolių preparatas, kurio sudėtyje yra organinių rūgščių (salicilo, skruzdžių, izovalerinių), azulenų, monoterpenoidų, alkaloidų, kamparo. Žolė pasižymi hemostazinėmis, baktericidinėmis savybėmis. Tradicinis gydymas kraujažole reikalauja atsargumo, nes turi kontraindikacijų (alergijos, trombozė, nėštumas). Receptas: 4 šaukštus sausos žolės virinama 1 litre išgryninto vandens 3–5 minutes. Tada nuoviras supilamas į termosą ir pripilamas 10–12 valandų. Užpilą reikia gerti po 1 arbatinį šaukštelį, dalimis, kas 2 valandas. Kursas yra 5–7 dienos, stebint šlapimo spalvos pokyčius ir bendrą sveikatos būklę.
 [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ]
[ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ]
Žolelių gydymas
Fitoterapija esant simptomams – raudonasis šlapimas gali būti naudojamas kaip prevencinė priemonė arba griežtai kaip nurodė gydytojas. Vaistažolių gydymas nėra toks saugus, kaip gali atrodyti, ypač kai kalbama apie hematuriją, kurią sukelia rimta patologija. Hematūriją, eritrocituriją iš dalies galima sustabdyti vaistažolių preparatais, kurie atlieka pagalbinę funkciją bendrame terapiniame komplekse.
- Raugerškis žinomas dėl unikalių savybių stabdyti kraujavimą, neutralizuoti bakterines infekcijas ir palengvinti spazmus dėl berberino, kuris yra augalo dalis. Receptas: 2 valgomuosius šaukštus susmulkintų sausų raugerškio šaknų užpilkite 0,5 litro verdančio vandens ir palikite 1 valandai. Gerkite šiltai, po pusę stiklinės 3 kartus per dieną prieš valgį. Kursas – mažiausiai 14 dienų. Kitas būdas – susmulkinti 35–40 g uogų, užpilti 1 stikline šalto vandens, užvirinkite ir atvėsinkite. Tada vaistą reikia praskiesti virintu vandeniu, kad tūris pasiektų 1 litrą. Perkošus sultinį, galite jį gerti du kartus per dieną, po pusę stiklinės. Gydymo raugerškio uogomis kursas – 10–14 dienų.
- Imbieras, karališkasis prieskonis, gali sustabdyti įvairių etiologijų uždegimą, mažinti patinimą, gerinti kraujodaros procesą, stiprinti kraujagyslių ir kapiliarų sieneles, neutralizuoti spazmus ir padėti gydyti urolitiazę. Vartojimo būdas: 1 arbatinis šaukštelis žaliosios arbatos sumaišomas su 1 arbatiniu šaukšteliu imbiero šaknies (anksčiau nuluptos ir sutarkuotos smulkia trintuve). Mišinys užpilamas 0,5 litro verdančio vandens, paliekamas pritraukti 20–25 minutes, atvėsinamas iki priimtinos temperatūros ir geriamas kaip arbata dienos metu (2–3 kartus per dieną). Imbiero arbatą galima gerti ilgais kursais, iki 1 mėnesio. Tada reikia padaryti trumpą savaitės pertrauką ir tęsti gydymą imbiero sultiniu. Kontraindikacijos vartoti imbierą gali būti nėštumas ir žindymas. Taip pat atsargiai šią arbatą turėtų gerti žmonės, sergantys virškinamojo trakto ligomis, linkę į proceso paūmėjimą.
- Kaip hemostazinę vaistažolių priemonę, galite gerti dilgėlių, petražolių ir erškėtuogių nuovirą. Sumaišykite po 1 valgomąjį šaukštą kiekvieno komponento, paimkite 2 valgomuosius šaukštus vaistažolių mišinio ir užpilkite litru verdančio vandens. Užpilą palaikykite bent 30 minučių. Nukoškite ir gerkite šiltą (10–15 laipsnių) po valgomąjį šaukštą gana dažnai – kas 40–60 minučių. Kursas netrunka ilgai, šis metodas skirtas kraujavimui stabdyti. Jei raudonas šlapimas išsiskiria ilgiau nei parą, nedelsdami nutraukite gydymą vaistažolėmis ir kreipkitės medicininės pagalbos.
Homeopatija
Hematurijai gydyti reikia atidžiai parinkti gydymo priemones. Raudonojo šlapimo klasifikacija rodo daugelį priežasčių, dėl kurių šlapime atsiranda raudonųjų kraujo kūnelių. Todėl homeopatija skiriama tik atlikus išsamų tyrimą, palengvinus ūminius simptomus ir pašalinus nerimą keliančius, grėsmingus rizikos veiksnius.
Apsvarstykime keletą variantų, kuriais homeopatija gali atlikti teigiamą vaidmenį kaip veiksmingas savęs gydymo metodas arba terapinio rezultato įtvirtinimas po tradicinių vaistų kurso.
- Glomerulonefritas paprastai gydomas citostatikais, kortikosteroidais, antikoaguliantais, diuretikais. Gydymo kursas yra labai ilgas – nuo 6 mėnesių iki 1 metų ar ilgiau, todėl, palengvinus ūminę būklę, homeopatija atliks buferio funkciją pertraukos tarp gydymo kompleksiniais (citostatiniais, steroidiniais) vaistais metu, laikinai pakeisdama vaistus neprarandant pasiekto terapinio poveikio. Nurodyti šie vaistai:
- Arsenicum album. Antiseptinis vaistas, mažinantis karščiavimą ir intoksikaciją. Granulėmis – esant ūminėms ligos formoms, skiriamas C3, C6, C9 skiedimais. Lėtinės eigos atveju vaistą reikia vartoti C30 skiedimu. Vaistas vartojamas vieną kartą gydytojo pasirinktu režimu. Suaugusiesiems – didelis skiedimas (15–30), vartojamas vieną kartą per savaitę arba mėnesį, po 8–10 granulių. Po liežuviu 30 minučių prieš valgį. Arsenicum griežtai draudžiamas paūmėjus virškinimo trakto ligoms (opinėms formoms) ir ūminiam inkstų nepakankamumui.
- „Mercurius corrosivus“ – kompleksinis vaistas, pagamintas sulimos pagrindu. Vaistas gali palengvinti spazmus, mažinti kūno temperatūrą ir patinimą. Jį skiria specialistas, atsižvelgdamas į individualias paciento savybes. „Mercurius“ tiekiamas skiedimais – C3, C6 ir daugiau. Dideli skiedimai skirti lėtinėms ligoms gydyti, ūmias ligos formas galima sustabdyti mažais skiedimais (granulėmis arba lašais).
- Apis mellifica, homeopatinis skausmą malšinantis vaistas, skiedimai - 3, 6, 9, 12 ir 30. Glomerulonefritui gydyti Apis skiriamas 6 skiedimu. Vaistas vartojamas valandą arba 1 valandą po valgio. Dozavimas: suaugusiam pacientui - 9-10 granulių po liežuviu kas 1,5-2 valandas; vaikams nuo 3 iki 14 metų - 3-5 granulės po liežuviu, geriamos kas 2 valandas. Vartojimo būdą gali koreguoti homeopatinis gydytojas.
- Cistitas, dažnai lydimas raudono šlapimo:
- Solidago compositum C (Biologische Heilmittel Heel GmbH). Injekcinis vaistas, leidžiamas į raumenis po 2,2 ml (1 ampulę) 1–3 kartus per savaitę 21 dieną.
- Renel (Heel GmbH) – daugiakomponentis tablečių pavidalo preparatas (rezorbcija). Gerkite pusvalandį prieš valgį, po 1 tabletę du arba tris kartus per dieną, kaip nurodė homeopatas. Ūminės cistito formos – 1,5–2 valandas ištirpinkite po 1 tabletę kas 15–20 minučių. Renel skirtas vaikams nuo 3 metų amžiaus, dozė parenkama griežtai individualiai.
Homeopatija veiksminga tik tada, kai diagnozuojama kaip vienas iš gydymo metodų, įtrauktų į bendrą terapinį planą.
Chirurginis gydymas
Hematurija, kaip vienas iš daugelio įvairių būklių ir patologijų simptomų, nereikalauja chirurginės intervencijos. Chirurginis gydymas skiriamas tik skubios pagalbos atvejais, sunkiomis ligomis ir ūminėmis ligų formomis. Simptominė terapija gali apimti platų antibakterinių vaistų, hemostatikų, antivirusinių vaistų spektrą. Jei konservatyvūs metodai neduoda norimo rezultato, hematurija nesustabdoma, chirurginis gydymas atliekamas tik atsižvelgiant į galimo veiksmingumo ir rizikos santykį.
Indikacijos chirurginiam gydymui:
- Urogenitalinės sistemos navikai (gerybiniai arba linkę į piktybinius navikus).
- Urologinės ekstremalios situacijos – septinis šokas, anurija, urosepsis.
- Makrohematurija su intensyviu vidiniu kraujavimu, rizika prarasti didelį kiekį kraujo.
- Šlapimo pūslės abscesas.
- Dideli akmenys šlapimtakyje.
- Inkstų traumos.
- Periuretrinis abscesas.
- Nefrolitiazė.
- ARF – ūminis inkstų nepakankamumas.
- Šlapimtakio susiaurėjimas.
Chirurginis gydymas, metodai:
- Inkstų arterijos embolizacija.
- Nefrektomija (radikali, laparoskopinė – pagal indikacijas)
- Kraujagyslių endoskopinė prideginimas (koaguliacija).
- Endoskopinė transuretrinė šlapimo pūslės rezekcija (TUR).
- Šlapimtakių ir šlapimo pūslės akmenų sutraiškymas.
- Perkutaninė punkcinė nefrostomija.
- Cistoskopija (kaip metodas, atliekantis dvi funkcijas – diagnostinę ir terapinę).
- Cistektomija.
- Adenomektomija.
- Šlapimo sistemos sektoriaus arba viso organo rezekcija pagal indikacijas.
Chirurginė hematurijos intervencija yra kraštutinis metodas, kai konservatyvios priemonės yra neveiksmingos arba kai pacientui gresia kritinis kraujo kiekio praradimas.
Prevencija
Medicininiu požiūriu neteisinga kalbėti apie specialias prevencines priemones hematurijai išvengti. Raudonas šlapimas nėra liga, o klinikinis požymis. Profilaktika turėtų būti susijusi su pagrindine liga, kuri sukelia šlapimo spalvos pasikeitimą.
Bendros rekomendacijos, kuriomis galima pagrįsti šlapimo sistemos ligų prevenciją:
- Kasdienių higienos procedūrų (asmeninės higienos) laikymasis.
- Bendras organizmo sukietėjimas, kuris žymiai sumažina virusinių infekcijų riziką.
- Valgykite natūralios kilmės maisto produktus, kuriuose nėra cheminių ar toksiškų komponentų; ribokite oksalatų (rabarbarų, žemės riešutų, špinatų) vartojimą.
- Geriamojo režimo ir vandens bei druskos balanso laikymasis (1,5–2,5 litro skysčio per dieną).
- Venkite situacijų, kurios provokuoja šlapimo stagnaciją pūslėje (vezika urinaria).
- Laikykitės saugaus intymaus bendravimo taisyklių (kontracepcijos, lytiškai plintančių ligų, įskaitant ŽIV, prevencijos).
- Palaikykite fizinį pasirengimą, daugiau judėkite.
- Atsisakykite įpročių, kurie pablogina bendrą sveikatą ir kelia rimtų patologijų (rūkymo, alkoholio vartojimo) riziką.
- Laiku užkirsti kelią infekcijos plitimui, dezinfekuoti infekcijos židinius – galimus patologinio proceso vystymosi šaltinius.
- Reguliariai atlikite medicininius patikrinimus ir tyrimus – urologą, ginekologą, odontologą.
- Jei atsiranda klinikinių požymių, rodančių patologinį procesą urogenitalinėje sistemoje, nedelsdami kreipkitės į profesionalią medicininę pagalbą.
Prognozė
Raudonas šlapimas nėra savarankiška nonologija, tai simptomas. Prognozę lemia pagrindinė liga ir ji priklauso nuo to, kokia rimta yra nustatyta hematurijos priežastis. Palankūs rezultatai pasireiškia beveik 100 % atvejų, kai šlapimo spalva pasikeičia dėl fizinio perkrovimo, aktyvių treniruočių ar maisto produktų, kurių sudėtyje yra antocianinų, betocianinų (biochromų, natūralių pigmentų), vartojimo.
Prognozė, kurios negalima laikyti teigiama, priklauso nuo etiologinio veiksnio specifikos, patologijos tipo ir formos, taip pat nuo tikslios diagnostikos ir terapinių pastangų veiksmingumo. Kokiomis situacijomis negalime kalbėti apie palankų viso proceso rezultatą:
- Bendra hematurija, kurią sukelia šios ligos:
- Nefritas.
- Fibrozinis stenozuojantis periuretritas.
- Cistinė pieloureterito forma.
- Šlapimtakio prolapsas.
- Policistinė inkstų liga.
- Inkstų arterijos aneurizma.
- Nefroptozė.
- Inkstų tuberkuliozė.
- Šlapimo sistemos navikai ir onkologiniai procesai (ŠRS):
- Ūminė nelimfoblastinė leukemija, AML (ūminė mieloidinė leukemija).
- Pereinamojo laikotarpio ląstelių karcinoma.
- Inkstų ląstelių karcinoma (RCC).
- Įgimtos šlapimo sistemos vystymosi anomalijos.
Apskritai ankstyvi vizitai pas gydytoją, savalaikė diagnostika ir pagrindinių savo sveikatos priežiūros taisyklių laikymasis leidžia teigti, kad pagrindinės ligos gydymo prognozė bus teigiama. Pacientai dažniausiai gydomi ambulatoriškai, specialisto stebimi metus, rečiau – ilgą laiką. Profilaktika ir reguliarūs ambulatoriniai tyrimai užkerta kelią patologinių procesų vystymuisi ir leidžia žymiai padidinti palankių Urogenitalinės sistemos ligų prognozių statistiką.

