Medicinos ekspertas
Naujos publikacijos
Kelio sąnarys
Paskutinį kartą peržiūrėta: 04.07.2025

Visas „iLive“ turinys yra peržiūrėtas medicinoje arba tikrinamas, kad būtų užtikrintas kuo didesnis faktinis tikslumas.
Mes turime griežtas įsigijimo gaires ir susiejamos tik su geros reputacijos žiniasklaidos svetainėmis, akademinių tyrimų institucijomis ir, jei įmanoma, medicininiu požiūriu peržiūrimais tyrimais. Atkreipkite dėmesį, kad skliausteliuose ([1], [2] ir tt) esantys numeriai yra paspaudžiami nuorodos į šias studijas.
Jei manote, kad bet koks mūsų turinys yra netikslus, pasenęs arba kitaip abejotinas, pasirinkite jį ir paspauskite Ctrl + Enter.
Kelio sąnarys (art. gentis) yra didžiausias ir sudėtingiausios struktūros. Jį sudaro šlaunikaulis, blauzdikaulis ir girnelė. Šlaunikaulio medialinio ir šoninio krumplių sąnariniai paviršiai sujungti su viršutiniu blauzdikaulio ir girnelės sąnariniu paviršiumi. Sąnario viduje yra pusmėnulio formos sąnarinės kremzlės – šoninis ir vidurinis meniskai, kurie padidina sąnarinių paviršių kongruenciją ir atlieka smūgius sugeriantį vaidmenį.
Šoninis meniskas (meniscus lateralis) yra platesnis nei vidinis meniskas (meniscus medialis). Šoninis menisko kraštas susiliejęs su sąnario kapsule. Vidinis suplonėjęs menisko kraštas yra laisvas. Priekinis ir užpakalinis menisko galai prisitvirtinę prie blauzdikaulio tarpkrumplinės iškyšos. Priekinius menisko galus jungia kelio skersinis raištis (lig. transversum gentis).
Taip pat skaitykite: |
Kelio sąnario kapsulė plona. Prie šlaunikaulio ji prisitvirtinusi maždaug 1 cm atstumu nuo sąnarinių paviršių kraštų, prie blauzdikaulio ir girnelės – išilgai sąnarinių paviršių kraštų. Sinovinė membrana sudaro keletą raukšlių, kuriose yra riebalinio audinio. Didžiausios porinės pterygoidinės raukšlės (plicae alares) yra girnelės šonuose. Nuo girnelės iki priekinio tarpkrumplinio lauko vertikaliai žemyn eina neporinė infrapatelinė sinovinė raukšlė (plica synovialis infrapatellaris).
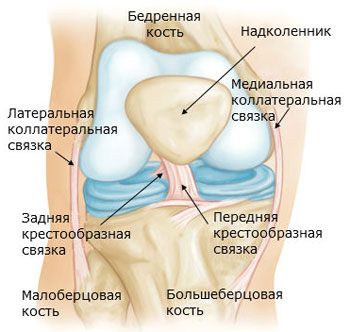
Kelio sąnario raiščiai
Kelio sąnarį stiprina raiščiai. Šeivikaulio šoninis raištis (lig. collarele fibulare) yra ekstrakapsulinis, eina nuo šlaunikaulio šoninio epikondilo iki šeivikaulio galvos šoninio paviršiaus. Blauzdikaulio šoninis raištis (lig. collarele tibiale), susiliejęs su kapsule, prasideda nuo šlaunikaulio medialinio epikondilo ir yra prisitvirtinęs prie blauzdikaulio medialinio krašto viršutinės dalies. Užpakaliniame sąnario paviršiuje yra įstrižinis pakinklio raištis (lig. popliteum obliquum) – pusmembraninio raumens sausgyslės galinis pluoštas. Šis raištis yra įpintas į sąnario kapsulės užpakalinę sienelę ir taip pat yra prisitvirtinęs prie blauzdikaulio medialinio krumplio užpakalinio paviršiaus.
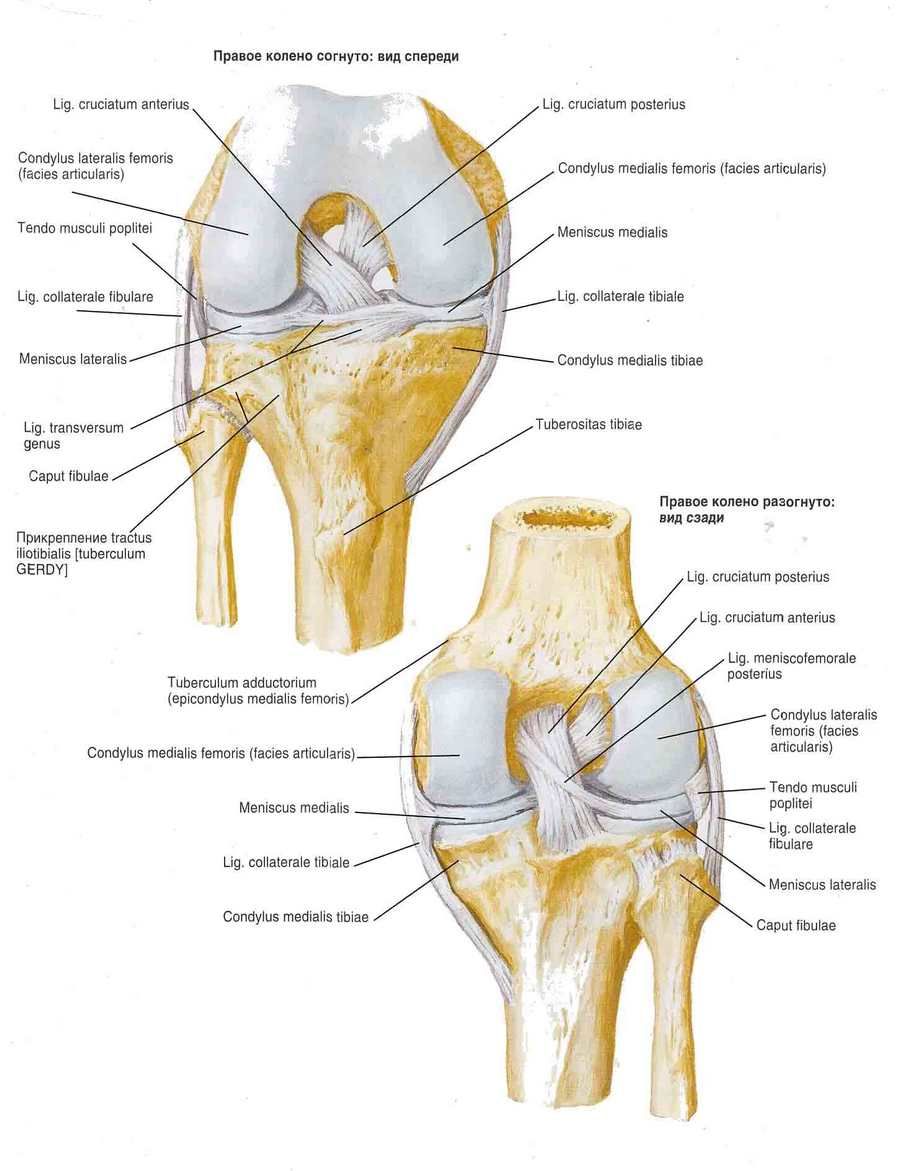
Lankinis pakinklio raištis (lig. popliteum arcuatum) prasideda nuošeivikaulio galvos užpakalinio paviršiaus, išlinksta medialiai ir prisitvirtina prie blauzdikaulio užpakalinio paviršiaus. Priekyje sąnario kapsulę sutvirtina keturgalvio šlaunikaulio raumens sausgyslė, vadinama girnelės raiščiu (lig. patellae). Vidiniai ir išoriniaiketurgalvio šlaunikaulio raumens sausgyslės pluoštai, einantys nuo girnelės iki medialinių ir šoninių šlaunikaulio antkrūmių ir iki blauzdikaulio krumplių, vadinami viduriniais ir šoniniais girnelės atraminiais raiščiais (retinaculum patellae mediate et laterale).
Kelio sąnario ertmėje yra kryžminiai raiščiai, padengti sinovijos membrana. Priekinis kryžminis raištis (lig. cruciatum anterius) prasideda šoninio šlaunikaulio krumplio medialiniame paviršiuje ir prisitvirtina prie blauzdikaulio priekinio tarpkrumplinio lauko. Užpakalinis kryžminis raištis (lig. cruciatum posterius) yra ištemptas tarp vidurinio šlaunikaulio krumplio šoninio paviršiaus ir blauzdikaulio užpakalinio tarpkrumplinio lauko.
Kelio sąnario sinovinė membrana
Kelio sąnarys turi kelis sinovinius maišelius. Jų skaičius ir dydis kiekvienam pacientui skiriasi. Sinoviniai maišeliai daugiausia yra tarp sausgyslių ir po jomis, netoli sausgyslių prisitvirtinimo prie kaulų vietos. Ant girnelės esantis bursa (bursa suprapatellaris) yra tarp keturgalvio šlaunikaulio raumens sausgyslės ir šlaunikaulio. Gilusis infrapatellaris bursa (bursa infrapatellaris profunda) yra tarp girnelės raiščio ir blauzdikaulio. Po sausgyslės bursa (bursa subtendmea m. sartorii) yra netoli jo sausgyslės prisitvirtinimo prie blauzdikaulio vietos. Poodinis priešgirnelės bursa (bursa subcutanea prepatellaris) yra audinių sluoksnyje priešais girnelę. Pakinklio duobė (recessus subpopliteus) yra už kelio sąnario, po pakinklio raumens sausgysle.
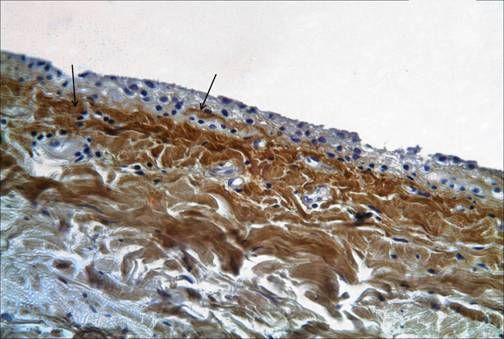
Sinovinė membrana dengia nekremzlinį sąnario paviršių ir skiriasi nuo kitų kūno ertmių mezotelio sluoksnio. Tai nėra tikras epitelinis audinys. Pagal histologinius požymius skiriami trys sinovinio audinio tipai: alveolinių paviršių sinovinis sluoksnis, skaiduliniai paviršiai ir riebalinis audinys. Kryžminius raiščius dengianti sinovinė membrana yra gana gerai inervuota ir gausiai aprūpinta krauju. Be to, kelio sąnarys turi makroskopines sinovines struktūras, turinčias tam tikrą reikšmę – tai raukšlės arba klostės. Skiriamos šios reikšmingiausios raukšlės: suprapatelinė, infrapatelinė, medialinė girnelės ir šoninė. Antapatelinė klostė yra dažniausiai pasitaikanti (90 % atvejų). Pačios sinovinės raukšlės turi mažai chirurginės reikšmės, tačiau esant įvairioms patologinėms būklėms jos gali padidėti, sustorėti, prarasti elastingumą, o tai savo ruožtu lemia ribotą sąnario judėjimą, ypač lenkimą. Kartais sąnariniai kūneliai pasislėpia sinovinių raukšlių storyje.
Infrapatelinė plica (lg. mucosum) yra embrioninė pertvara tarp medialinės ir lateralinės sąnario dalių. Kai ji hipertrofuota, artroskopijos metu vizualizuoti įvairias sąnario dalis yra labai sunku. Dažniausiai gydoma plica yra medialinė plica, kuri prasideda vidurinėje sąnario pusėje, eina lateraliai ir patenka į medialinę sinovijos kapsulės dalį, dengdama infrapatelinį riebalinį pagalvėlę. Jos buvimo sąnaryje dažnis svyruoja nuo 18 iki 55 %.
Kelio sąnario meniskas
Kelio sąnario meniskas yra sąnario ertmėje ir atlieka kremzlės atramos bei apsaugos funkciją. Be smūgius sugeriančių funkcijų, meniskas palaiko kaulų sąnarinių paviršių formų tarpusavio atitikimą, taip pat sumažina trintį sąnariuose. Dauguma kelio traumų įvyksta sąnario menisko srityje. Tokių traumų atveju ribotas judrumas, atsiranda skausmas, o sunkiais atvejais pažeidžiama kremzlė ir išsivysto artrozė. Menisko pažeidimas gali būti derinamas su raiščių plyšimu, kaulų traumomis, dėl kurių reikia nedelsiant kreiptis į gydytoją.
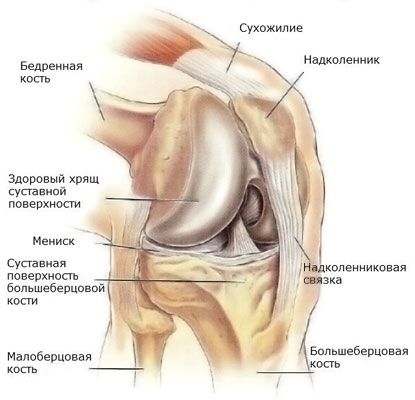
Priklausomai nuo to, kuris meniskas yra pažeistas, išorinis ar vidinis, išskiriami šie traumų tipai:
- Menisko atsiskyrimas nuo kapsulės
- Menisko plyšimas (dažniausiai pastebimas vidiniame meniške, gali būti išilginis arba skersinis)
- Menisko suspaudimas (dažniausiai pasireiškia šoniniame menisko srityje)
Menisko plyšimą gali sukelti kelio trauma, nepatogus, staigus judesys, pavyzdžiui, šuolio metu. Dažniausiai tokios traumos pasitaiko sportininkams. Ligos baigties prognozė priklauso nuo traumos sunkumo, jos vietos ir audinių būklės. Sergant lėtinėmis kelio sąnario patologijomis, menisko audiniai gali išsigimti į skaidulines išaugas, gali suplonėti ir atsisluoksniuoti. Kremzlinis audinys praranda savo funkcijas, todėl vystosi kelio sąnario artrozė.
Pažeidus meniskus, gali pasireikšti šie simptomai: judėjimo sunkumai, ypač lipant laiptais aukštyn arba žemyn, skysčių kaupimasis sąnaryje, raumenų audinio atrofija, spragsėjimo garsas kelyje, lokalus temperatūros padidėjimas pažeistoje vietoje, skausmas lenkiant ir tiesiant kelį, patinimas.
Priklausomai nuo ligos sunkumo, skiriamas gydymas, kuris gali būti konservatyvus arba chirurginis. Konservatyvus gydymas apima kineziterapijos metodų taikymą, pacientui rekomenduojama pailsėti, pažeistą vietą galima uždėti ledo ir uždėti elastinius tvarsčius. Esant dideliems menisko plyšimams ar dalies jo atsiskyrimui nuo kapsulės, taip pat pažeidus raiščius, gydymas gali būti atliekamas chirurginiu būdu, naudojant artroskopijos metodus. Visiško sąnario motorinių gebėjimų atkūrimo laikotarpis gali svyruoti nuo kelių savaičių iki dviejų ar trijų mėnesių.
Sąnarinių paviršių forma šį sąnarį daro krumplyninį. Jis lenkiasi ir tiesiasi aplink kaktinę ašį (bendras tūris siekia 150°). Kai blauzda sulenkta (dėl šoninių raiščių atsipalaidavimo), ji gali pasisukti vertikalios ašies atžvilgiu. Bendras sukimosi tūris siekia 15°, pasyvios sukimosi – iki 35°. Kryžminiai raiščiai slopina pronaciją ir atsipalaiduoja supinacijos metu. Supinaciją daugiausia slopina šoninių raiščių įtempimas. Lenkimą riboja kryžminių raiščių ir keturgalvio šlaunikaulio raumens sausgyslės įtempimas.
Aktyvūs ir pasyvūs kelio sąnario stabilizatoriai
Kelio sąnario stabilizavimo mechanizmai įvairiose šlaunies, blauzdos padėtyse, statikoje ir dinamikoje, normaliomis ir patologinėmis sąlygomis daugelį metų buvo tyrėjų dėmesio centre, tačiau šiuo metu šioje problemoje toli gražu ne viskas aišku.
Kad būtų lengviau juos suprasti, šie mechanizmai skirstomi į pasyvius ir aktyvius. Pirmiesiems priskiriamas sąnarinių paviršių ir kremzlinių struktūrų sutapimas, taip pat kelio sąnario kapsulinis-raištinis aparatas, kuris pasyviai neutralizuoja blauzdikaulio poslinkį. Antriesiems priskiriami periartikuliniai raumenys, kurie aktyviai tam neutralizuoja. Iš tikrųjų jie veikia vienu metu, vienas kitą papildydami ir (arba) pakeisdami. Kapsulinių-raištinių struktūrų sužalojimo atveju abu mechanizmai vienaip ar kitaip sutrinka, visam laikui arba laikinai, dėl to nukenčia sąnario funkcija – pastebimas jo nestabilumas.
Kelio sąnario stabilizavimas yra viena iš tų problemų, kurios sprendimas įmanomas tik panaudojant duomenis, gautus įvairiose žinių srityse (morfologijoje, fiziologijoje ir biomechanikoje).
Norint nustatyti, kurios šio proceso patogenezės grandys gali būti paveiktos, atkuriant sutrikusią funkciją, būtina atsižvelgti į kelio sąnario stabilizavimo mechanizmus. Be to, svarbu atsakyti į klausimą, kuriuo keliu eiti. Ar turėtume remtis funkcijos atkūrimu, ar kompensavimu? Kokiais atvejais turėtume rinktis konservatyvią, o kokia – chirurginę gydymo taktiką, ir koks funkcinės terapijos vaidmuo šiais atvejais?
Šių esminių problemų sprendimas įmanomas tik atidžiai išnagrinėjus kelio sąnario biomechanikos ypatybes.
Judesiai kelio sąnaryje
Aplink kaktinę ašį iki 135° (lenkimas) ir iki 3° (tiesimas). Blauzdos sukimas aplink išilginę ašį – iki 10°.
Lenkite blauzdos raumenis: šlaunies dvigalvį raumenį, pusmembraninį raumenį, pussausgyslinį raumenį, pakinklio raumenį ir blauzdos raumenį.
Blauzdą į vidų (sulenktu keliu) pasuka šie raumenys: pusmembraninis ir pussausgyslinis raumenys, sartorius raumuo ir blauzdos raumuo (vidurinė galva).
Blauzdos sukimas į išorę: blauzdos raumuo, šlaunies bicepsas (šoninė galva).
Pagrindinės kelio sąnario ligos
 [ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ]
[ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ]
Deformuojanti kelio sąnario artrozė
Tai lėtinė liga, kurios metu kaulų ir kremzlių audiniuose vyksta degeneraciniai procesai, sukeliantys sąnarių deformaciją. Pagrindiniai deformuojančios artrozės požymiai: skausmas sustiprėja judant, sustiprėja drėgnu ir šaltu oru, o ramybės būsenoje paprastai praeina. Kuo vyresnis žmogus, tuo didesnė tikimybė susirgti šia liga. Tai paaiškinama tuo, kad sąnarių viduje esantis kremzlinis audinys laikui bėgant susidėvi ir po traumų bei fizinio krūvio jį vis sunkiau atkurti. Paveldimi veiksniai taip pat vaidina svarbų vaidmenį ligos vystymesi.
Deformuojančią kelio sąnario artrozę lydi traškėjimas judant, kuris laikui bėgant praeina, nes trinties metu kaulų paviršius išsilygina. Kelio sąnaryje išsivysto uždegiminis procesas, kauliniame audinyje atsiranda cistų, pacientui sunku judėti, jis pradeda šlubuoti einant. Ligos eigą apsunkina fizinis perkrovimas, ilgalaikis kojų krūvis, pavyzdžiui, žmonėms, kurių profesinė veikla susijusi su ilgu stovėjimu – pardavėjams, mokytojams, sportininkams ir kt.
Sąnarių deformacija paprastai pradeda vystytis antroje ligos stadijoje. Trečiajame etape sąnariai išsiplečia ir deformuojasi tiek, kad sąnarys tampa visiškai nejudrus.
 [ 17 ], [ 18 ], [ 19 ], [ 20 ]
[ 17 ], [ 18 ], [ 19 ], [ 20 ]
Kelio sąnario artritas
Kelio artritas skirstomas į osteoartritą, reumatoidinį artritą ir potrauminį artritą. Dažniausia kelio artrito forma yra osteoartritas. Ši liga progresuoja palaipsniui, naikindama sąnarinę kremzlę. Osteoartritu dažniausiai serga vyresnio ir vidutinio amžiaus žmonės. Kelio sąnario osteoartritas arba gonartritas pažeidžia periartikulinius raumenis, įskaitant sinovinę membraną, raiščius dėl uždegiminio proceso minkštuosiuose audiniuose.
 [ 21 ], [ 22 ], [ 23 ], [ 24 ]
[ 21 ], [ 22 ], [ 23 ], [ 24 ]
Kelio sąnario reumatoidinis artritas
Ji gali pasireikšti tiek ūmine, tiek lėtine forma. Ūminėje ligos stadijoje kelio sąnario ertmėje kaupiasi skystis. Pacientas jaučia kelio sąnario skausmą, paraudimą ir patinimą. Sąnario motorinis aktyvumas sumažėja, pacientas stengiasi koją laikyti pusiau sulenktoje padėtyje. Jei sąnaryje susidarė pūlių, liga pasireiškia kartu su aukšta temperatūra ir šaltkrėčiu. Sąnario patinimas yra labai ryškus. Paprastai ši ligos forma pažeidžia du kelio sąnarius.
Potrauminis kelio sąnario artritas
Jis atsiranda, kai pažeidžiamas kelio sąnarys, ir gali vystytis bėgant metams, palaipsniui naikindamas sąnarinę kremzlę, sukeldamas skausmą ir ribodamas sąnario funkciją.
Kelio sąnario skausmas
Skausmą kelio sąnaryje lydi šie simptomai:
- Padidėja lipant laiptais
- Riboja sąnario motorinį aktyvumą, sustiprėja bandant sulenkti ar ištiesinti koją
- Judant girdimas traškėjimas ir atsirandantis patinimas
- Sąnariniai paviršiai deformuoti
- Šlaunies raumenys atrofuojasi
- Atsiranda netolygi, klibanti eisena
Kelio sąnario skausmas dažnai pasireiškia ir sergant koksartroze arba klubo sąnario osteoartritu.
Kaip tiriamas kelio sąnarys?
Apžiūrėkite pacientą, gulintį ant nugaros, ištiestomis kojomis. Ar yra kelio sąnario patinimas? (Priežastys: kaulo sustorėjimas, skysčio kaupimasis sąnario ertmėje, kelio sąnario sinovijos sustorėjimas; pastaruoju atveju palpuojant jaučiama „trintis“). Atkreipkite dėmesį, ar nėra keturgalvio šlaunies raumens atrofijos. Skysčio buvimą kelio sąnario ertmėje galima patvirtinti šia technika: vienos rankos delną uždėkite ant girnelės, tiksliau, ant srities, esančios tiesiai virš jos, o kitos rankos nykštį ir smilių – po girnele. Keisdamas spaudimo girnele laipsnį, tyrėjas sukelia skysčio judėjimą kelio sąnario ertmėje, kuris jaučiamas pirštais. Jei sąnario ertmėje yra 30–40 ml skysčio, gali atsirasti girnelės „baltavimo“ reiškinys, kai jaučiami jo smūgiai į aplinkinius kaulus („girnelės baksnojimo“ efektas). Šių „belsimo“ garsų gali nebūti, jei išskyros kiekis labai mažas arba jei jos yra „įtemptos“, bet jų tūris viršija 120 ml.
Kelio sąnarių lenkimo ir tiesimo laipsnis kiekvienam žmogui yra skirtingas. Lenkimas laikomas visiškai pakankamu, jei žmogus gali kulnu paliesti sėdmenis. Palyginkite kelio sąnarių tiesimą ant pažeistos ir sveikos galūnės. Medialinių ir šoninių raiščių būklė tiriama beveik visiškai ištiesus kelio sąnarį. Viena ranka tyrėjas pakelia ant kušetės gulinčią paciento koją už čiurnos, o kita ranka šiek tiek fiksuoja kelį. Kelio sąnario raiščiai įsitempia pagrobimo metu – tokiu atveju bandoma pagrobti viena ranka suimant tiriamosios kojos čiurną, o kita ranka, esančia po kelio sąnariu, stumiant kelio sąnarį medialine kryptimi (tai medialinių raiščių tyrimas). Atvirkštinė manipuliacija su kelio sąnario adukcija yra šoninių raiščių tyrimas. Jei šie raiščiai plyšta, apžiūrint atitinkamus raiščius, kelio sąnarys „atsivers“ plačiau (būtinai palyginkite abiejų galūnių kelio sąnarius).
Kryžminiai raiščiai tiriami fiksuojant kelio sąnarį 90° kampu. Tiriamosios kojos pėda paguldyta ant kušetės, o tyrėjas atsisėda ant jos, norėdamas imobilizuoti blauzdikaulį. Pirštais suimkite kelį iš užpakalio taip, kad nykščiai gulėtų ant šlaunikaulio krumplių. Atpalaidavus šlaunies keturgalvį raumenį, įvertinamas blauzdikaulio priekinis-užpakalinis perėjimas ant šlaunikaulio (normaliai jis yra apie 0,5 cm), priekinis kryžminis raištis riboja šlaunikaulio slydimą į priekį, o užpakalinis – atgal. Per didelis slydimas viena iš krypčių (būtinai palyginkite su kitos kojos keliu) gali rodyti atitinkamo raiščio pažeidimą.
McMurray rotacijos testas skirtas aptikti pjūvinius (t. y. išsaugojus pjūvį) menisko plyšimus. Kelio sąnarys sulenkiamas, blauzdikaulis pasukamas į šoną, o tada kelio sąnarys ištiesiamas, toliau sukant blauzdikaulį. Manevras kartojamas kelis kartus, esant skirtingam kelio sąnario sulenkimo laipsniui, o tada dar kartą sukant blauzdikaulį ant šlaunikaulio. Šios manipuliacijos tikslas – paspausti laisvąjį pjūvinio menisko galą sąnario viduje. Ištiesinus kelis, atpalaiduojamas prispaustas laisvasis menisko galas, ir tai lydi savotiško spragtelėjimo pojūtis (kartais girdimas), o pacientas pastebi skausmą. Tačiau šis manevras neatskleidžia „kibiro rankenos“ tipo plyšimų. Atminkite: judinant normalų kelio sąnarį, girnelės spragtelėjimas paprastai girdimas.
Kelio sąnario artroskopija
Kelio artroskopija leido ištirti kelio sąnario vidines struktūras, todėl galima nustatyti tikslią diagnozę ir ligas, sukeliančias kelio skausmą, neatveriant sąnario. Taikant šį metodą, tapo įmanoma atlikti daugybę chirurginių intervencijų uždarame sąnaryje, o tai neabejotinai sutrumpina artroskopinę operaciją patyrusių žmonių sveikimo laikotarpį.
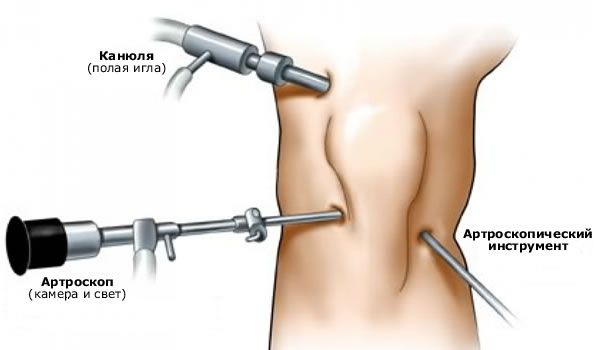
Kelio sąnario artroskopija yra universalus tyrimo metodas, kurio rezultatai visada lyginami su kitų tyrimų duomenimis.
Mūsų nuomone, artroskopija yra vertingiausia esant įvairioms intrasąnarinėms patologijoms: menisko, sąnarinės kremzlės pažeidimams, sinovinių raukšlių patologinei būklei ir kt.
Artroskopija tampa ypač aktuali esant ūminei traumai, kai yra itin iškreipta simptomatika ir dėl skausmo sindromo neįmanoma atlikti objektyvių tyrimų.
Mūsų požiūriu, artroskopinė diagnostika yra vertingiausias kelio sąnario raiščių elementų ūminio plyšimo tyrimo metodas.
Ankstyviausias kryžminių raiščių plyšimų nustatymas (per pirmąsias dvi savaites) leidžia atlikti chirurginį raiščio elementų susiuvimą. Tokiu atveju galima tikėtis gero gydymo rezultato. Tačiau jei nuo traumos praėjo daugiau nei trys savaitės, kryžminių raiščių siuvimas netikslingas, nes sutrumpėja kolageno skaidulos ir atsiranda negrįžtamų avaskuliarinių pokyčių.
Diagnostinės artroskopijos, atliekamos praėjus kelioms dienoms po traumos, metu būtina kruopščiai nuplauti sąnarį nuo kraujo, kad vėliau būtų išvengta gonartrozės progresavimo. Be to, tai užtikrina geresnį gretutinės intrasąnarinės patologijos patikrinimą.
Anksčiau didelę reikšmę skyrėme kryžminių raiščių, ypač priekinio kryžminio raiščio (PKR), daliniams plyšimams. Sukūrėme įvairius diagnostinius kriterijus šiai patologijai nustatyti, įskaitant artroskopinius dalinių plyšimų požymius. Tačiau vėliau, atsižvelgdami į proceso kompensavimo galimybes, priėjome išvados, kad pažeidus kryžminius raiščius (ypač dalinio plyšimo atveju), netikslinga remtis vien artroskopijos duomenimis, nes vieno ar kito anatominio substrato pažeidimas nėra tolygus kelio sąnario nestabilumui.
Todėl šiuo metu prieš pat chirurginę kelio sąnario stabilizaciją atliekame diagnostinę artroskopiją. Jos užduotis – nustatyti kombinuotą intrasąnarinę patologiją, o vėliau atlikti chirurginę korekciją.
 [ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ]
[ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ]
Kelio sąnario MRT
Kelio sąnario MRT leidžia ištirti tiek kaulus, tiek minkštuosius audinius, taip pat objektyviai įvertinti visus sąnaryje ir gretimuose audiniuose vykstančius procesus. Tai leidžia ankstyviausiose stadijose nustatyti įvairias patologijas, pavyzdžiui, plyšus meniskui ar pažeidus raiščius. MRT metodas yra nekenksmingas, turi nedaug kontraindikacijų (kontraindikacijos yra nėštumas, antsvoris, širdies stimuliatoriaus buvimas organizme). Magnetinio rezonanso tomografija yra labai svarbi priešoperaciniam sąnarių tyrimui, taip pat reabilitacijos laikotarpiu. Kelio sąnario MRT rekomenduojamas esant menisko plyšimui, pažeistiems raiščiams, įvairiems sužalojimams, infekcinėms patologijoms, navikams, sąnarių ir periartikulinių audinių patinimui ir skausmui.
Kelio MRT tyrime priekinis kryžminis raištis (PKR) paprastai atrodo kaip tamsi, mažo signalo intensyvumo juosta. Nuo šlaunikaulio įsitvirtinimo vietos, esančios šlaunikaulio lateralinio krumplio posteromedialinėje pusėje, PKR tęsiasi į priekį žemyn ir medialiai. Blauzdikaulio įsitvirtinimas yra anterolateralinėje tarpkrumplinio eminencijos gumburėlių pusėje.
Sagitaliniuose pjūviuose, kai blauzdikaulis ištiestas ir pasuktas į išorę 15–20°, gerai matomas priekinis kryžminis raištis (PKR). Išorinė rotacija sumažina artefaktus ir ištiesina PKR sagitalinėje plokštumoje.
ACL yra ryškesnis nei PCL, o tai yra svarbu, nes tai gali lemti klaidingą ACL plyšimo diagnozę.
Kryžminių raiščių makroskopinė anatomija taip pat skiriasi: jei priekinio kryžminio raiščio (PCL) struktūrą sudaro lygiagrečios skaidulos, tai priekinio kryžminio raiščio (PKR) struktūra yra susisukusi. Kryžminio raiščio (PKR) plyšimą rodo šie požymiai: KR nematyti, raiščio skaidulų nepertraukiamumas arba nenormali likusių skaidulų orientacija.
Visiškas priekinio kryžminio raiščio (PKR) plyšimas diagnozuojamas labiau remiantis netiesioginiais duomenimis: blauzdikaulio priekinis pasislinkimas, per didelis PKR pasvirimas atgal, banguotas KR kontūras su daliniu arba visišku plyšimu.
PCL plyšimų diagnostika yra daug lengvesnė. Kai koja ištiesta, PCL sagitalinėje plokštumoje šiek tiek pakrypsta atgal.
Dažnai šalia PCL galima matyti skaidulinę juostelę, jungiančią šoninio menisko užpakalinį ragą su šlaunikaulio krumpiu. Tai yra menisko-šlaunikaulio raištis (Wrisbergo arba Humphrey).
Visiški PCL plyšimai gerai apibrėžiami kelio sąnario MRT tyrimu – arba atsiskyrimu nuo kaulinio prisitvirtinimo vietos, arba defektu medžiagos viduryje. Dalinio PCL plyšimo atveju pastebimas jo signalo intensyvumo padidėjimas ir židinio sustorėjimas.
Pažeidus BCS, nustatomas silpnas poliaus, esančio arti šlaunikaulio ar blauzdikaulio, signalo intensyvumas.
MCL storis didėja kraujavimo ir edemos metu. Paprastai MCL plyšimai apsiriboja giliąja raiščio vieta, vizualizuojami židininiai meniskokapsuliniai plyšiai su sinoviniu skysčiu, periferiniai menisko atžvilgiu ir apsiriboja plona juostele, einančia giliai iki raiščio.
Panašus vaizdas pateikiamas ir pažeidus MCL, vienintelis skirtumas yra tas, kad procese dažnai dalyvauja poplitealinė sausgyslė ir arkinio komplekso struktūriniai elementai.
Kelio sąnario rentgeno nuotrauka
Kelio sąnario rentgeno nuotraukose aiškiai matomi jį sudarančių kaulų sąnariniai paviršiai. Girnelė uždėta ant šlaunikaulio distalinės epifizės, rentgeno sąnario ertmė plati, vidurinėje dalyje išlenkta.
Rentgeno tyrimas yra prieinamiausias tiriant pacientus, turinčius kelio raiščių pažeidimus. Rentgeno duomenys vėliau daro įtaką gydymo planui. Žinoma, jie koreliuoja su klinikinio tyrimo rezultatais.
Rentgenografija atliekama dviem standartinėmis projekcijomis. Papildomai atliekamos funkcinės rentgenogramos. Vertinant vaizdus, atsižvelgiama į girnelės padėtį, blauzdikaulio ir šlaunikaulio kampą, sąnarinės kremzlės storį. Įvertinami kaulų ryšiai ir forma: šoninio blauzdikaulio plokštumos išgaubtumas, vidurinio įgaubtumas, šeivikaulio nugarinė padėtis blauzdikaulio atžvilgiu.
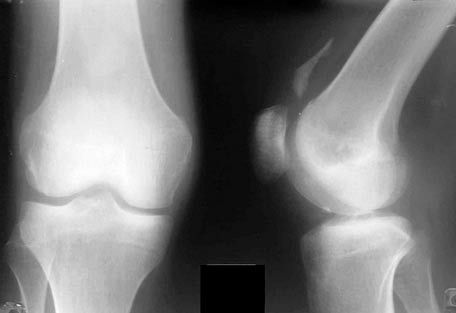
Norint teisingai įvertinti blauzdikaulio ir girnelės santykį, šoninės rentgenogramos turėtų būti daromos 45° sulenkimo kampu. Objektyviam blauzdikaulio rotacijos įvertinimui turėtų būti uždėti šoniniai ir viduriniai blauzdikaulio krumpliai. Paprastai vidurinis šlaunikaulio krumplys yra išsikišęs toliau nei šoninis. Taip pat įvertinamas girnelės aukštis.
Jei reikia, norint nustatyti galūnės ašį, ilgose kasetėse stovint tiesioginėje projekcijoje atliekamos papildomos rentgenogramos, nes sergant gonartroze gali būti reikšmingų nukrypimų nuo normos.
Norint gauti papildomos informacijos apie girnelės ir šlaunikaulio sąnario būklę, atliekami ašiniai girnelės vaizdai, kurie leidžia išanalizuoti sąnarinės kremzlės būklę jos šoniniuose ir viduriniuose fasetuose.
Norėdami nustatyti blauzdikaulio poslinkio laipsnį šlaunikaulio atžvilgiu anteroposteriorine ir medialine-lateraline kryptimis, anksčiau atlikome funkcines rentgenogramas su apkrova; dabar šią informaciją pateikia ultragarsas.
Nepaprastai svarbu atkreipti dėmesį į minkštųjų audinių kalcifikaciją, kaulo fragmentų plyšimus ir BCL šlaunikaulio prisitvirtinimo vietos kaulėjimą. T. Fairbank (1948) aprašė keletą radiologinių simptomų, pastebėtų vėlai po menisko pašalinimo: keterų ir osteofitų susidarymą palei blauzdikaulio kraštą, šlaunikaulio krumplių suplokštėjimą, sąnario tarpo susiaurėjimą, kurie laikui bėgant progresuoja.
Pastebėjome keletą radiologinių požymių, būdingų lėtiniam kelio sąnario priekiniam nestabilumui: tarpkrumplinės duobės sumažėjimą, sąnario erdvės susiaurėjimą, periferinių osteofitų buvimą ant blauzdikaulio, viršutinio ir apatinio girnelės polių, priekinio menisko griovelio pagilėjimą ant šlaunikaulio šoninio krumplio, tarpkrumplinės eminencijos gumburėlio hipertrofiją ir paaštrėjimą.
Nustatant deformuojančios artrozės sunkumą, vadovaujamasi N. S. Kosinskajos (1961) aprašytais radiologiniais požymiais. Yra tiesioginis ryšys tarp gonartrozės sunkumo ir kelio sąnario nestabilumo laipsnio, taip pat medicininės pagalbos kreipimosi laiko, anksčiau atliktų chirurginių intervencijų skaičiaus tiems, kurių kelio sąnarys buvo pažeistas.

