Pėdų, rankų, veido, nagų odos rubrofitozė
Last reviewed: 26.06.2018

Mes taikome griežtas šaltinių rinkimo gaires ir pateikiame nuorodas tik į patikimas medicinos svetaines, akademinius tyrimų institutus ir, kai tik įmanoma, į mediciniškai recenzuotus tyrimus. Atkreipkite dėmesį, kad skaičiai skliausteliuose ([1], [2] ir kt.) yra spustelėjamos nuorodos į šiuos tyrimus.
Jei manote, kad kuris nors mūsų turinys yra netikslus, pasenęs ar kitaip abejotinas, pasirinkite jį ir paspauskite Ctrl + Enter.
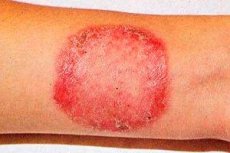
Rubrofitija (sinonimas: rubromikozė) yra labiausiai paplitusi grybelinė liga, pažeidžianti lygią odą, kojų nagus, rankas ir vellus plaukus.
Priežastys rubrofitozės
Ligos sukėlėjas yra grybelis Trichophyton rubrum. Ši infekcija sudaro 80–90 % visų pėdų mikozę sukeliančių patogenų. Infekcija vyksta taip pat, kaip ir sportininko pėda (žr. sportininko pėda).
Simptomai rubrofitozės
Skiriamos šios rubromikozės formos: pėdų rubromikozė, pėdų ir rankų rubromikozė, generalizuota rubromikozė.
Pėdų onichomikozė
Dažniausiai pasitaiko pėdų rubromikozė. Klinikinis ligos vaizdas prasideda nuo pėdų tarpupirščių raukšlių pažeidimo. Palaipsniui procesas plinta į padų odą ir nagų plokšteles (onichomikozė).
Pažeistų padų oda stagnuojančiai hiperemiška, vidutiniškai kerpėta, odos raštas paryškintas, paviršius dažniausiai sausas; vagelėse gana aiškiai matomas gleivių lupimasis arba lupimasis mažų žiedų ir šukuotinių kontūrų figūrų pavidalu. Laikui bėgant, odos patologinis procesas persikelia į šoninius ir nugarinius pėdų paviršius. Subjektyviai pastebimas odos niežėjimas, kartais skausmingas.
Patologinis procesas paprastai apima ir kojų nagus.
Nagų plokštelės pažeidimai būna trijų tipų: normotrofiniai, hipertrofiniai ir atrofiniai.
Normotrofinio tipo atveju nago plokštelė pažeidžiama iš šoninių (arba laisvų) kraštų baltų arba gelsvų juostelių arba tų pačių juostelių, matomų nago plokštelės storyje, pavidalu.
Esant hipertrofiniam tipui, nago plokštelė sustorėja dėl subungualinės hiperkeratozės. Ji yra blanki, trupa nuo laisvojo krašto. Minėtos juostelės matomos ir jos storyje.
Atrofinio tipo atveju didžioji nago plokštelės dalis yra pažeista, lieka tik dalis nago raukšlės. Kartais nago plokštelė gali atsiskirti nuo nago guolio dėl onicholizės tipo.
Pėdų ir rankų rubromikozė
Ši rubromikozės forma pasireiškia pacientams, kenčiantiems nuo pėdų mikozės.
Klinikinis rubromikozės vaizdas ant rankų yra labai panašus į pėdų rubromikozės pasireiškimą. Odos patologinis procesas yra daug mažiau ryškus dėl dažno rankų plovimo per dieną. Dėmesį patraukia židinių buvimas: židiniai su protarpiniu uždegiminiu ketera palei periferiją ir rankos nugarėlę, rausvai melsvas delnų odos fonas. Elementų paviršiuje pastebimas įvairaus sunkumo gleivių lupimasis. Kai patologiniame procese dalyvauja rankų nagų plokštelės, jos taip pat paveikia normotrofinį, hipertrofinį arba atrofinį tipą.
Generalizuota rubromikozė
Grybelinės infekcijos generalizacija stebima pacientams, ilgą laiką sergantiems pėdų odos rubromikoze arba onichomikoze. Rubromikozės plitimą skatina vidaus organų patologija, endokrininė sistema, imuninės sistemos nepakankamumas. Dažniausiai pažeidžiamos didelės raukšlės, ypač kirkšnies-šlaunikaulio, sėdmenų ir blauzdų, tačiau židinių gali būti ir kitose odos vietose. Iš pradžių atsiranda rausvos arba rausvai raudonos, apvalių kontūrų su melsvu atspalviu dėmės, aiškiai atskirtos nuo sveikos odos. Vėliau židinių spalva tampa gelsvai raudona arba ruda. Jie šiek tiek infiltruoti, jų paviršius padengtas smulkiomis žvynelėmis, o periferijoje yra protarpinis karpuotas keteros formos darinys, sudarytas iš mažų papulių, pūslelių ir šašelių. Dėl periferinio augimo ir susiliejimo viena su kita dėmės užima didelius plotus. Gilūs raudonojo trichofitono pažeidimai, daugiausia blauzdų, sėdmenų ir dilbių, laikomi folikuliniu-mazginiu ligos tipu. Bėrimą lydi stiprus niežėjimas, procesas linkęs atsinaujinti, ypač šiltuoju metų laiku. Generalizuotos formos atveju pažeidžiami vellusiniai plaukai. Jie praranda blizgesį, tampa blankūs, lūžta (kartais „juodų taškelių“ pavidalu).
Diagnozuojant ligą, labai svarbu nustatyti grybelio rūšį mikroskopinio patologinės medžiagos (žvynelių, vellusinių plaukų) tyrimo metu ir pasėti medžiagą ant maistinės terpės, kad būtų gauta raudonojo trichofitono kultūra.
Daugumai pacientų generalizuotos rubromikozės apraiškos išsivysto po to, kai daugiau ar mažiau ilgą laiką (nuo kelių mėnesių iki 5–10 metų ar ilgiau) yra pažeista pėdų (arba pėdų ir rankų) oda ir nagai dėl vidaus organų patologijos, endokrininės ir nervų sistemos, trofinių odos sutrikimų arba dėl kitų organizmo pokyčių. Pavyzdžiui, generalizuotų rubromikozės apraiškų atsiradimą dažnai skatina ilgalaikis gydymas antibiotikais, citostatikais ir steroidiniais vaistais.
Trichophyton rubra sukelia tiek paviršinius, tiek gilius lygios odos pažeidimus, kurie kartais pastebimi tam pačiam pacientui. Taigi, vienu metu gali atsirasti bėrimai kirkšnies ir tarpsėdmenų raukšlėse bei gilūs (mazginiai-mazginiai) pažeidimai ant blauzdų ar kitų odos vietų.
Gilūs raudonojo grichofitono pažeidimai, daugiausia blauzdų, sėdmenų ir dilbių, laikomi folikuliniu-mazginiu ligos tipu. Šioje formoje, kartu su papuliniais-folikuliniais elementais, yra ir gilesnių elementų, kurie linkę grupuotis, išsidėstę lankų, atvirų takelių ir girliandų pavidalu. Bėrimą lydi stiprus niežulys. Procesas linkęs atsinaujinti, ypač šiltuoju metų laiku. Šios rubromikozės formos židiniai gali imituoti Bazino indukcinę eritemą, mazginę eritemą, papulonekrotinę tuberkuliozę (dažnai židinių vietoje lieka randinių pakitimų), mazginį vaskulitą, gilųjį piodermiją, leukemijas ir kitų dermatozių apraiškas. Pavyzdžiui, kai rubromikozė lokalizuojasi veido odoje, pažeidimai gali labai priminti raudonąją vilkligę, tuberkuliozinę vilkligę, stafilokokinės sikozės apraiškas ir net pigmentinę kserodermiją vyresnio amžiaus žmonėms.
Generalizuota rubromikozė tikrai gali pasireikšti ir be gilių židinių susidarymo. Tokiais atvejais klinikiniai pažeidimai gali būti labai artimi egzemai, neurodermitui, parapsoriazei, psoriazei, žiedinei granulomai, Devergie kerpių pilaris ir kt. Taip pat gali būti stebimos eksudacinės rubromikozės apraiškos – maži pūsleliniai bėrimai ir šašai ant pėdų, rankų ir kitų odos vietų.
Reikėtų pažymėti, kad esant eksudacinėms rubromikozės apraiškoms, daugeliui pacientų gali atsirasti antrinių (alerginių) bėrimų ant kamieno ir galūnių odos, kuriuose nėra grybelinių elementų.
Dažniausios rubromikozės formos yra tos, kai pažeidimai yra tamsiai raudoni (dažnai su melsvu atspalviu), susiliejantys vienas su kitu ir turintys daugiau ar mažiau ryškų paviršiaus lupimąsi. Klinikinės ligos atmainos yra mikotinė eritroderma ir delnų-padų-kirkšnies-sėdmenų sindromas. Šis sindromas, kuris stebimas daugeliui pacientų, sergančių generalizuota rubromikoze, dažniausiai pažeidžia pėdų, delnų ir nagų plokštelių odą.
Didelių raukšlių pažeidimai – tarpsėdmenų, kirkšnies ir šlaunikaulio srityje, sėdmenų odoje, po pieno liaukomis, dažniausiai atsiranda po daugiau ar mažiau ilgalaikio mikozės židinių egzistavimo ant pėdų ir delnų. Židiniai tarsi išnyra iš didelių raukšlių gelmių, plinta į vidinius sėdmenų kvadrantus, o vėliau į išorinius. Židinių paviršius gelsvai raudonas arba rudas. Jie šiek tiek infiltruoti, šiek tiek pleiskanojantys. Židinių kraštai šiek tiek iškilę, su protarpiais išsišakojusiu ketera, sudaryta iš mažų papulių ir šašelių. Paprastai ketera turi intensyvesnį rausvai melsvą atspalvį nei pats pažeidimas.
Diagnostika rubrofitozės
Diagnozuojant ligą, labai svarbu nustatyti grybelio rūšį mikroskopinio patologinės medžiagos (žvynelių, vellusinių plaukų) tyrimo metu ir pasėti medžiagą ant maistinės terpės, kad būtų gauta raudonojo trichofitopo kultūra.
Pėdų (arba pėdų ir rankų) rubromikozės diagnozė pagrįsta gana būdingu klinikiniu vaizdu ir grybelinių elementų aptikimu židiniuose. Tačiau dažnai, ypač latentinės arba netipiškai pasireiškiančios rubromikozės atveju, kultūrinių tyrimų rezultatas yra lemiamas diagnozei nustatyti. Šie tyrimai yra ypač svarbūs esant dishidrotinėms rubromikozės formoms, kurios yra labai panašios (jei ne kliniškai identiškos) į Trichophyton interdigitale sukeltą pėdų epidermofitozę.
Ką reikia išnagrinėti?
Kaip patikrinti?
Diferencialinė diagnostika
Atliekant diferencinę rubromikozės diagnozę, būtina atsižvelgti į paviršinę (antropofilinę) trichofitozę, taip pat į ribotas infiltracinės-pūlingos (zoofilinės) trichofitozės formas. Taip pat reikėtų nepamiršti, kad gana retai stebimi galvos odos pažeidimai sergant rubromikoze gali būti panašūs į mikrosporijos židinius.
Diferencinė pėdų (arba pėdų ir rankų) rubromikozės diagnozė pirmiausia turėtų būti atliekama su pėdų (ir epidermofitidų) epidermofitoze, antropofilinės grupės grybų sukeltu trichofitoze, delnų ir padų hiperkeratoze, šios lokalizacijos psoriaze ir egzema.
Reikėtų nepamiršti, kad tarpdančių raukšlių ir nagų plokštelių pažeidimus gali sukelti Candida genties mielių tipo grybai, pelėsių grybai ir kiti dermatofitai.
Su kuo susisiekti?
Gydymas rubrofitozės
Pėdų grybelio ir rubrofitijos gydymas turi būti etiotropinis, patogenetinis ir simptominis. Gydymas turėtų prasidėti išoriniu gydymu. Ūminių uždegiminių procesų, lydimų šlapiavimo, atveju skiriami 2% rezorcinolio, boro rūgšties, 0,25% sidabro nitrato losjonai. Pūslelių (pūslelių) dangalas praduriamas adata arba nukerpamas žirklėmis, laikantis aseptikos taisyklių. Tada naudojami anilininių dažų tirpalai (Costellani dažai, metileno mėlynasis, briliantinis žaliasis ir kt.). Etiotropiniam gydymui skiriami kremai ir tepalai, kurių sudėtyje yra antimikotinių medžiagų (1% kremas arba derm-gelis iš lamisilo, travogeno, zalaino ir kt.). Esant stipriam uždegimui ir pridėjus antrinę infekciją, kartu su antimikotiniais vaistais (travokortu, gentridermu, tridermu ir kt.) skiriami tepalai arba kremai, kurių sudėtyje yra kortikosteroidų ir antibiotikų. Šlapimo židiniams išdžiovinti plačiai naudojamas priešgrybelinis vaistas – nitrofunginas-neo tirpalo ir purškalo pavidalu. Lamisil vartojamas derm-gelio arba 1% kremo pavidalu vieną kartą per dieną 7 dienas. Naudojant mišrias lamisil formas, gydymo pabaigoje pacientams, sergantiems pėdų mikoze, klinikinis pasveikimas įvyko 82%, mikologinis – 90% pacientų. Antros savaitės pabaigoje klinikinis ir mikologinis pasveikimas buvo pastebėtas visiems pacientams. Daugelio mokslininkų teigimu, toks ryškus poveikis atsiranda dėl vaisto lipofilinių ir keratofilinių savybių, greito įsiskverbimo ir ilgalaikio didelės terbinafino koncentracijos išsaugojimo keratinizuotoje odoje. Lamisil gali būti vartojamas pėdų mikozei, kurią komplikuoja antrinė infekcija, nes įrodyta, kad vaistas turi priešuždegiminį poveikį kaip cikloripoksolaminas ir antibakterinį poveikį kaip 0,1% gentamicipo kremas.
Esant eriteminei-plokščiaburniai pėdų mikozės formai, lydimai įtrūkimų, 28 dienas vartojant Lamisil 1% kremą, ne tik pagerėja klinikinis ir mikologinis išgydymas, bet ir paviršinių bei gilių įtrūkimų gijimas. Todėl Lamisil, be priešgrybelinių, antibakterinių ir priešuždegiminių savybių, gali stimuliuoti odos regeneracinius procesus.
Sisteminis simptominis gydymas apima desensibilizuojančių, antihistamininių, raminamųjų ir vitaminų vartojimą, nes šios grybelinės infekcijos sukėlėjai turi ryškių antigeninių savybių.
Jei išorinių veiksnių poveikis nepastebimas, reikia pereiti prie sisteminių antimikotikų vartojimo.
Šiuo metu kaip etiotropiniai vaistai naudojami šie sisteminiai antimikotiniai vaistai: terbinofinas (Lamisil), itrakonazolas (Tecnazole, Orungal), griseofulovinas ir kt.
Lamisil nuo sportininko pėdos be nago plokštelės pažeidimo skiriamas 250 mg paros doze 14 dienų. Pėdų mikozės atveju itrakonazolas (teknazolas, orungalas) vartojamas po 100 mg vieną kartą per parą 15 dienų.
Pėdų onichomikozei Lamisil skiriamas po 250 mg per parą 3 mėnesius, o rankų onichomikozei – 1,5 mėnesio. Itrakopazolas (Teknazole, Orungal) vartojamas po 200 mg 2 kartus per parą savaitę (vieną kursą), po to daroma 3 savaičių pertrauka. Pėdų onichomikozei skiriami 3 gydymo kursai, rankų onichomikozei – 2 kursai.
Atsižvelgiant į ryškias patogeno alergines savybes, būtina skirti (ypač esant micidams) desensibilizuojančius ir antihistamininius vaistus, raminamuosius vaistus, B grupės vitaminus, rutiną, askorbo rūgštį. Antrinės pūlingos infekcijos atveju nurodomi trumpalaikiai plataus spektro antibiotikų kursai.
Būtina pašalinti gretutines ligas (cukrinį diabetą, endokrininius, imuninius sutrikimus, apatinių galūnių mikrocirkuliacijos sutrikimus ir kt.).
Bendroji profilaktika reikalauja higieniškos vonios (grindų, kilimėlių, medinių grotelių ir trinkelių, suolų, praustuvų), dušų ir baseinų priežiūros ir reguliarios dezinfekavimo, juos aptarnaujančio personalo medicininės apžiūros, savalaikio pacientų gydymo ir medicininės apžiūros. Asmeninė profilaktika apima tik savo batų naudojimą, pėdų odos asmeninės higienos taisyklių laikymąsi ir batų dezinfekavimą. Batų vidpadį ir pamušalą nuvalykite vatos tamponu, suvilgytu 25% formalino tirpale arba 0,5% chlorheksidino bigliukonato tirpale. Tada batus 2 valandoms įdėkite į polietileninį maišelį ir palikite ore, kol išdžius. Kojines ir pėdkelnes dezinfekuokite virindami 10 minučių. Siekiant išvengti epidermofitozės atkryčio, išnykus ligos simptomams, 2-3 savaites patepkite pėdų odą antimikotiniais vaistais. Profilaktikos tikslais nitrofunginas-neo plačiai naudojamas tirpalo arba purškalo pavidalu.

 [
[