Medicinos ekspertas
Naujos publikacijos
Blefarokonjunktyvitas
Paskutinį kartą peržiūrėta: 29.06.2025

Visas „iLive“ turinys yra peržiūrėtas medicinoje arba tikrinamas, kad būtų užtikrintas kuo didesnis faktinis tikslumas.
Mes turime griežtas įsigijimo gaires ir susiejamos tik su geros reputacijos žiniasklaidos svetainėmis, akademinių tyrimų institucijomis ir, jei įmanoma, medicininiu požiūriu peržiūrimais tyrimais. Atkreipkite dėmesį, kad skliausteliuose ([1], [2] ir tt) esantys numeriai yra paspaudžiami nuorodos į šias studijas.
Jei manote, kad bet koks mūsų turinys yra netikslus, pasenęs arba kitaip abejotinas, pasirinkite jį ir paspauskite Ctrl + Enter.
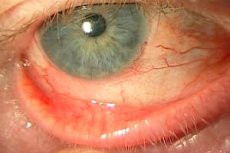
Blefarokonjunktyvitas yra uždegiminė akių liga, kurios esmė yra akies gleivinės (junginės) ir vokų uždegimas. Tipiniai simptomai yra skausmas, uždegimas, deginimas, akių sausumas. Liga gali turėti skirtingą etiologiją, tačiau patogenezė pagrįsta uždegiminiu procesu. Šios ligos pavojus yra tas, kad ji gali progresuoti ir greitai vystytis komplikacijoms. Dažniausiai uždegimo fone išsivysto infekcinis procesas, kuris vėliau lemia, kad akis pradeda pūliuoti, atsiranda susijusių patologijų.
Epidemiologija
Statistiškai uždegiminis procesas akių srityje beveik visada lydimas infekcijos. Kelių autorių-tyrėjų atlikti bakteriologiniai tyrimai, kuriuose dalyvavo pacientai, sergantys blefarokonjunktyvitu, leido nustatyti tokią patologijos etiologinę struktūrą: pacientams vyrauja asociacijos, kurias atstovauja 2 ir 3 tipų mikroorganizmai (46%). Iš jų: S. Aureus + E. Coli - 12%; S. Aureus + C. Albicans - 8%; S. Aureus + S. Pneumoniae - 8%; S. Aureus + S. Pneumoniae - 8%.aureus + S.pneumoniae S.pyogenes - 8%; S. Aureus + S.pyogenes + Streptococcus spp. - 8%; S. Aureus + Streptococcus spp. + Bacteroides spp. - Pacientų, sergančių sunkiomis akių patologijomis ir komplikuotu blefarokonjunktyvitu, grupėje vyrauja asociacijos, kurias atstovauja 4 ir 5 tipų mikroorganizmai (55%). Iš jų: S. Aureus + E. Coli + Peptostreptococcus spp + Monococcus spp - 16,5 %; S. Aureus + C.Albicans + E. Coli + S.epidermidis - S. Aureus + C. Albicans + E. Coli + S. Epidermidis - 16,5 %.epidermidis - 16,5 %; S. Aureus + E. Coli + Klebsiella pneumoniae + C.Albicans + Enterococcus spp - 11 %; S. Aureus + S.epidermidis + H.influenzae + S.pyogenes + E. Coli - 11 %.
Analizuodami amžiaus rodiklius, nustatėme, kad 30–35 % atvejų blefarokonjunktyvitas stebimas pirmaisiais gyvenimo metais, 25–30 % atvejų – 1–12 metų vaikams. 12–35 metų asmenims pūliai akyse stebimi daug rečiau – ne daugiau kaip 5 % užregistruotų patologijos atvejų. Likę 35–40 % tenka vyresniems nei 35 metų asmenims. Išanalizavę etiologinius veiksnius, lemiančius blefarokonjunktyvito vystymąsi, priėjome išvados, kad 95 % atvejų šios patologijos priežastis yra uždegiminis procesas, kurį komplikuoja bakterinė infekcija.
Priežastys blefarokonjunktyvitas
Priežastys gali būti daug: uždegimo atsiradimas, infekcija (bakterinė, virusinė). Kai kurie blefarokonjunktyvito tipai išsivysto alerginių reakcijų, grybelinės infekcijos fone. Blefarokonjunktyvito priežastis gali būti spazmas, intoksikacija, taip pat medžiagų apykaitos procesų ir vietinės kraujotakos sutrikimas tiek akies gleivinėse, tiek tinklainėje, smegenyse. Blefarokonjunktyvitas gali būti bendros somatinės ligos arba infekcinės ligos pasekmė. Dažnai jis išsivysto peršalus, hipotermijai, po operacijų, ypač akyje, smegenyse.
Rizikos veiksniai
Rizikos grupei priklauso įvairios žmonių kategorijos. Visų pirma, tai žmonės, sergantys lėtinėmis, rečiau – ūminėmis akių ligomis. Neigiamą poveikį daro įvairios traumos, chirurginės intervencijos, ypač jei jos susijusios su akies vientisumo pažeidimu. Rizikos veiksniais gali būti laikomos gretutinės patologijos, ypač įvairūs medžiagų apykaitos sutrikimai, tokie kaip aterosklerozė, cukrinis diabetas, anoreksija, nutukimas. Regėjimo organų patologijos vystymąsi gali lemti angliavandenių, baltymų, riebalų apykaitos sutrikimas, vitaminų, mineralų trūkumas arba perteklius. Regos sensorinei sistemai ypač svarbūs B grupės vitaminai, vitaminas K, vitaminas A, E, taip pat mineralai, tokie kaip siera, cinkas, varis, geležis.
Rizikos veiksniai yra įvairūs infekcijos židiniai organizme, nuolatinė virusinė infekcija, mikrofloros sutrikimai. Yra žinomi blefarokonjunktyvito išsivystymo atvejai parazitų fone, esant odos erkėms (demodeksui). Tai susiję su didele šių mikroorganizmų patekimo į akis rizika. Atitinkamai, patogenų prasiskverbimo vietoje vystosi uždegiminis ir infekcinis procesas, kurį dažnai lydi pūlių susidarymas. Kontaktiniai lęšiai taip pat gali būti laikomi rizikos veiksniu, nes akies gleivinės ir lęšiuko sąlytis sukuria aplinką be deguonies. Šioje aplinkoje yra optimalios sąlygos mikroorganizmams (anaerobams) daugintis, o tai gali sukelti uždegimą ir pūlių susidarymą.
Gretutinės bendrosios ligos taip pat gali būti laikomos rizikos veiksniais. Ypač neigiamai veikia tokias ligas, kurioms gydyti žmogus vartoja antibiotikus, antivirusinius ar priešuždegiminius vaistus. Taip yra dėl to, kad šie vaistai sutrikdo vietinį imunitetą, pažeidžia gleivinių atsparumą kolonizacijai, todėl padidėja akių užteršimo patogenais rizika.
Blefarokonjunktyvitas dažnai diagnozuojamas naujagimiams, pirmųjų gyvenimo metų vaikams, ypač gimusiems neišnešiotiems arba turintiems mažą kūno svorį. Taip yra dėl to, kad šiame amžiuje vaikai dar neturi iki galo susiformavusios mikrofloros, akis yra prisitaikymo prie naujų sąlygų stadijoje. Atitinkamai, aplinkos veiksniai neigiamai veikia tiek pačią akį, tiek jos gleivinę. Galimi rizikos veiksniai, kurių fone gali išsivystyti patologinis procesas regos sistemoje, yra pervargimas, regėjimo higienos pažeidimas, padidėjęs akių krūvis.
Rizika taip pat padidėja, jei žmogus patiria su amžiumi susijusių pokyčių, sutrinka biocheminis ir hormoninis fonas, sumažėja imunitetas.
Pathogenesis
Patogenezė pirmiausia pagrįsta uždegiminiu procesu akies gleivinėje (junginėje) ir voko srityje. Patogenezę daugiausia lemia priežastis ir veiksniai, sukeliantys patį uždegiminį procesą. Palaipsniui gali prisijungti bakterinė infekcija, nes aseptinis (neuždegiminis) procesas organizme stebimas retai. Palaipsniui gali atsirasti pūlių, kurie dažnai laikomi bakterinės infekcijos požymiu. Visa tai veda prie tolesnio mikrofloros sutrikimo, gynybinių ir kompensacinių mechanizmų sumažėjimo, hormoninio fono sutrikimo.
Uždegiminis procesas vystosi standartiniu būdu: leukocitai, limfocitai, neutrofilai pasiekia infekcijos židinį. Visos šios ląstelės aktyviai gamina uždegiminius faktorius. Jos taip pat gamina mediatorius – interleukinus, citokinus ir kitus mediatorius, kurie gana greitai suaktyvina vietinį imunitetą, išsivysto įvairios kompensacinės ir apsauginės reakcijos. Jas dažnai lydi deginimas, ašarojimas.
Simptomai blefarokonjunktyvitas
Simptomai priklauso nuo patologijos eigos pobūdžio. Taigi, blefarokonjunktyvito simptomai gali būti tiek ūminiai, tiek lėtiniai. Pirma, atsiranda gleivinės sutrikimų požymių, kurie pasireiškia gleivinės trapumu, paraudimu. Atsižvelgiant į tai, atsiranda skausmas, deginimas, akių sausumas. Palaipsniui simptomai stiprėja, atsiranda ašarojimas, kartais – gausus pūlingas išskyros. Antra, labai sutrinka akių funkcinės galimybės. Visų pirma, atsiranda nuovargio požymių, gali sutrikti regėjimas, atsirasti fotofobija.
Pirmieji blefarokonjunktyvito požymiai yra akių užsikimšimo jausmas, niežulys, deginimas, ašarojimas, skausmas, padidėjęs nuovargis ir ašarojimas. Visi šie simptomai linkę gerokai sustiprėti vakare. Dažnai akies paviršiuje arba voke susidaro plėvelė, per kurią neįmanoma aiškiai matyti vaizdo. Atrodo, kad akis padengta baltu šydu. Regėjimo aštrumas sumažėja, visi siluetai suvokiami neryškiai.
Pirmasis požymis gali būti pūlių atsiradimas, nuo kurio prasideda visi pagrindiniai patologijos simptomai. Ypač pastebimas pūlių susidarymas ryte. Taip yra dėl to, kad naktį ašarų aparatas neaktyvus, pūliai nenusiplauna ašaromis. Atitinkamai, ryte pasireiškia intensyvus jų kaupimasis. Reikėtų atsižvelgti į tai, kad pūliai kaupiasi tiesiai ant gleivinės paviršiaus, po voku, o tai palaiko pačios gleivinės ir voko uždegimą. Šiuo laikotarpiu paprastai gana sunku atmerkti akį, nes vokai yra sulipę, dažnai atsiranda edema.
Blefarokonjunktyvitas vaikams
Viena iš labiausiai paplitusių vaikų ligų yra blefarokonjunktyvitas, kurį lemia daugelis veiksnių. Taigi, naujagimiams ir pirmųjų gyvenimo metų vaikams ši patologija stebima dažniausiai ir progresuoja sunkiau. Taip yra dėl akies nebrandumo ir jos funkcinio nepasirengimo aktyviai funkcionuoti, atsparumo infekciniams veiksniams. Ankstyvojo ikimokyklinio amžiaus vaikams patologija daugiausia susijusi su dideliu aktyvumu, sanitarinių ir higienos normų nesilaikymu. Taigi, šio amžiaus vaikams būdingas smalsumas, didelis noras mokytis ir studijuoti viską, kas nauja. Vaikai dažnai žaidžia smėlio dėžėje, ant žemės, išsitepa rankomis veidą, akis. Svetimkūnių, teršalų patekimas gali sukelti atitinkamą reakciją, kurią lydi uždegiminio ir infekcinio proceso vystymasis.
Pradinio mokyklinio amžiaus vaikams blefarokonjunktyvitas daugiausia susijęs su didėjančia akių įtampa, akių prisitaikymu prie naujų ir didelių apkrovų. Taigi, pagrindinė vaiko veikla tampa lavinamoji, o ne žaidimas. Tai susiję su padidėjusia regos sistemos apkrova, jos pervargimu, padidėjusia adaptacija.
Paauglystėje vaikai dažnai serga blefarokonjunktyvitu, kuris išsivysto padidėjusio organizmo jautrumo fone, dažnų infekcinių ir somatinių ligų fone. Šiuo laikotarpiu vaikams, kaip taisyklė, sumažėja organizmo adaptaciniai gebėjimai, imuniteto būklė, mikroflora, vyksta aktyvūs hormoniniai pokyčiai. Taip pat paaugliams dažnai stebimos alerginės, autoimuninės reakcijos, padidėjęs jautrumas.
Pirmieji nerimą keliantys simptomai, rodantys blefarokonjunktyvito vystymąsi vaikams, gali būti akių skausmas, deginimas, padidėjęs ašarojimas, padidėjęs nuovargis.
Savarankiškas gydymas niekada neturėtų būti praktikuojamas, nes jis gali smarkiai sutrikdyti visos regos sistemos homeostazę ir sukelti rimtų komplikacijų.
Formos
Priklausomai nuo klasifikacijos kriterijų, yra keletas blefarokonjunktyvito tipų. Taigi, atsižvelgiant į ligos pasireiškimo pobūdį, išskiriamas ūminis ir lėtinis blefarokonjunktyvitas. Esant ūminei patologijai, išsivysto ūminis regėjimo sutrikimas, simptomai smarkiai sustiprėja, atsiranda skausmas, deginimas, padidėjęs ašarojimas. Lėtiniam blefarokonjunktyvitui būdingi tokie požymiai kaip latentinė, latentinė eiga, laipsniškas patologijos simptomų stiprėjimas. Priklausomai nuo etiologinio veiksnio, išprovokavusio patologijos vystymąsi, išskiriamas alerginis, demodekzinis, virusinis, herpetinis, meibominis ir pūlingas blefarokonjunktyvitas.
Ūminis blefarokonjunktyvitas.
Tai uždegimas, pažeidžiantis akies vokus ir junginę, sukeliantis paraudimą, niežulį, patinimą ir kartais gleivių ar pūlių išsiskyrimą iš akies. Šią būklę gali sukelti įvairūs veiksniai, įskaitant bakterines, virusines infekcijas, alergines reakcijas arba išorinių dirgiklių poveikį.
Būdingi ūminio blefarokonjunktyvito požymiai ir simptomai yra šie:
- Akių vokų ir junginės paraudimas ir patinimas. Konjunktyva yra skaidri membrana, dengianti akies baltymą ir vidinę vokų pusę. Uždegimas ją parausta ir patinsta.
- Niežulys ir deginimas. Dažni pojūčiai, kurie gali būti gana erzinantys.
- Išskyros iš akių, kurios gali būti gleivingos arba pūlingos, priklausomai nuo uždegimo priežasties. Ryte vokai gali būti lipnūs dėl išskyrų išdžiūvimo miego metu.
- Svetimkūnio pojūtis akyje ir padidėjusi ašarų gamyba.
- Taip pat gali būti pastebimas jautrumas šviesai arba fotofobija, ypač jei uždegimas yra stiprus.
Ūminio blefarokonjunktyvito gydymas priklauso nuo priežasties. Bakterinėms infekcijoms gali prireikti antibiotikų lašų arba akių tepalų pavidalu. Virusinės infekcijos, tokios kaip herpeso virusas, gali būti gydomos antivirusiniais vaistais. Alerginės reakcijos dažnai kontroliuojamos antihistamininiais vaistais ir vengiant sąlyčio su alergenais.
Lėtinis blefarokonjunktyvitas.
Lėtinis blefarokonjunktyvitas yra ilgalaikė ir pasikartojanti uždegiminė vokų kraštų ir akies junginės liga. Šiai būklei būdingas užsitęsęs uždegiminis procesas, kuris gali trukti mėnesius ar net metus, su paūmėjimo ir simptomų sumažėjimo laikotarpiais.
Štai keletas lėtinio blefarokonjunktyvito požymių:
- Pasikartojantys simptomai: Pacientams, sergantiems lėtiniu blefarokonjunktyvitu, gali periodiškai paūmėti tokie simptomai kaip niežulys, deginimas, smėlio spalvos akyse, sunkūs vokai ir padidėjęs ašarojimas.
- Akių vokų kraštų pokyčiai: Akių vokų kraštų uždegimas gali sukelti įvairių pokyčių, tokių kaip paraudimas, patinimas, šašai, kraštų sustorėjimas ir blakstienų netekimas.
- Ikrų ir kamedonų atsiradimas: vokų kraštuose gali susidaryti gelsvi ikrai (riebios išskyros iš meibomo liaukų) ir komedonai (meibomo kanalėlių užsikimšimas), kurie gali sukelti diskomfortą ir pabloginti uždegimą.
- Lėtinio konjunktyvito išsivystymas: akies junginės uždegimas taip pat gali tapti lėtinis, pasireiškiantis akies obuolio paviršiaus kraujagyslių paraudimu, patinimu ir hiperplazija.
- Susijusios būklės: Lėtinis blefarokonjunktyvitas gali būti susijęs su kitomis ligomis, tokiomis kaip rožinė, seborėjinis dermatitas, demodekozė ir alerginės reakcijos.
- Reikalingas ilgalaikis gydymas: lėtinio blefarokonjunktyvito gydymui dažnai reikia ilgalaikio ir sistemingo požiūrio, įskaitant reguliarią vokų higieną, vietinių vaistų (pvz., lašų ar tepalų) naudojimą ir susijusių ligų gydymą.
Lėtinis blefarokonjunktyvitas gali gerokai sumažinti paciento gyvenimo kokybę, todėl svarbu reguliariai tikrintis pas oftalmologą ir laikytis gydymo rekomendacijų, kad būtų galima valdyti simptomus ir išvengti paūmėjimų.
Alerginis blefarokonjunktyvitas.
Tai alerginis vokų ir junginės uždegimas, galintis atsirasti dėl organizmo sąlyčio su įvairiais alergenais. Tai viena iš labiausiai paplitusių alerginių akių ligų.
Alerginio blefarokonjunktyvito požymiai yra šie:
- Niežulys ir dirginimas: Pacientai dažnai skundžiasi stipriu niežuliu ir diskomfortu vokuose ir junginėje.
- Akių ir vokų paraudimas: akys gali būti raudonos, o oda aplink vokus taip pat gali būti uždegusi ir paraudusi.
- Ašarų gamyba: Padidėjusi ašarų gamyba yra vienas iš tipiškų alerginio akių uždegimo požymių.
- Akių vokų ir aplinkinių audinių patinimas: veikiant alerginiam procesui, akių vokai gali išsipūsti ir sustorėti.
- Fotoreakcija: gali padidėti jautrumas šviesai, dėl kurio ryškioje šviesoje gali atsirasti skausmas ir diskomfortas.
- Gleivinės išskyros: Kai kuriais atvejais pacientams iš akių išsiskiria gleivinės išskyros.
- Smėlio pojūtis akyse: Pacientai gali jausti, kad jų akyse yra kažkas, pavyzdžiui, smėlis ar svetimkūnis.
- Regėjimo sutrikimas: dėl akių patinimo ir dirginimo gali laikinai sutrikti regėjimas.
Alerginio blefarokonjunktyvito gydymas paprastai apima antihistamininių akių lašų ar tepalų, priešuždegiminių lašų vartojimą ir šaltų kompresų naudojimą simptomams palengvinti. Sunkios alerginės reakcijos atvejais, prižiūrint gydytojui, gali prireikti sisteminių antihistamininių vaistų arba kortikosteroidų.
Demodektinis blefarokonjunktyvitas
Sukelia demodeksų, mikroskopinių erkučių, kurios paprastai gyvena žmonių vokų kraštuose esančiose meibomo liaukose, dauginimasis. Štai pagrindiniai šios ligos požymiai:
- Priežastis: Demodekozinį blefarokonjunktyvitą sukelia demodeksų parazitacija meibomo liaukose, kur šios erkės minta ir dauginasi.
- Simptomai: Būdingi demodektinio blefarokonjunktyvito simptomai yra vokų kraštų paraudimas, niežulys, deginimas, smėlio pojūtis akyje, išskyros iš akies, dažnai ryte po miego, ir galimas šašelių susidarymas blakstienų apačioje.
- Diagnozė: Norint diagnozuoti demodektinį blefarokonjunktyvitą, įprasta nugramdyti vokų kraštų paviršių, kad būtų galima mikroskopu ištirti turinį, ar nėra demodeksų.
- Gydymas: Demodektinio blefarokonjunktyvito gydymas apima vaistų nuo demodekozės, tokių kaip permetrinas arba ivermektinas, vartojimą, kurie gali būti tepami kaip vietiniai lašai arba tepalai. Taip pat gali būti rekomenduojama naudoti kaukę ir akių vokų masažą, kad liaukos būtų pašalintos nuo erkučių ir išvengta jų atsiradimo.
- Profilaktika: Demodektinio blefarokonjunktyvito profilaktika apima reguliarią vokų ir akių higieną, įskaitant makiažo ir kitų teršalų valymą nuo vokų ir sąlyčio su užterštais paviršiais vengimą.
- Susijusios būklės: demodekozinis blefarokonjunktyvitas gali būti susijęs su kitomis odos ligomis, tokiomis kaip rožinė ar seborėjinis dermatitas, todėl gydymas kartais reikalauja visapusiško požiūrio į šių ligų valdymą.
Virusinis blefarokonjunktyvitas.
Tai uždegiminė liga, kurią sukelia virusai, pažeidžiantys konjunktyvą (akies gleivinę) ir voko kraštus. Šią būklę gali sukelti įvairūs virusai, įskaitant adenovirusus, herpesvirusus ir kitus. Štai pagrindinės virusinio blefarokonjunktyvito charakteristikos:
- Infekcinis pobūdis: virusinis blefarokonjunktyvitas yra infekcinė liga, perduodama kontaktiniu būdu. Jis gali pasireikšti liečiant užterštus paviršius ar viruso nešiotojus, taip pat per aerozolinį perdavimą.
- Simptomai: Būdingi virusinio blefarokonjunktyvito simptomai yra junginės ir voko krašto paraudimas, patinimas, deginimas, niežulys, smėlio pojūtis akyje, jautrumas šviesai, ašarojimas ir gausios ašaros. Pacientams taip pat gali atsirasti išskyrų iš akies, kurios gali būti drumstos arba pūlingos.
- Inkubacinis laikotarpis: Virusinio blefarokonjunktyvito inkubacinis laikotarpis gali skirtis priklausomai nuo viruso tipo, bet paprastai svyruoja nuo kelių dienų iki savaitės.
- Plitimas: Virusinis blefarokonjunktyvitas gali lengvai plisti iš žmogaus į žmogų, ypač artimo kontakto aplinkoje, pavyzdžiui, vaikų grupėse, šeimos sąveikoje ir viešose vietose.
- Virusiniai sukėlėjai: Virusinį blefarokonjunktyvitą gali sukelti įvairūs virusai, tačiau dažniausiai pasitaiko adenovirusai (ypač 3, 4 ir 8 tipų) ir herpesvirusai (HSV-1 ir HSV-2).
- Gydymas: Virusinio blefarokonjunktyvito gydymas paprastai apima simptominių priemonių, tokių kaip šalti kompresai patinimui ir dirginimui malšinti, naudojimą, taip pat vietinių antivirusinių lašų ar tepalų naudojimą ligos laikotarpiui sutrumpinti ir viruso plitimo rizikai sumažinti.
- Prevencija: Svarbios priemonės, skirtos užkirsti kelią virusiniam blefarokonjunktyvitui, yra reguliarus rankų plovimas, sąlyčio su užterštais paviršiais vengimas ir perdavimo kitiems prevencija.
Herpetinis blefarokonjunktyvitas.
Herpetinis blefarokonjunktyvitas yra uždegiminė liga, kurią sukelia herpeso virusas, pažeidžiantis akies voko kraštą ir junginę. Šią būklę gali sukelti 1 tipo herpesas (HSV-1), kuris dažniausiai siejamas su lūpų ir veido herpesu, arba 2 tipo herpesas (HSV-2), kuris dažniau siejamas su lytinių organų herpesu. Štai pagrindinės herpetinio blefarokonjunktyvito charakteristikos:
- Virusinis įsitraukimas: Herpetinį blefarokonjunktyvitą sukelia herpeso virusas, kuris gali užkrėsti voko kraštą ir akies junginę, sukeldamas uždegimą ir įvairius klinikinius požymius.
- Simptomų ypatybės: Herpetinio blefarokonjunktyvito simptomai gali būti voko ir (arba) junginės paraudimas, patinimas, niežulys, deginimas, smėlio pojūtis akyje, jautrumas šviesai ir voko krašto bei junginės paviršiaus pūslėjimas ar išopėjimas.
- Recidyvai: Herpetiniam blefarokonjunktyvitui paprastai būdingi periodiniai paūmėjimai, kurie gali pasireikšti susilpnėjusio imuniteto, streso ar kitų provokuojančių veiksnių fone.
- Viruso plitimas: Herpeso virusas gali išplisti į gretimas akių ir veido odos sritis, sukeldamas kitas virusinių pažeidimų formas, tokias kaip herpetinis keratitas (ragenos uždegimas) arba herpetinis dermatitas (odos uždegimas).
- Gydymas: Herpetinio blefarokonjunktyvito gydymas apima antivirusinių vaistų vartojimą vietinių lašų arba akių tepalų pavidalu, siekiant sumažinti uždegimą ir kontroliuoti recidyvus. Sunkiais ar pasikartojančiais atvejais gali prireikti sisteminio antivirusinio gydymo, prižiūrint gydytojui.
- Perdavimo prevencija: Kadangi herpesas yra užkrečiamas virusas, svarbu imtis atsargumo priemonių, kad būtų išvengta perdavimo kitiems, įskaitant akių ir odos kontakto vengimą paūmėjimo metu ir geros higienos praktikavimą.
- Reguliarus tyrimas: Pacientus, sergančius herpetiniu blefarokonjunktyvitu, oftalmologas turėtų reguliariai apžiūrėti, kad įvertintų akis ir pateiktų rekomendacijas dėl tolesnio gydymo ir priežiūros.
Pūlingas blefarokonjunktyvitas.
Tai uždegiminės ligos forma, kuriai būdingos pūlingos išskyros voko krašto srityje ir (arba) junginės paviršiuje. Štai pagrindiniai pūlingo blefarokonjunktyvito požymiai:
- Pūlingos išskyros: vienas iš pagrindinių pūlingo blefarokonjunktyvito požymių yra pūlingos išskyros voko krašte ir (arba) akies paviršiuje. Jos gali atrodyti kaip gelsvos arba žalsvos išskyros.
- Paraudimas ir patinimas: Uždegimas, lydintis pūlingą blefarokonjunktyvitą, gali sukelti vokų kraštų ir junginės paraudimą ir patinimą.
- Skausmas ir diskomfortas: Pacientams, sergantiems pūlingu blefarokonjunktyvitu, gali pasireikšti skausmas, deginimo pojūtis ar niežulys voko krašto ir akies srityje.
- Sparnuoto tarptautinio pūslelės (šepetėlio) susidarymas: Kai kuriais pūlingo blefarokonjunktyvito atvejais gali susidaryti sparnuotas tarptautinis pūslelės darinys – abscesas, susidarantis voko krašte. Paprastai jis prisipildęs pūlių ir gali reikėti drenažo.
- Galimas regėjimo sutrikimas: esant sunkiam ir užsitęsusiam pūlingam blefarokonjunktyvitui, ypač nesant tinkamo gydymo, gali sutrikti regėjimas dėl komplikacijų ar ragenos šaknies infekcijos.
- Gydymas: Pūlingo blefarokonjunktyvito gydymas paprastai apima antibiotinių vietinių vaistų vartojimą akių lašų ar tepalų pavidalu, šiltų kompresų naudojimą patinimui ir uždegimui mažinti bei higienines procedūras vokų valymui ir pūlingų išskyrų pašalinimui.
Meibomo blefarokonjunktyvitas.
Tai uždegiminė liga, pažeidžianti meibomijos (riebalines) liaukas viršutinio ir apatinio vokų kraštuose, taip pat junginę. Šią būklę dažnai lydi tokios ligos kaip seborėjinis dermatitas, rožinė arba lėtinis blefaritas. Štai pagrindinės meibomijos blefarokonjunktyvito charakteristikos:
- Meibomijos liaukų liga: Meibomijos blefarokonjunktyvitas pasižymi meibomijos liaukų uždegimu, kurios išskiria riebią sekreciją, reikalingą akiai apsaugoti ir drėkinti.
- Cistos ir komedonai: Meibomo liaukų uždegimas gali sukelti cistų ir komedonų susidarymą (meibomo liaukų išeinamųjų latakų užsikimšimą). Dėl to gali užsikimšti sekreto tekėjimas ir sumažėti sekrecija.
- Simptomai: Meibominio blefarokonjunktyvito simptomai gali būti smėlio ar svetimkūnio pojūtis akyje, deginimas, niežulys, vokų kraštų paraudimas ir patinimas. Kai kuriais atvejais gali pasireikšti padidėjusi ašarojimas arba akių dirginimo simptomai.
- Pasikartojantys paūmėjimai: Meibomo blefarokonjunktyvitas dažnai yra lėtinė liga, pasireiškianti paūmėjimų ir simptomų silpnėjimo laikotarpiais.
- Visapusiškas gydymas: meibominio blefarokonjunktyvito gydymas dažnai apima šiltų kompresų naudojimą, kad suminkštėtų ir suskystėtų meibominių liaukų aliejus, vokų kraštų masažą, kad būtų pašalintos užsikimšusios vietos ir paskatintas riebios sekrecijos išsiskyrimas, vietinių vaistų (pvz., lašų ar tepalų) naudojimą uždegimui mažinti ir infekcijai kovoti, bei reguliarią vokų higieną.
- Susijusios būklės: Meibomo blefarokonjunktyvitas dažnai siejamas su kitomis ligomis, tokiomis kaip seborėjinis dermatitas, rožinė ar demodekozė.
- Gydytojo patarimas: įtarus meibominį blefarokonjunktyvitą, svarbu kreiptis į oftalmologą arba oftalmologą, kad jis įvertintų ir paskirtų veiksmingą gydymą.
Meibomitas
Tai uždegiminė meibomijos liaukų, esančių akies vokuose, liga. Šios liaukos išskiria aliejinį sekretą, kuris padeda sutepti akies paviršių ir neleidžia ašarų skysčiui išgaruoti. Meibomijos liaukų uždegimą gali sukelti įvairūs veiksniai, įskaitant infekciją, liaukų išeinamųjų latakų užsikimšimą ir anatomines ypatybes.
Meibomito savybės apima:
- Akių vokų patinimas ir paraudimas: Ligą paprastai lydi patinimas ir paraudimas akių vokų srityje, ypač bazinėje paraštėje.
- Skausmingumas: Uždegusios meibomijos liaukos gali būti skausmingos liečiant ar spaudžiant.
- Akių vokų krašto paraudimas: uždegimas gali sukelti akių vokų krašto paraudimą, kuris kartais sukelia diskomfortą ir niežulį.
- Sekrecija: Kartais iš meibomijos liaukų gali išsiskirti gelsvos arba balkšvos sekrecijos, ypač paspaudus voką.
- Chalaziono susidarymas: užsitęsusio ir nepakankamai gydyto meibomito atvejais gali išsivystyti chalazionas – didesnė cista, susidaranti iš meibomijos liaukos.
- Diskomfortas mirksint: Kai kuriems pacientams mirksint gali pasireikšti diskomfortas ar skausmas dėl meibomo liaukų uždegimo.
Meibomito gydymas paprastai apima higienines procedūras, tokias kaip šiltų kompresų uždėjimas ir vokų masažas, taip pat priešuždegiminių ar antibiotinių lašų ar tepalų vartojimas.
Chalazionas
Chalazionas yra meibomo liaukos uždegiminė liga, pasireiškianti cistos susidarymu viršutiniame arba apatiniame voke. Štai pagrindinės chalaziono charakteristikos:
- Cistos susidarymas: chalazionas paprastai prasideda nuo mažo darinio ar guzelio susidarymo viršutinio arba apatinio voko krašte. Jį gali būti skausminga arba nepatogu liesti.
- Lėtas vystymasis: Chalazionas gali vystytis lėtai laikui bėgant. Iš pradžių cista gali būti maža ir neskausminga, tačiau jai augant, ji gali tapti labiau apčiuopiama.
- Paraudimas ir patinimas: aplink susidariusią cistą gali atsirasti paraudimas ir patinimas, ypač jei padidėja uždegimas.
- Sekrecija: Cistos viduje gali kauptis riebalai, kurie kartais gali išsiskirti kaip riebi sekrecija.
- Migracijos diskomfortas: priklausomai nuo cistos dydžio ir vietos, gali kilti diskomfortas, kai migruoja viršutinis arba apatinis vokas, ypač masažuojant ar spaudžiant.
- Galimas rando susidarymas: jei chalazionas išlieka ilgą laiką arba atsinaujina, vokų srityje gali susidaryti randinis audinys.
- Retai užsikrečiama: Chalazionas paprastai neužsikrečia, tačiau retais atvejais jis gali tapti infekcijos šaltiniu, ypač jei jis pats atidaromas ar pažeidžiamas.
Chalazionas gali išnykti savaime, tačiau jei jis ilgalaikis, pasikartojantis arba sukelia didelį diskomfortą, rekomenduojama kreiptis į oftalmologą įvertinimui ir gydymui. Gydymas gali apimti šiltų kompresų uždėjimą, vokų masažą, vietinių vaistų vartojimą arba, kai kuriais atvejais, chirurginį cistos pašalinimą.
Komplikacijos ir pasekmės
Blefarokonjunktyvitas gali turėti nepalankių pasekmių ir komplikacijų, ypač nesant tinkamo gydymo arba jei jis gydomas nepilnai. Pagrindinėmis komplikacijomis reikėtų laikyti keratitą – ligą, kurios metu išsivysto ragenos uždegimas. Negydant, regėjimas palaipsniui silpnėja, atsiranda ragenos drumstis. Tarp pavojingiausių komplikacijų reikėtų priskirti kampinį konjunktyvitą. Šios ligos specifinis požymis yra akies gleivinės, po jungine esančio kraujagyslinio sluoksnio, uždegimas. Retais atvejais gali išsivystyti akies, kraujagyslinio sluoksnio navikai. Gali būti pažeistas akies nervas, kuris dažnai baigiasi audinių nekroze ir aklumu.
Diagnostika blefarokonjunktyvitas
Bet kokios akių ligos diagnozės pagrindas yra oftalmologinis tyrimas. Jis atliekamas oftalmologo kabinete, naudojant specialią įrangą ir instrumentus. Tyrimo metu vizualiai įvertinama akies gleivinės būklė, matomos struktūros, vokų būklė, kraujagyslių būklė, atkreipiamas dėmesys į uždegiminius, trauminius, distrofinius procesus, kitus pokyčius. Privaloma apžiūrėti akies dugną naudojant specialią įrangą (reikalinga įranga, tamsus kambarys, didinamieji stiklai, lęšiai). Gali tekti patikrinti regėjimą standartiniais metodais. Yra daug kitų akių tyrimo metodų, kurie naudojami specializuotose klinikose ir skyriuose, jei yra indikacijų papildomam tyrimui.
Laboratorinė diagnostika
Oftalmologijoje daugiausia naudojami mikrobiologiniai (bakteriologiniai, virusologiniai), imunologiniai, serologiniai, imunohistocheminiai metodai. Jie naudojami, kai yra požymių ir įtarimų dėl bakterinių, virusinių, imunologinių patologijų, onkologinio proceso vystymosi akių srityje. Standartiniai metodai, tokie kaip klinikiniai kraujo tyrimai, šlapimo analizė, išmatų analizė, biocheminiai ir imunologiniai tyrimai, taip pat dažnai reikalingi. Tačiau jie yra veiksmingi ir informatyvūs daugiausia uždegiminių ir bakterinių procesų metu, sumažėjus imunitetui, įskaitant vietinį. Šie tyrimai leidžia įvertinti bendrą patologijos vaizdą, įvertinti, kas tiksliai organizme sutrinka, leidžia numatyti patologinio proceso priežastį, jo sunkumą, leidžia įvertinti gydymo veiksmingumą, procesus dinamikoje, numatyti gydymo trukmę ir rezultatus. Pavyzdžiui, leukocitų formulės poslinkis, rodantis virusinės, bakterinės infekcijos vystymąsi, rodo, kad uždegiminis procesas akyse yra bendrų organizmo sutrikimų, atsirandančių dėl virusinės, bakterinės mikrofloros aktyvacijos, pasekmė. Tuomet duomenims patikslinti gali prireikti labai specifinio oftalmologinio tyrimo.
Oftalmologijoje naudojami specifiniai tyrimai apima akių išskyrų, įbrėžimų ir tepinėlių nuo akies gleivinės, voko, ašarų, skalavimo vandens, blakstienų, pūlingų išskyrų, eksudato tyrimus, audinių mėginių histologinius tyrimus.
Instrumentinė diagnostika
Įvairūs įrenginiai naudojami akies dugno, audinių struktūros, akies gleivinės būklei įvertinti, akies kraujagyslėms ištirti, reakcijai į konkretų dirgiklį nustatyti. Specialių reagentų pagalba sukuriamas vienas ar kitas efektas, visų pirma, plečiami vyzdžiai, kontrastinės kraujagyslės, vizualizuojami lęšiukas ar kitos atskiros akies struktūros. Naudojami akispūdžio ir intrakranijinio slėgio matavimo metodai.
Instrumentiniai metodai apima metodus, leidžiančius gauti vaizdą ir įvertinti akies ar atskirų jos struktūrų būklę statikoje arba dinamikoje. Tam tikri metodai leidžia registruoti akies pokyčius normalioje būsenoje, ramybės būsenoje, atliekant tam tikrus veiksmus. Galima analizuoti akių judesius, raumenų susitraukimus, vyzdžio reakciją į šviesą, tamsą, cheminių medžiagų patekimą, kontrastą. Taip pat yra daugybė metodų, skirtų įvertinti ne tik regos jutimo sistemos, bet ir laidžiųjų elementų, įskaitant regos nervą, reflekso lanką, taip pat atitinkamų smegenų dalių, atsakingų už regos signalų apdorojimą, funkcinį aktyvumą.
Diferencialinė diagnostika
Diferencinės diagnostikos pagrindas yra poreikis atskirti skirtingas būkles ir ligas, kurioms būdingi panašūs simptomai. Visų pirma, būtina atskirti blefarokonjunktyvitą nuo kitų bakterinių ir virusinių ligų. Svarbu atmesti piktybinius, degeneracinius, distrofinius pagrindinių akies struktūrų pokyčius. Svarbu atskirti blefarokonjunktyvitą nuo paties blefarito, konjunktyvito, keratito, keratokonjunktyvito, kampinių patologijų. Prireikus gydytojas paskirs papildomas specialistų konsultacijas, taip pat pagalbinius tyrimo metodus (laboratorinius, instrumentinius).
Populiari procedūra yra akių išskyrų tyrimas, kuris parodys uždegiminio proceso pobūdį, nuo kurio daugiausia priklauso tolesnis gydymas. Tyrimui, esant specialioms sterilioms sąlygoms, paimamas nedidelis gleivinės mėginys (tepinėlis nuo junginės paviršiaus). Tuomet medžiaga steriliai supakuojama ir, laikantis visų būtinų transportavimo sąlygų, pristatoma tolesniam tyrimui į laboratoriją, kur ji įvertinama.
Tolesnis bakteriologinis, virusologinis tyrimas leidžia nustatyti blefarokonjunktyvito priežastį. Taigi, bakterinės kilmės uždegiminiame procese bus išskirta ir identifikuota atitinkama bakterija, kuri yra ligos sukėlėjas. Virusinio proceso metu išskiriamas virusas, pateikiamos jo kiekybinės ir kokybinės savybės. Be to, galima pasirinkti veiksmingą antiseptinį vaistą, jo dozę, koncentraciją, kuri turės norimą poveikį.
Blefarokonjunktyvito ir kitų akių ligų diferencinė diagnozė apima įvairių klinikinių kiekvienos būklės požymių ir charakteristikų įvertinimą. Štai kaip galite atlikti diferencinę blefarokonjunktyvito ir šių ligų diagnozę:
-
- Iridociklitas yra rainelės ir blakstieninio kūno uždegimas.
- Pagrindiniai simptomai yra akių skausmas, fotofobija, paraudimas ir neryškus matymas.
- Diferenciacija atliekama oftalmoskopijos ir uždegiminių pokyčių akyje įvertinimo būdu.
-
- Keratokonjunktyvitas yra ragenos ir junginės uždegimas, dažnai sukeliamas alerginės reakcijos.
- Simptomai yra paraudimas, niežėjimas, ašarojimas ir smėlio pojūtis akyse.
- Diferencijavimas atliekamas įvertinant rageną naudojant specializuotus metodus, tokius kaip skenuojanti lazerinė tomografija (OKT) arba fluoresceino angiografija.
Kampinis konjunktyvitas:
- Kampinis konjunktyvitas pasižymi uždegimu akių kampučiuose, dažnai sukeliamu bakterinės infekcijos arba seborėjinio dermatito.
- Pagrindiniai simptomai yra paraudimas, patinimas ir pūlingos išskyros iš akių kampučių.
- Diferencijavimas gali būti pagrįstas išskyrų pobūdžiu ir bakteriologinės analizės rezultatais.
-
- Blefaritas yra vokų krašto uždegimas, kurį dažniausiai sukelia bakterinė infekcija arba demodektozė.
- Simptomai yra paraudimas, niežėjimas, dirginimas ir riebaluotos atsiskyrimo žvyneliai ties vokų baziniu kraštu.
- Diferencijavimas gali apimti voko krašto, sekreto tipo ir atsako į gydymą įvertinimą.
-
- Keratitas yra ragenos uždegimas, kurį gali sukelti infekcija, trauma, alergija ar kitos priežastys.
- Pagrindiniai simptomai yra akių skausmas, neryškus matymas, fotofobija ir ragenos paraudimas.
- Diferencijavimas apima ragenos uždegimo pobūdžio, bakteriologinių ir virologinių tyrimų rezultatų bei atsako į gydymą antibiotikais įvertinimą.
Jei kyla abejonių dėl diagnozės, svarbu kreiptis į patyrusį oftalmologą tolesniam įvertinimui ir gydymui.
Su kuo susisiekti?
Gydymas blefarokonjunktyvitas
Blefarokonjunktyvito gydymas gali apimti kelis metodus ir veiksmus, kurie skiriasi priklausomai nuo būklės priežasties ir sunkumo. Čia pateikiami bendrieji gydymo principai ir veiksmai, kuriuos galima taikyti:
- Valymas ir higiena: pirmasis gydymo žingsnis yra vokų ir akių vokų valymas. Tai gali apimti šiltų kompresų naudojimą šašams suminkštinti ir atskirti nuo vokų kraštų, taip pat higienos priemonių naudojimą riebalų, makiažo ir kitų teršalų pašalinimui nuo vokų odos.
- Kompresų naudojimas: Šilti kompresai gali padėti sumažinti uždegimą, sumažinti patinimą ir pagerinti tepinėlio nutekėjimą. Tai galima padaryti naudojant šiltą, drėgną rankšluostį arba specialias šildančias akių kaukes.
- Infekcijos gydymas: Jei blefarokonjunktyvitą sukelia bakterinė infekcija, gydytojas gali skirti antibiotikų vietinių lašų arba tepalų pavidalu, kurie tepami ant vokų kraštų.
- Priešinfekcinių ir priešuždegiminių lašų naudojimas: Be antibiotikų, uždegimui ir niežuliui malšinti gali būti rekomenduojami lašai, kurių sudėtyje yra antiseptikų ir (arba) priešuždegiminių komponentų.
- Mechaninių dirgiklių pašalinimas: jei blefarokonjunktyvitą sukelia alergija ar dirginimas, svarbu nustatyti alergenus ar dirgiklius ir vengti su jais sąlyčio.
- Susijusių ligų gydymas: Jei blefarokonjunktyvitas yra kitos ligos, tokios kaip seborėjinis dermatitas ar rožinė, simptomas, pagrindinės ligos gydymas taip pat gali padėti pagerinti akių sveikatą.
- Hormonų pusiausvyros korekcija: Jei blefarokonjunktyvitas yra susijęs su hormonų disbalansu, kaip gali būti rožinės atveju, taip pat gali būti rekomenduojama vartoti hormoninius vaistus.
- Reguliarūs patikrinimai: Pradėjus gydymą, svarbu reguliariai stebėti akis ir lankytis pas oftalmologą arba bendrosios praktikos gydytoją.
Veiksmingam blefarokonjunktyvito gydymui gali prireikti skirtingų metodų derinio, priklausomai nuo jūsų konkrečių aplinkybių. Svarbu aptarti su gydytoju geriausius gydymo būdus jūsų konkrečiam atvejui.
Prevencija
Profilaktikos pagrindas – normalaus imuniteto palaikymas, normali gleivinių, mikrofloros būklė, infekcijos židinių stabdymas. Svarbu laikytis higienos taisyklių. Į akis negalima patekti nešvaraus vandens, prakaito, negalima patekti nešvariomis rankomis, daiktais, net jei kažkas ten pateko. Norint palaikyti normalią organizmo būklę, reikalinga visavertė mityba, dienos, darbo ir poilsio režimo laikymasis, pakankamas vitaminų, ypač vitamino A, vartojimas. Svarbu suteikti akims poilsį, ypač jei darbas susijęs su nuolatiniu akių įtempimu (vairuotojai, darbas kompiuteriu, su mikroskopu). Būtina periodiškai atpalaiduoti akis visą dieną. Tam yra specialūs pratimai, gimnastikos kompleksai akims. Taip pat būtina atlikti tiesiog atpalaiduojančius pratimus, įskaitant trataką, meditaciją, kontempliaciją, susikaupimą, žiūrėjimą į tamsą, dėmesio sutelkimą į nejudantį ar šviečiantį objektą. Visa tai yra specializuoti metodai, skirti akių sveikatai palaikyti. Be to, būtina, kad maiste būtų gausu karotinoidų (vitamino A). Svarbu vartoti pakankamai skysčių.
Prognozė
Jei laiku kreipiatės į gydytoją, imkitės reikiamų priemonių – prognozė gali būti palanki. Kitais atvejais, jei nesilaikote gydytojo rekomendacijų, negydote arba gydote neteisingai – blefarokonjunktyvitas yra sunkus ir gali baigtis įvairiomis komplikacijomis, iki sepsio ir visiško regėjimo, net ir pačios akies, praradimo.

