Medicinos ekspertas
Naujos publikacijos
Neuroblastoma vaikams: priežastys, diagnozė, gydymas
Paskutinį kartą peržiūrėta: 04.07.2025

Visas „iLive“ turinys yra peržiūrėtas medicinoje arba tikrinamas, kad būtų užtikrintas kuo didesnis faktinis tikslumas.
Mes turime griežtas įsigijimo gaires ir susiejamos tik su geros reputacijos žiniasklaidos svetainėmis, akademinių tyrimų institucijomis ir, jei įmanoma, medicininiu požiūriu peržiūrimais tyrimais. Atkreipkite dėmesį, kad skliausteliuose ([1], [2] ir tt) esantys numeriai yra paspaudžiami nuorodos į šias studijas.
Jei manote, kad bet koks mūsų turinys yra netikslus, pasenęs arba kitaip abejotinas, pasirinkite jį ir paspauskite Ctrl + Enter.
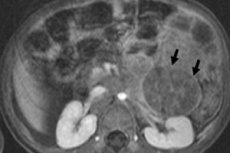
Vaikų onkologijoje vienas iš labiausiai paplitusių ekstrakranijinių navikų yra neuroblastoma, kuri yra embrioninis piktybinis nervinių keterų neuroblastų, tai yra embrioninių (nesubrendusių) simpatinės nervų sistemos nervų ląstelių, navikas.
Epidemiologija
Remiantis Tarptautinės neuroblastomų rizikos grupės (INRG) statistika, neuroblastoma sudaro apie 8% visų vaikų onkologinių ligų visame pasaulyje ir yra trečia pagal paplitimą po leukemijos ir smegenų auglių.
Remiantis kitais duomenimis, neuroblastoma sudaro apie 28 % visų kūdikių vėžio atvejų. Daugiau nei trečdalis neuroblastomos atvejų diagnozuojama vaikams iki vienerių metų amžiaus; vidutinis diagnozės nustatymo amžius yra 19–22 mėnesiai. Daugiau nei 90 % diagnozuotų atvejų pasitaiko dvejų–penkerių metų vaikams (vyrauja berniukai); didžiausias sergamumas stebimas dvejų–trejų metų amžiaus, o atvejų vaikams, vyresniems nei penkerių metų, sudaro mažiau nei 10 %.
Priežastys neuroblastomos
Tyrinėdami neuroblastomos priežastis, tyrėjai padarė išvadą, kad šis navikas vaikams atsiranda dėl sporadinių genetinių mutacijų embriogenezės arba ankstyvojo postnatalinio vystymosi metu. Tačiau kas sukelia šiuos genų pokyčius, nežinoma, nes nenustatyta teratogeninių aplinkos veiksnių įtaka.
Šie navikai gali atsirasti bet kur, įskaitant tarpuplautį, kaklą, pilvą, antinksčius, inkstus, stuburą ir dubenį.
Retais atvejais kūdikių neuroblastoma gali būti susijusi su paveldima mutacija. Visų pirma, mutacija membraninio baltymo CD246 gene, esančiame 2 chromosomoje – fermento tirozino kinazės ALK, kuris užtikrina tarpląstelinį ryšį ir atlieka svarbų vaidmenį nervų sistemos veikloje; baltymo PHOX2B gene (4 chromosomoje), kuris dalyvauja nervinių ląstelių brendime.
Neuroblastoma taip pat gali būti susijusi su 1 tipo vaikų neurofibromatoze,Beckwith-Wiedemann sindromu ir hiperinsulinemine hipoglikemija (nesidioblastoziniu pankreatitu).
Rizikos veiksniai
Šiandien paveldimumas pripažįstamas kaip rizikos veiksnys neuroblastomos vystymuisi vaikams – šio naviko buvimas šeimos istorijoje, taip pat įgimtos anomalijos, susijusios su genų mutacijomis gimdos vystymosi metu. Tai ypač pasakytina apie atvejus, kai atsiranda keli navikai skirtinguose organuose.
Tyrėjai nenustatė nė vieno iš egzogeninių veiksnių, didinančių šio naviko riziką.
Pathogenesis
Neuroblastomų vystymosi mechanizmą sukelia nervinio keteros ląstelių – dvišalių ląstelių linijų, kurios susidaro žmogaus embriono ektoderminio gemalo sluoksnio nervinio vamzdelio kraštuose – diferenciacijos ir brendimo sutrikimai. Šios ląstelės migruoja (juda) ir diferencijuojasi į daugelį ląstelių tipų: sensorinius ir autonominius neuronus, neuroendokrinines ląsteles ir antinksčių šerdies ląsteles, kaukolės ir veido kremzlės bei kaulų ląsteles, taip pat pigmentines ląsteles.
Sergant neuroblastoma, migravę neuroblastai nesubręsta, o toliau auga ir dalijasi, formuodami naviką. Jo susidarymo patogenezė siejama su šiomis genų mutacijomis:
- su chromosomų sekos dalies dubliavimu arba LMO1 geno segmentų dubliavimu 11 chromosomoje, koduojančiame RBTN1 baltymą embriono nervinio keteros ląstelėse;
- pakitus NBPF10 geno, esančio 1q21.1 chromosomoje, koduojančioje DUF1220 baltymą, kuris kontroliuoja žmogaus nervinių kamieninių ląstelių proliferaciją, kopijų skaičiui. Šie sutrikimai sukelia šios chromosomos dubliavimąsi arba jos ištrynimą – dalies DNR nebuvimą;
- su naviko slopinamojo geno ATRX pokyčiais (Xq21.1 chromosomoje);
- su papildomų N-Myc transkripcijos faktoriaus geno kopijų (amplifikacijos) buvimu 2 chromosomoje, kuri koduoja vieną iš transkripcijos faktorių (DNR surišantį baltymą), reguliuojantį kitų genų aktyvumą ir kontroliuojantį pirmtakinių ląstelių proliferaciją baltymų, reikalingų vaisiaus audinių ir organų formavimuisi, formavimosi metu. Šio geno amplifikacija paverčia jį onkogenu, kuris sukelia ląstelių ciklo sutrikimą, padidėjusią ląstelių proliferaciją ir navikų susidarymą.
Simptomai neuroblastomos
Pirmieji neuroblastomos požymiai yra nespecifiniai ir gali būti apetito praradimas (ir svorio kritimas), nuovargis valgant, karščiavimas ir sąnarių skausmas.
Klinikiniai simptomai priklauso nuo pirminio naviko vietos ir metastazių buvimo (kurios pasireiškia 60–73 % atvejų).
Labai dažnai pirminė neuroblastoma lokalizuojasi antinksčių šerdyje, kurios kilmė panaši į nervinių ląstelių. Vaikams iki vienerių metų antinksčių neuroblastoma diagnozuojama 35–40 % atvejų. Jos simptomai yra pilvo skausmas, karščiavimas, svorio kritimas, kaulų skausmas, anemija arba kartu pasireiškiantis Pepperio sindromas: difuzinis kepenų pažeidimas su sunkia hepatomegalija ir kvėpavimo distreso sindromu.
Retroperitoninė neuroblastoma arba retroperitoninė neuroblastoma vaikams, augdama, pradeda spausti šlapimo pūslę arba žarnas, todėl gali kilti šlapinimosi ar tuštinimosi problemų, kojų tinimas (berniukams patinsta kapšelis).
Vaikų tarpuplaučio neuroblastoma (tarpuplaučio neuroblastoma) dažnai spaudžia viršutinę tuščiąją veną, ir tai gali sukelti veido, kaklo, rankų ir viršutinės krūtinės ląstos patinimą (oda parausta melsvai, atsiranda poodinių mazgelių). Atsiranda kosulys ir švokštimas, kvėpavimo sutrikimai (dusulys) arba rijimo sutrikimai (disfagija); pastebimi padidėję limfmazgiai kakle, virš raktikaulio ir pažastyse.
Auglio ląstelių plitimas į kaulų čiulpus sukelia anemiją, trombocitopeniją ir leukopeniją, linkusią į kraujavimą.
O esant metastazėms periorbitalinėje srityje, aplink akis atsiranda tamsūs ratai arba mėlynės. Toks navikas taip pat gali sukelti galvos skausmą ir galvos svaigimą, egzoftalmiją (akių obuolių išsipūtimą), o dėl nervų galūnių suspaudimo – nusmukusius vokus (ptozę) ir vyzdžių dydžio sumažėjimą (miozę).
Pilvo neuroblastoma arba pilvo ertmės neuroblastoma vaikams sukelia apčiuopiamų ruonių susidarymą pilve, jo išsipūtimą, apetito praradimą, vidurių užkietėjimą ir padidėjusį kraujospūdį. Nugaros smegenis ar nervų šakneles spaudžiantis navikas gali sukelti galūnių tirpimą ir silpnumą, nesugebėjimą stovėti, ropoti ar vaikščioti. Jei pažeisti kaulai, gali atsirasti kaulų skausmas.
Esant 3-4 stadijos navikui pilvo ertmėje su limfmazgių pažeidimu, naviko ląstelės gali patekti į inkstų parenchimą, o tada išsivysto plati vaikų inkstų neuroblastoma, dėl kurios sutrinka jo funkcijos.
Etapai
- 1 stadijos neuroblastoma yra pirminis navikas, lokalizuotas ir izoliuotas vienoje kūno vietoje; abiejų pusių limfmazgiai nepažeidžiami.
- Neuroblastoma 2 stadija. 2A stadijoje pirminis navikas yra apribotas viena sritimi, bet yra didelis; abipusiai limfmazgiai nepažeisti. 2B stadijoje metastazės yra teigiamos limfmazgiuose toje kūno pusėje, kurioje yra navikas.
- 3 stadijos neuroblastoma: pirminis navikas kerta nugaros smegenis arba kūno vidurinę liniją, limfmazgiuose aptinkamos vienpusės arba dvipusės metastazės.
- 4 stadijos neuroblastoma: navikas išplitęs į tolimus limfmazgius, kaulų čiulpus, kaulus, kepenis ar kitus organus. 4S stadija nustatoma vaikams iki vienerių metų, kuriems yra lokalizuotas pirminis navikas, išplitęs į odą, kepenis ar kaulų čiulpus.
Tarptautinė neuroblastomos rizikos stadijų sistema (INRGSS)
INRGSS naudoja vaizdiniais tyrimais apibrėžtus rizikos veiksnius (IDRF) – tai veiksniai, nustatomi vaizdiniais tyrimais, kurie gali reikšti, kad naviką bus sunkiau pašalinti.
INRGSS neuroblastomas skirsto į 4 stadijas:
- L1: Navikas neišplito iš pradinės vietos ir neišaugo į gyvybiškai svarbias struktūras. Jis apsiriboja viena kūno dalimi, pavyzdžiui, kaklu, krūtine ar pilvu.
- L2: Navikas neišplito (neišplito) toli nuo savo pradžios vietos (pavyzdžiui, jis galėjo išaugti iš kairės pilvo pusės į kairę krūtinės pusę), tačiau turi bent vieną IDRF.
- M: Navikas metastazavo į tolimą kūno dalį (išskyrus navikus, esančius išsėtinės sklerozės stadijoje).
- MS: Metastazinė liga jaunesniems nei 18 mėnesių vaikams, kai vėžys išplitęs tik į odą, kepenis ir (arba) kaulų čiulpus.
Komplikacijos ir pasekmės
Neuroblastoma pasižymi tokiomis komplikacijomis ir pasekmėmis kaip:
- plitimas (metastazės) į limfmazgius, kaulų čiulpus, kepenis, odą ir kaulus;
- nugaros smegenų suspaudimas (kuris gali sukelti skausmą ir paralyžių);
- paraneoplastinio sindromo išsivystymas (dėl tam tikrų naviko išskiriamų cheminių medžiagų, taip pat jo ląstelių išreikšto antigeno disialogangliozido GD2 poveikio), pasireiškiantis greitais nevalingais akių judesiais, sutrikusia koordinacija, raumenų mėšlungiu ir viduriavimu;
- recidyvai po pirminės terapijos pabaigos (kaip rodo klinikinė praktika, didelės rizikos neuroblastomos recidyvuoja 50% atvejų).
Diagnostika neuroblastomos
Įtariamos neuroblastomos diagnozei vaikui reikia apžiūros, laboratorinių tyrimų ir vaizdinės diagnostikos.
Atliekami kraujo ir šlapimo tyrimai katecholaminams (norepinefrinui ir dopaminui) bei homovanilinėms arba vanililmandelinėms rūgštims (susidariusioms šių hormonų metabolizmo metu) nustatyti; kraujo tyrimas neurospecifinei enolazei nustatyti, kraujo serumo imunofermentinis tyrimas (ELISA) ir kaulų čiulpų analizė (mėginys imamas aspiracine punkcijos būdu). Atliekamas DNR tyrimas mutacijoms nustatyti ir biopsija naviko audinio citomorfologiniam tyrimui.
Paėmus biopsijos mėginius, jie siunčiami į laboratoriją, kur juos mikroskopu apžiūri patologas (gydytojas, specialiai apmokytas atpažinti vėžio ląsteles). Taip pat dažnai atliekami specialūs laboratoriniai tyrimai, siekiant nustatyti, ar navikas yra neuroblastoma.
Jei tai neuroblastoma, laboratoriniai tyrimai taip pat gali padėti nustatyti, kaip greitai navikas gali augti ar plisti, taip pat kokie gydymo būdai gali būti veiksmingiausi.
Instrumentinė diagnostika vizualizuoja neoplazmą ultragarsu, rentgeno spinduliais, MRT arba KT, PET įvedant 18F-fluorodeoksigliukozę arba MIBG skenavimu – scintigrafija su metajodobenzilguanidinu [ 1 ].
Diferencialinė diagnostika
Diferencinė diagnozė apima gerybinę ganglioneuromą, ganglioneuroblastomą, rabdomiosarkomą, nefroblastomą.
Su kuo susisiekti?
Gydymas neuroblastomos
Neuroblastomos gydymas priklauso nuo paciento rizikos grupės (naviko proceso stadijos), naviko lokalizacijos, naviko ląstelių genominių ypatybių ir vaiko amžiaus. Jis gali apimti stebėjimą, chirurgiją, chemoterapiją, spindulinę terapiją, imunoterapiją ir kraujodaros kamieninių ląstelių transplantaciją.
Neoadjuvantinė arba adjuvantinė (prieš- arba pooperacinė) chemoterapija neuroblastomai vaikams, kaip ir bet kokia vėžio chemoterapija, atliekama kursais: vaistas skiriamas kelias dienas iš eilės, po to daroma pertrauka, kad organizmas atsigautų. Ciklai paprastai kartojami kas tris–keturias savaites.
Vartojami šie vaistai (ir jų deriniai): ciklofosfamidas, cisplatina arba karboplatina, doksorubicinas (adriamicinas), vinkristinas, etopozidas.
Dažnas chemoterapijos vaistų šalutinis poveikis yra plaukų slinkimas, apetito praradimas, nuovargis, pykinimas ir vėmimas, burnos opos, viduriavimas ar vidurių užkietėjimas. Chemoterapija gali pažeisti kaulų čiulpus ir sumažinti kraujo ląstelių skaičių.
Tikslinė imunoterapija (nukreipta į naviko antigeną GD2) naudoja vaistus iš monokloninių antikūnų (anti-GD2 MAb) grupės: dinutuksimabo (Unituxin) ir naksitamabo. Jie skiriami į veną ilgalaikės infuzijos būdu kartu su granulocitų-makrofagų kolonijas stimuliuojančiu faktoriumi (citokinu GM-CSF) ir interleukinu-2.
Šių vaistų šalutinis poveikis yra skausmas (dažnai labai stiprus), sumažėjęs kraujospūdis, padažnėjęs širdies susitraukimų dažnis, dusulys (galimas kvėpavimo takų patinimas), padidėjusi temperatūra, pykinimas, vėmimas ir viduriavimas, kraujo ląstelių ir mineralų sudėties pokyčiai.
Siekiant sumažinti vėžio atsinaujinimo riziką po didelės dozės chemoterapijos ir kamieninių ląstelių transplantacijos, vaikai, sergantys didelės rizikos neuroblastoma, gydomi sisteminiais retinoidais – 13-cis-retinoine rūgštimi (izotretinoinu). [ 2 ]
Chirurginis neuroblastomos gydymas – naviko pašalinimas, pavyzdžiui, atvira adrenalektomija arba laparoskopinė antinksčių neuroblastomos rezekcija; limfektomija (pažeistų limfmazgių pašalinimas) ir kt. [ 3 ]
Didelės rizikos neuroblastomos atveju gali būti taikoma spindulinė terapija.[ 4 ]
Prevencija
Atsižvelgiant į neuroblastomos priežastis vaikams, vienintelė prevencinė priemonė gali būti genetinis konsultavimas planuojant nėštumą. Tačiau reikia nepamiršti, kad šis navikas yra susijęs su paveldimomis mutacijomis tik 1-2% atvejų.
Prognozė
Kūdikių neuroblastoma turi savybę savaime regresuoti.
Prognoziniai žymenys
- Didelės rizikos navikai, taip pat visų amžiaus grupių ir visų stadijų (išskyrus 4S stadiją) vaikų neuroblastoma – padidėjusi N-MYC geno raiška ir N-Myc onkogeno amplifikacija – turi nepalankią prognozę, kuri turi įtakos gyvenimo trukmei.
- Jei naviko ląstelėse trūksta tam tikrų 1 arba 11 chromosomų dalių (žinomos kaip 1p arba 11q delecijos), prognozė yra blogesnė. Papildoma 17 chromosomos dalis (17q prieaugis) taip pat siejama su blogesne prognoze.
- Neuroblastomos ląstelės su dideliu DNR kiekiu turi geresnę prognozę, ypač vaikams iki 2 metų amžiaus.
- Neuroblastomos, turinčios daugiau neurotrofinų receptorių, ypač nervų augimo faktoriaus receptoriaus TrkA, turi geresnę prognozę.
Išgyvenamumas pagal Vaikų onkologijos grupės (VAG) rizikos grupę
- Mažos rizikos grupė: Mažos rizikos grupės vaikų 5 metų išgyvenamumas yra didesnis nei 95 %.
- Vidutinės rizikos grupė: Vaikų, priklausančių vidutinės rizikos grupei, 5 metų išgyvenamumas yra nuo 90% iki 95%.
- Didelės rizikos grupė: didelės rizikos grupės vaikų 5 metų išgyvenamumas yra apie 50%.
Apie 15 % vaikų mirčių nuo vėžio lemia neuroblastoma. Šio didelės rizikos piktybinio naviko ilgalaikio išgyvenamumo tikimybė yra ne didesnė kaip 40 %. Bendras penkerių metų išgyvenamumas yra 67–74 %, 43 % vienerių–ketverių metų amžiaus grupėje ir daugiau nei 80 %, jei neuroblastoma diagnozuojama pirmaisiais gyvenimo metais.
Использованная литература

