Medicinos ekspertas
Naujos publikacijos
Kraujavimas po gimdymo
Paskutinį kartą peržiūrėta: 05.07.2025

Visas „iLive“ turinys yra peržiūrėtas medicinoje arba tikrinamas, kad būtų užtikrintas kuo didesnis faktinis tikslumas.
Mes turime griežtas įsigijimo gaires ir susiejamos tik su geros reputacijos žiniasklaidos svetainėmis, akademinių tyrimų institucijomis ir, jei įmanoma, medicininiu požiūriu peržiūrimais tyrimais. Atkreipkite dėmesį, kad skliausteliuose ([1], [2] ir tt) esantys numeriai yra paspaudžiami nuorodos į šias studijas.
Jei manote, kad bet koks mūsų turinys yra netikslus, pasenęs arba kitaip abejotinas, pasirinkite jį ir paspauskite Ctrl + Enter.
Pogimdyminis kraujavimas paprastai apibrėžiamas kaip daugiau nei 500 ml kraujo netekimas iš lytinių takų per 24 valandas po gimdymo. Tai pagrindinė su nėštumu susijusių mirčių priežastis visame pasaulyje, sudaranti maždaug ketvirtadalį visų motinų mirčių. [ 1 ] Remiantis sistemine apžvalga, 34 % iš 275 000 apskaičiuotų motinų mirčių visame pasaulyje 2015 m. įvyko dėl kraujavimo. [ 2 ] Tai reiškia, kad daugiau nei 10 mirčių kas valandą visame pasaulyje įvyksta dėl per didelio akušerinio kraujavimo. Dauguma šių mirčių įvyksta mažas pajamas gaunančiose šalyse;2 tačiau moterys dideles pajamas gaunančiose šalyse taip pat ir toliau miršta nuo didelio akušerinio kraujavimo. [ 3 ] Europoje maždaug 13 % akušerinių pacienčių patiria pogimdyminį kraujavimą (≥500 ml), o apie 3 % – sunkų pogimdyminį kraujavimą (≥1000 ml). [ 4 ] Be to, gimdos kaklelio hiperplazija (PPH) yra susijusi su reikšmingu sergamumu, įskaitant anemiją, kraujo perpylimo poreikį, krešėjimo sutrikimą, Sheehano sindromą (pogimdyvinį hipopituitarizmą), inkstų nepakankamumą ir psichologinį sergamumą, pvz., depresiją ir potrauminio streso sutrikimą. [ 5 ], [ 6 ] Aktyvus trečiojo gimdymo etapo valdymas ir profilaktinis gimdą tonizuojančių vaistų skyrimas yra veiksmingiausios PPH ir su juo susijusio motinų mirtingumo prevencijos strategijos. [ 7 ]
Priežastys pogimdyminis kraujavimas
Pogimdyminis kraujavimas dažniausiai atsiranda dėl kraujavimo iš placentos prisitvirtinimo vietos. Kraujavimo rizikos veiksniai yra gimdos atonija dėl per didelio išsiplėtimo (dėl daugiavaisio nėštumo, polihidramniono arba per didelio vaisiaus ), užsitęsęs arba sudėtingas gimdymas, daugiavaisiškumas (gimdymas su daugiau nei penkiais gyvybingais vaisiais), raumenis atpalaiduojančių vaistų vartojimas, greitas gimdymas, chorionamnionitas ir placentos audinio užsilaikymas (pvz., dėl placentos prisitvirtinimo).
Kitos galimos kraujavimo priežastys yra makšties plyšimai, epiziotomijos žaizdos plyšimas, gimdos plyšimas ir gimdos fibroziniai navikai. Ankstyvas pogimdyminis kraujavimas yra susijęs su placentos srities subinvoliucija (nepilna involiucija), tačiau gali pasireikšti ir praėjus 1 mėnesiui po gimimo.
Pogimdyminis kraujavimas apibrėžiamas kaip pirminis, jei kraujavimas atsiranda prieš placentos atsiskyrimą ir per 24 valandas po vaisiaus gimimo, arba antrinis, jei jis atsiranda vėliau nei 24 valandas po gimimo.[ 12 ] Pogimdyminio kraujavimo rizikos veiksniai yra šie: priešgimdyminis kraujavimas, padidėjęs ar sukeltas gimdymas, instrumentinis gimdymas ar cezario pjūvis, chorionamnionitas, vaisiaus makrosomija, polihidramnionas, motinos anemija, trombocitopenija ar hipofibrinogenemija, motinos nutukimas, daugiavaisis nėštumas, preeklampsija, užsitęsęs gimdymas, placentos anomalijos ir vyresnis amžius.[ 13 ],[ 14 ] Paveldėti hemostazės sutrikimai ir pogimdyminis kraujavimas ankstesnių gimdymų metu taip pat padidina riziką. [ 15 ], [ 16 ], [ 17 ] Tačiau manoma, kad maždaug 40 % PPH atvejų pasitaiko moterims be jokių rizikos veiksnių, todėl pabrėžiama visų moterų stebėjimo svarba. [ 18 ]
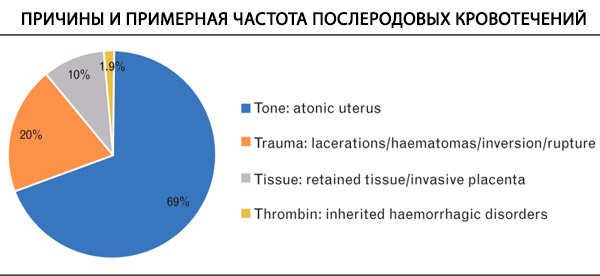
Pagrindines pogimdyminio kraujavimo priežastis galima suskirstyti į keturias T grupes: tonusą, traumą, audinius, trombiną ir gimdos atoniją, kuri yra daugumos atvejų pagrindas. [ 19 ] Koagulopatija gali pabloginti kraujavimą ir prisidėti prie masinio kraujavimo. Ji rodo sutrikusią hemostazės būseną ir gali apimti defektus, žinomus prieš gimdymą arba atsiradusius gimdymo metu ar po jo dėl kitų komplikacijų. Koagulopatijos priežastys esant masiniam kraujavimui apima hiperfibrinolizę arba praskiedimo koagulopatiją dėl gaivinimo. Suvartojimo koagulopatija, kuriai būdingas krešėjimo kaskados aktyvavimas ir vėlesnis krešėjimo faktorių bei trombocitų sunaudojimas, yra retesnė pogimdyminio kraujavimo atveju, tačiau gali prisidėti prie sunkių kraujavimo atvejų. [ 20 ] Koagulopatijos pradžia ir mechanizmas priklauso nuo pogimdyminio kraujavimo etiologijos. Daugeliu pogimdyminio kraujavimo epizodų (sukeltų gimdos atonijos, traumos, gimdos plyšimo) ankstyva koagulopatija yra reta, o vėlai diagnozuota PPH arba nepakankamai įvertinus kraujo netekimo tūrį, gali būti susijusi su, regis, ankstesniu koagulopatijos pradžia. Koagulopatijos požymiai nustatomi maždaug 3 % pogimdyminio kraujavimo atvejų, o jų dažnis didėja didėjant kraujavimo kiekiui.[ 21 ] Placentos atitrūkimas ir vaisiaus vandenų embolija (AFE) dažnai siejami su ankstyva koagulopatijos pradžia, kuriai būdinga išsėtinė intravaskulinė koaguliacija ir hiperfibrinolizė.[ 22 ]
Pathogenesis
Nėštumo metu gimdos kraujotaka padidėja nuo maždaug 100 ml/min. prieš nėštumą iki 700 ml/min. termino metu, tai sudaro maždaug 10 % viso širdies išstūmimo, todėl padidėja masinio kraujavimo po gimdymo rizika. Be to, atsiranda ir kitų reikšmingų fiziologinių pokyčių, kurie padeda motinai pasiruošti kraujo netekimui ir placentos atsiskyrimui po gimdymo. Tai apima didelius hemostazės pokyčius, tokius kaip padidėjusi tam tikrų krešėjimo faktorių, tokių kaip FVIII, von Willebrando faktorius (VWF) ir fibrinogenas, koncentracija, sumažėjęs antikoaguliacinis aktyvumas ir fibrinolizė, dėl kurių susidaro hiperkoaguliacinė būsena. [ 23 ], [ 24 ] Gimdymo metu kraujo netekimą kontroliuoja miometriumo susitraukimas, vietiniai decidualiniai hemostazės faktoriai ir sisteminiai krešėjimo faktoriai, o šių mechanizmų disbalansas gali sukelti pogimdyminį kraujavimą. [ 25 ]
Diagnostika pogimdyminis kraujavimas
Diagnozė nustatoma remiantis klinikiniais duomenimis.
Su kuo susisiekti?
Gydymas pogimdyminis kraujavimas
Daugeliu pogimdyminio kraujavimo atvejų iš pradžių nutraukiamos laiku taikomos akušerinės priemonės, įskaitant gimdą tonizuojančių vaistų skyrimą, gimdos suspaudimą bimanualiai, sulaikytos placentos pašalinimą ir intrauterininę balioninę tamponadą, chirurginį bet kokių įplyšimų susiuvimą, lygiagrečiai atliekant gaivinimą ir gydant anemiją bei krešėjimo sutrikimus.
Intravaskulinis tūris papildomas 0,9 % natrio chlorido tirpalu iki 2 l į veną; jei šio fiziologinio tirpalo tūrio nepakanka, atliekama kraujo perpylimas. Hemostazė pasiekiama dvimanualiu gimdos masažu ir oksitocino įvedimu į veną; atliekamas rankinis gimdos ertmės tyrimas, siekiant nustatyti plyšimus ir placentos audinio likučius. Gimdos kaklelis ir makštis tiriami veidrodžiais, siekiant nustatyti plyšimus; plyšimai susiuvami. Jei vartojant oksitociną tęsiasi gausus kraujavimas, papildomai skiriama 15-metilprostaglandino F2a po 250 mcg į raumenis kas 15–90 minučių iki 8 dozių arba metilergonovino 0,2 mg į raumenis vieną kartą (vartojimą galima tęsti po 0,2 mg per burną 34 kartus per dieną 1 savaitę). Cezario pjūvio metu šiuos vaistus galima švirkšti tiesiai į miometriją. Prostaglandinų nerekomenduojama vartoti pacientams, sergantiems astma; metilergonovinas nepageidautinas moterims, sergančioms arterine hipertenzija. Kartais gimdos susitraukimams sustiprinti rektaliniu būdu galima vartoti 800–1000 mcg misoprostolio. Jei hemostazės pasiekti nepavyksta, būtina hipogastrinės žarnos perrišimas arba histerektomija.
Prevencija
Prieš gimdymą atsižvelgiama į tokius rizikos veiksnius kaip gimdos fibromos, polihidramnionas, daugiavaisis nėštumas, motinos krešėjimo sutrikimas, reta kraujo grupė, ankstesnių gimdymų metu buvęs pogimdyvinis kraujavimas, ir, jei įmanoma, jie koreguojami. Teisingas gimdymo būdas – švelnus, neskubėtas gimdymas su minimaliomis intervencijomis. Atsiskyrus placentai, į raumenis leidžiama 10 V oksitocino dozė arba atliekamos praskiesto oksitocino infuzijos (10 arba 20 V 1000 ml 0,9 % natrio chlorido tirpalo į veną 125–200 ml/val. greičiu 12 val.), kurios padeda pagerinti gimdos susitraukimus ir sumažinti kraujo netekimą. Atsiskyrus placentai, ji kruopščiai ištiriama; jei nustatomi placentos defektai, būtina atlikti gimdos ertmės rankinį tyrimą, pašalinant likusį placentos audinį. Gimdos ertmės kiuretažas reikalingas retai. Gimdos susitraukimų ir kraujavimo tūrio stebėjimas turėtų būti atliekamas per 1 valandą po 3-iojo gimdymo etapo pabaigos.
Šaltiniai
- 1. Pasaulio sveikatos organizacija. PSO rekomendacijos dėl pogimdyminio kraujavimo prevencijos ir gydymo. Ženeva, Šveicarija: Pasaulio sveikatos organizacija; 2012. Prieinama adresu: https://apps.who.int/iris/bitstream/handle/10665/75411/9789241548502_eng.pdf [Žiūrėta 2022 m. gegužės 31 d.].
- 2. Say L, Chou D, Gemmill A ir kt. Pasaulinės motinų mirties priežastys: PSO sisteminė analizė. „Lancet Glob Health“ 2014; 2:e323–e333.
- 3. Kassebaum NJ, Barber RM, Bhutta ZA ir kt. Pasaulinis, regioninis ir nacionalinis motinų mirtingumo lygis, 1990–2015 m.: sisteminė analizė, skirta 2015 m. Pasaulinei ligų naštos tyrimui. Lancet 2016; 388:1775–1812.
- 4. Knight M, Callaghan WM, Berg C ir kt. Pogimdyminio kraujavimo tendencijos šalyse, kuriose gausu išteklių: Tarptautinės pogimdyminio kraujavimo bendradarbiavimo grupės apžvalga ir rekomendacijos. BMC Pregnancy Childbirth 2009; 9:55.
- 5. Ford JB, Patterson JA, Seeho SKM, Roberts CL. Pogimdyminio kraujavimo tendencijos ir baigtys, 2003–2011 m. BMC Pregnancy Childbirth 2015; 15:334.
- 6. MBRRACE-UK. Gelbėkime gyvybes, gerinkime motinų priežiūrą. Iš JK ir Airijos gautos pamokos, skirtos motinystės priežiūrai. Konfidencialūs tyrimai apie motinų mirtis ir sergamumą 2017–2019 m. 2021 m. Prieinama adresu: https://www.npeu.ox.ac.uk/assets/downloads/mbrrace-uk/reports/maternal-report-2021/MBRRACE-UK_Maternal_Report_2021_-_FINAL_-_WEB_VERSION.pdf. [Žiūrėta 2022 m. gegužės 31 d.].
- 7. Calvert C, Thomas SL, Ronsmans C ir kt. Regioninių pogimdyminio kraujavimo paplitimo skirtumų nustatymas: sisteminė apžvalga ir metaanalizė. PLoS One 2012; 7:e41114.
- 8. Evensen A, Anderson JM, Fontaine P. Pogimdyminis kraujavimas: prevencija ir gydymas. Am Fam Physician 2017; 95:442–449.
- 9. Wormer KC JR, Bryant SB. Ūminis pogimdyminis kraujavimas. [Atnaujinta 2020 m. lapkričio 30 d.]. In: StatPearls, [internetas]., Lobių sala (FL): StatPearls Publishing, 2021 m. sausis. Prieinama adresu: https://www.ncbi.nlm.nih.gov/books/NBK499988/. [Žiūrėta 2022 m. gegužės 31 d.].
- 10. ACOG. Praktikos biuletenis Nr. 183: pogimdyminis kraujavimas. Obstet Gynecol 2017; 130:e168–e186.
- 11. Begley CM, Gyte GML, Devane D ir kt. Aktyvus ir nėščiųjų valdymas trečiajame gimdymo etape. Cochrane duomenų bazių sistemos apžvalga, 2011; 2:CD007412-CD.
- 12. Knight M., Bunch K., Tuffnell D., Shakespeare J., Kotnis R., Kenyon S. ir kt. Gelbėkime gyvybes, gerinkime motinų priežiūrą: pamokos, išmoktos siekiant informuoti motinystės priežiūros specialistus iš JK ir Airijos konfidencialių tyrimų dėl motinų mirčių ir sergamumo 2016–2018 m. Oksfordas: Nacionalinis perinatalinės epidemiologijos skyrius, Oksfordo universitetas, 2020: p. 36–42.; 2019.
- 13. Rollins MD, Rosen MA. Gleason CA, Juul SE. 16 – Akušerinė analgezija ir anestezija. Naujagimių Avery ligos (dešimtasis leidimas). Filadelfija: Elsevier; 2018. 170–179.
- 14. Cerneca F, Ricci G, Simeone R ir kt. Krešėjimo ir fibrinolizės pokyčiai normalaus nėštumo metu. Padidėjęs prokoaguliantų kiekis ir sumažėjęs inhibitorių kiekis nėštumo metu sukelia hiperkoaguliacijos būseną kartu su reaktyvia fibrinolize. Eur J Obstet Gynecol Reprod Biol 1997; 73:31–36.
- 15. Stirling Y, Woolf L, North WR ir kt. Hemostazė normalaus nėštumo metu. Thromb Haemost 1984; 52:176–182.
- 16. Bremme KA. Hemostazės pokyčiai nėštumo metu. „Best Pract Res Clin Haematol“ 2003; 16:153–168.
- 17. Gill P, Patel A, Van Hook J. Gimdos atonija. [Atnaujinta 2020 m. liepos 10 d.]. Leidinyje: „StatPearls“ [internetas]. Lobių sala (FL): „StatPearls Publishing“; 2021 m. sausis–. Prieinama adresu: https://www.ncbi.nlm.nih.gov/books/NBK493238/ [Žiūrėta 2022 m. gegužės 12 d.].
- 18. Mousa HA, Blum J, Abou El Senoun G ir kt. Pirminio pogimdyminio kraujavimo gydymas. „Cochrane Database Syst Rev“ 2014; 2014:Cd003249.
- 19. Liu CN, Yu FB, Xu YZ ir kt. Sunkaus pogimdyminio kraujavimo paplitimas ir rizikos veiksniai: retrospektyvus kohortos tyrimas. BMC Pregnancy Childbirth 2021; 21:332.
- 20. Nyfløt LT, Sandven I, Stray-Pedersen B ir kt. Sunkaus pogimdyminio kraujavimo rizikos veiksniai: atvejo kontrolės tyrimas. BMC Pregnancy Childbirth 2017; 17:17.
- 21. Nakagawa K, Yamada T, Cho K. Nepriklausomi pogimdyminio kraujavimo rizikos veiksniai. Kritinės priežiūros ir ginekologijos klinika 2016; 2:1–7.
- 22. Wiegand SL, Beamon CJ, Chescheir NC, Stamilio D. Idiopatinis polihidramnionas: sunkumas ir perinatalinis sergamumas. Am J Perinatol 2016; 33:658–664.
- 23. Arcudi SRA, Ossola MW, Iurlaro E ir kt. Pogimdyminio kraujavimo rizikos vertinimas moterims, sergančioms trombocitopenija: kohortos tyrimas [santrauka]. Res Pract Thromb Haemost 2020; 4:482–488.
- 24. Nyfløt LT, Stray-Pedersen B, Forsén L, Vangen S. Gimdymo trukmė ir stipraus pogimdyminio kraujavimo rizika: atvejo kontrolės tyrimas. PLoS One 2017; 12:e0175306.
- 25. Kramer MS, Dahhou M, Vallerand D ir kt. Pogimdyminio kraujavimo rizikos veiksniai: ar galime paaiškinti neseniai padidėjusį laikiną jų padidėjimą? J Obstet Gynaecol Can 2011; 33:810–819.
- 26. Buzaglo N, Harlev A, Sergienko R, Sheiner E. Ankstyvojo pogimdyminio kraujavimo (PPH) rizikos veiksniai pirmojo gimdymo metu ir akušeriniai rezultatai vėlesnio nėštumo metu. J Matern Fetal Neonatal Med 2015; 28:932–937.
- 27. Majluf-Cruz K, Anguiano-Robledo L, Calzada-Mendoza CC ir kt. von Willebrand liga ir kiti paveldimi hemostazinio faktoriaus trūkumai moterims, kurioms po gimdymo buvo kraujavimas. Hemofilija 2020 m.; 26:97–105.
- 28. Main EK, Goffman D, Scavone BM ir kt. Nacionalinė partnerystė dėl motinos saugumo: konsensuso dėl akušerinio kraujavimo. Obstet Gynecol 2015; 126:155–162.
- 29. Anderson JM, Etches D. Pogimdyminio kraujavimo prevencija ir valdymas. Am Fam Physician 2007; 75:875–882.
- 30. Collis RE, Collins PW. Akušerinio kraujavimo hemostatinis valdymas. Anaesthesia 2015; 70: (1 priedas): 78–86. e27-8.


 [
[