Medicinos ekspertas
Naujos publikacijos
Apendicitas
Paskutinį kartą peržiūrėta: 12.07.2025

Visas „iLive“ turinys yra peržiūrėtas medicinoje arba tikrinamas, kad būtų užtikrintas kuo didesnis faktinis tikslumas.
Mes turime griežtas įsigijimo gaires ir susiejamos tik su geros reputacijos žiniasklaidos svetainėmis, akademinių tyrimų institucijomis ir, jei įmanoma, medicininiu požiūriu peržiūrimais tyrimais. Atkreipkite dėmesį, kad skliausteliuose ([1], [2] ir tt) esantys numeriai yra paspaudžiami nuorodos į šias studijas.
Jei manote, kad bet koks mūsų turinys yra netikslus, pasenęs arba kitaip abejotinas, pasirinkite jį ir paspauskite Ctrl + Enter.
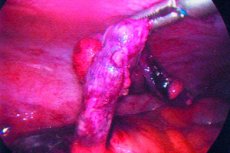
Apendicitas yra ūminis apendikso uždegimas, kuriam paprastai būdingas pilvo skausmas, anoreksija ir pilvo jautrumas.
Diagnozė nustatoma kliniškai, dažnai papildoma KT arba ultragarsu. [ 1 ]
Apendicito gydymas apima chirurginį apendikso pašalinimą. [ 2 ], [ 3 ]
Apendikso anatomija
Oficialus apendikso pavadinimas yra „Appendix Vermiformis“. Apendiksas yra tikras divertikulas, atsirandantis iš aklosios žarnos užpakalinio medialinio krašto, esančio arti klubinės žarnos vožtuvo. Apendikso pagrindą galima patikimai nustatyti netoli taeniae coli sankaupos aklosios žarnos viršūnėje. Terminas „vermiformis“ lotyniškai reiškia „kirmino formos“ [ 4 ] ir yra paaiškinamas ilga vamzdine struktūra. Skirtingai nuo įgyto divertikulo, tai yra tikras storosios žarnos divertikulas, apimantis visus storosios žarnos sluoksnius: gleivinę, submukozę, išilginį ir žiedinį raumenų apvalkalą bei serozinį sluoksnį. Histologinis skirtumas tarp storosios žarnos ir apendikso priklauso nuo B ir T limfoidinių ląstelių buvimo apendikso gleivinėje ir submukozėje [ 5 ].
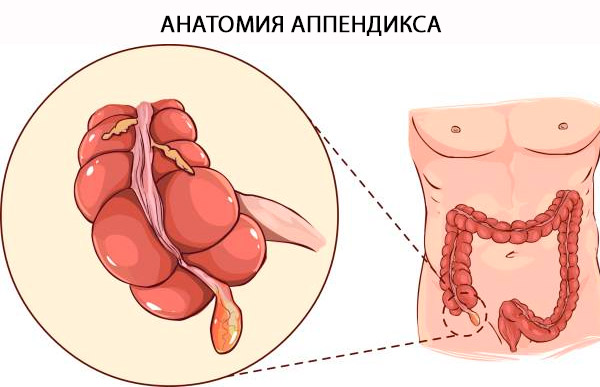
Struktūra ir funkcijos
Apendikso ilgis gali svyruoti nuo 5 iki 35 cm, o vidutinis – 9 cm. [ 6 ] Apendikso funkcija tradiciškai buvo diskusijų objektas. Gleivinės neuroendokrininės ląstelės gamina aminus ir hormonus, kurie padeda vykdyti įvairius biologinės kontrolės mechanizmus, o limfoidinis audinys dalyvauja B limfocitų brendime ir IgA antikūnų gamyboje. Aiškių įrodymų apie jo funkciją žmonėms nėra. Su žarnynu susijusio limfoidinio audinio buvimas lamina propria leidžia manyti, kad jis atlieka imuninę funkciją, nors tikslus šios funkcijos pobūdis niekada nebuvo nustatytas. Dėl to organas iš esmės išlaikė savo, kaip vestigialinio organo, reputaciją. Tačiau pastaraisiais metais gerėjant žarnyno imuniteto supratimui, atsirado teorija, kad apendiksas yra simbiotinių žarnyno mikrobų „prieglobstis“. [ 7 ] Stiprūs viduriavimo priepuoliai, kurie gali išvalyti žarnyną nuo komensalinių bakterijų, gali būti pakeisti apendikso sudėtyje esančiais vaistais. Tai rodo evoliucinį pranašumą išlaikant apendiksą ir susilpnina teoriją, kad organas yra vestigialinis. [ 8 ]
Fiziologiniai variantai
Nors apendicito angos vieta aklosios žarnos apačioje yra stabilus anatominis ypatumas, jos viršūnės padėtis – ne. Padėties skirtumai apima retrocekalinę (bet intraperitoninę), subcekalinę, prieš ir po klubinę, dubens ir iki hepatorenalinio maišelio. Be to, tokie veiksniai kaip laikysena, kvėpavimas ir gretimų žarnų išsipūtimas gali turėti įtakos apendicito padėčiai. Retrocekalinė padėtis yra dažniausia. Tai gali sukelti klinikinę painiavą diagnozuojant apendicitą, nes padėties pokyčiai gali sukelti skirtingus simptomus. Apendicito agenezė, taip pat duplikacija ar triplikacija literatūroje aprašomi retai. Nėštumui progresuojant, didėjanti gimda išstumia apendicitą į priekį, todėl trečiojo trimestro pabaigoje dešiniajame viršutiniame kvadrante gali būti jaučiamas apendicito skausmas.
Klinikinė reikšmė
Ūminio apendicito patogenezė panaši į kitų tuščiavidurių klampių organų ir manoma, kad dažniausiai jį sukelia obstrukcija. Tulžies akmuo, kartais tulžies akmuo, navikas ar kirminas užkemša ataugos angą, dėl to padidėja vidinis slėgis ir sutrinka veninė kraujotaka. Jauniems suaugusiesiems obstrukcija dažniau atsiranda dėl limfoidinės hiperplazijos. Apendiksas kraują gauna iš apendiksinės arterijos, kuri yra galinė arterija. Kai vidinis slėgis viršija perfuzijos slėgį, atsiranda išeminis pažeidimas, skatinantis bakterijų peraugimą ir sukeliantis uždegiminę reakciją. Dėl to reikalinga skubi chirurginė pagalba, nes uždegimo pažeistos ataugos perforacija gali sukelti bakterijų turinio nutekėjimą į pilvaplėvės ertmę.[ 9 ]
Kai apendicito sienelė uždegima, stimuliuojamos visceralinės aferentinės skaidulos. Šios skaidulos patenka į nugaros smegenis ties T8–T10, sukeldamos klasikinį difuzinį periumbilikalinį skausmą ir pykinimą, būdingą ankstyvam apendicitui. Uždegimui progresuojant, dirginamas parietalinis pilvaplėvės audinys, stimuliuojantis somatines nervų skaidulas ir sukeliantis labiau lokalizuotą skausmą. Skausmo vieta priklauso nuo apendicito viršūnės padėties. Pavyzdžiui, retrocekalinė apendicito anga gali sukelti skausmą dešiniajame šone. Šį skausmą gali sukelti paciento dešiniojo klubo tiesimas. Skausmas, atsirandantis, kai klubakaulio raumuo ištempiamas tiesiant klubą į kairę šoninę dekubito padėtį, vadinamas „psoas ženklu“. Kitas klasikinis ūminio apendicito požymis yra McBurney ženklas. Jis pasireiškia palpuojant pilvo sienelę McBurney taške (du trečdaliai atstumo nuo bambos iki dešiniojo priekinio viršutinio klubakaulio stuburo), kai atsiranda skausmas. Deja, šie požymiai ir simptomai ne visada pasireiškia, todėl sunku nustatyti klinikinę diagnozę. Klinikinį vaizdą dažnai lydi pykinimas, vėmimas, nedidelis karščiavimas ir padidėjęs leukocitų skaičius kraujyje.
Epidemiologija
Ūminis pilvo skausmas sudaro 7–10 % visų apsilankymų skubios pagalbos skyriuje.[ 10 ] Ūminis apendicitas yra viena iš dažniausių apatinės pilvo dalies skausmo priežasčių, dėl kurios pacientai kreipiasi į skubios pagalbos skyrių, ir tai yra dažniausia diagnozė, nustatoma jauniems pacientams, paguldytiems į ligoninę dėl ūminio pilvo skausmo.
Ūminio apendicito dažnis nuolat mažėjo nuo XX a. 5-ojo dešimtmečio pabaigos. Išsivysčiusiose šalyse ūminis apendicitas pasireiškia 5,7–50 pacientų 100 000 gyventojų per metus, o pikas – 10–30 metų amžiaus grupėje.[ 11 ],[ 12 ]
Buvo pranešta apie geografinius skirtumus: ūminio apendicito išsivystymo rizika per gyvenimą yra 9 % Jungtinėse Valstijose, 8 % Europoje ir 2 % Afrikoje.[ 13 ] Be to, yra didelių skirtumų tarp pacientų, sergančių ūminiu apendicitu, ligos eigos, sunkumo, radiologinio tyrimo ir chirurginio gydymo, o tai susiję su šalies pajamomis.[ 14 ]
Perforacijų dažnis svyruoja nuo 16 % iki 40 %, didesnis jaunesnėse amžiaus grupėse (40–57 %) ir vyresniems nei 50 metų pacientams (55–70 %). [ 15 ]
Kai kurie autoriai nurodo lyties polinkį visuose amžiaus grupėse, šiek tiek didesnį tarp vyrų, o dažnis per gyvenimą yra 8,6 % vyrams ir 6,7 % moterims.[ 16 ] Tačiau moterims apendicito operacija atliekama dažniau dėl įvairių ginekologinių ligų, kurios imituoja apendicitą.[ 17 ]
Remiantis gyventojų skaičiaus etnine statistika, apendicitas dažniau pasitaiko baltaodžiams, ne ispanakalbiams ir ispanakalbių kilmės žmonėms, o rečiau – juodaodžiams ir kitoms rasinėms-etninėms grupėms.[ 18 ] Tačiau duomenys rodo, kad mažumų grupėms yra didesnė perforacijos ir komplikacijų rizika.[ 19 ],[ 20 ]
Priežastys apendicitas
Manoma, kad apendicitas išsivysto dėl apendikso spindžio užsikimšimo, dažniausiai dėl limfoidinio audinio hiperplazijos, bet kartais dėl išmatų akmenų, svetimkūnių ar net helmintų. Užsikimšimas sukelia apendikso išsiplėtimą, greitą infekcijos, išemijos ir uždegimo vystymąsi.
Jei liga negydoma, atsiranda nekrozė, gangrena ir perforacija. Jei perforaciją uždengia taukinė, susidaro apendikulinis abscesas.
Jungtinėse Amerikos Valstijose ūminis apendicitas yra dažniausia ūminio pilvo skausmo, kuriam reikia chirurginio gydymo, priežastis.
Apendicito navikai, tokie kaip karcinoidiniai navikai, apendicito adenokarcinoma, žarnyno parazitai ir hipertrofinis limfinis audinys, yra žinomos apendicito obstrukcijos ir apendicito priežastys. Apendicitą taip pat gali pažeisti Krono liga arba opinis kolitas su pankolitu.
Vienas populiariausių klaidingų nuomonių yra Harry Houdini mirties istorija. Po netikėto smūgio į pilvą gandai, kad jo apendicitas plyšo, dėl to iš karto išsivystė sepsis ir mirtis. Faktai rodo, kad Houdini mirė nuo sepsio ir peritonito dėl plyšusios apendicito žarnos, tačiau tai neturėjo nieko bendra su smūgiu į pilvą. Tai labiau susiję su išplitusiu peritonitu ir ribotu veiksmingų antibiotikų prieinamumu. [ 21 ], [ 22 ] Apendicite yra aerobinių ir anaerobinių bakterijų, įskaitant Escherichia coli ir Bacteroides spp. Tačiau naujausi tyrimai, naudojant naujos kartos sekvenavimą, nustatė žymiai daugiau bakterijų tipų pacientams, sergantiems komplikuotu perforuotu apendicitu.
Kitos priežastys: akmenys, sėklos, parazitai, tokie kaip Enterobius vermcularis (spalinės), ir kai kurie reti navikai, tiek gerybiniai (gleiviniai navikai), tiek piktybiniai (adenokarcinoma, neuroendokrininiai navikai).[ 23 ]
Rizikos veiksniai
Tyrimų, susijusių su ūminiu apendicitu, yra nedaug. Tačiau kai kurie veiksniai, galintys turėti įtakos šios ligos išsivystymo tikimybei, yra demografiniai veiksniai, tokie kaip amžius, lytis, šeimos istorija, aplinkos ir mitybos veiksniai. Tyrimai rodo, kad ūminis apendicitas gali paveikti įvairaus amžiaus žmones, nors jis, atrodo, dažniau pasitaiko tarp paauglių ir jaunų suaugusiųjų, o didesnis sergamumas pastebimas vyrams.[ 24 ],[ 25 ] Kaip ir daugelio kitų ligų atveju, šeimos istorija vaidina svarbų vaidmenį ūminio apendicito atveju; įrodymai rodo, kad žmonės, kurių šeimoje yra buvę ūminio apendicito atvejų, turi didesnę riziką susirgti šia liga.[ 26 ] Su apendicitu siejami keli mitybos rizikos veiksniai, pavyzdžiui, mažai skaidulų turintis maistas, padidėjęs cukraus vartojimas ir sumažėjęs vandens suvartojimas.[ 27 ] Aplinkos veiksniai, susiję su apendicito vystymusi, yra oro tarša, alergenai, cigarečių dūmai ir virškinimo trakto infekcijos.[ 28 ], [ 29 ], [ 30 ]
Nauji duomenys rodo galimą koreliaciją tarp padidėjusios temperatūros ir ūminio apendicito, o tai rodo, kad aukšta temperatūra gali padidinti dehidratacijos sukeltos būklės išsivystymo tikimybę.[ 31 ]
Tyrimai taip pat parodė, kad pacientams, turintiems psichikos sutrikimų, kuriems kasdien skiriamos didelės antipsichozinių vaistų dozės, padidėja komplikuoto apendicito išsivystymo rizika.[ 32 ]
Simptomai apendicitas
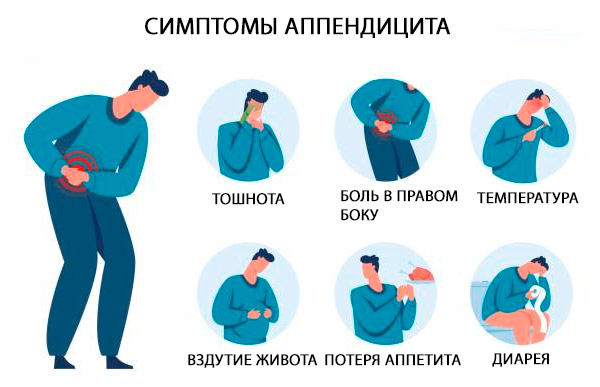
Klasikiniai ūminio apendicito simptomai yra skausmas epigastrinėje arba periumbilikalinėje srityje, lydimas trumpalaikio pykinimo, vėmimo ir anoreksijos; po kelių valandų skausmas persikelia į dešinįjį apatinį pilvo kvadrantą. Skausmą sustiprina kosulys ir judesiai. [ 33 ]
Klasikiniai apendicito požymiai lokalizuojasi tiesiai dešiniajame apatiniame pilvo kvadrante ir McBurney taške (taške, esančiame išorėje 1/3 linijos, jungiančios bambą ir priekinį viršutinį klubakaulio stuburą), kur skausmas jaučiamas staiga sumažėjus slėgiui palpacijos metu (pvz., Ščetkino-Blumbergo simptomas). [ 34 ]
Papildomi požymiai yra skausmas, atsirandantis dešiniajame apatiniame kvadrante palpuojant kairįjį apatinį kvadrantą (Rovsingo požymis), padidėjęs skausmas pasyviai lenkiant dešinįjį klubo sąnarį, dėl kurio susitraukia klubo raumenys (psoas požymis), arba skausmas, atsirandantis pasyviai sukantis sulenktą klubą į vidų (obturatoriaus požymis). Dažnai pasireiškia nedidelis karščiavimas [tiesiosios žarnos temperatūra 37,7–38,3 °C (100–101 °F)]. [ 35 ]
Deja, šie klasikiniai požymiai pastebimi kiek daugiau nei 50 % pacientų. Simptomai ir požymiai gali būti įvairūs.
Apendicito skausmas gali būti nelokalinis, ypač kūdikiams ir vaikams. Jautrumas gali būti išplitęs arba, retai, jo visai nebūti. Tuštinimasis paprastai būna retas arba jo visai nėra; jei atsiranda viduriavimas, reikia įtarti retrocekalinę apendicito vietą. Šlapime gali būti raudonųjų arba baltųjų kraujo kūnelių. Netipiniai simptomai dažni vyresnio amžiaus pacientams ir nėščioms moterims; ypač skausmas ir vietinis jautrumas gali būti nestiprūs.[ 36 ]
Ūminio apendicito pasireiškimo anatominiai aspektai
Apendiksas yra vamzdinė struktūra, prisitvirtinanti prie aklosios žarnos pagrindo toje vietoje, kur įeina taeniae coli. Suaugusiesiems jis yra maždaug 8–10 cm ilgio ir yra neišsivysčiusi didžiosios aklosios žarnos distalinė dalis, būdinga ir kitiems gyvūnams. Žmonėms jis laikomas vestigialiniu organu, o ūminis šios struktūros uždegimas vadinamas ūminiu apendicitu.
Retrocekalinė/retrokolinė (75 %) – dažnai pasireiškia dešinės juosmens dalies skausmu, jautrumu apžiūros metu. Raumenų rigidiškumo ir jautrumo giliai palpuojant dažnai nebūna dėl apsaugos nuo viršutinio aklosios žarnos. Šioje padėtyje klubinis raumuo gali būti sudirgęs, dėl to gali lenktis klubas ir padidėti skausmas tiesiant klubą (klubo patempimo požymis).
Akloji žarna ir dubens sritis (20 %) – gali vyrauti skausmas virš gaktos ir padažnėjęs šlapinimasis. Dėl tiesiosios žarnos dirginimo gali atsirasti viduriavimas. Pilvo jautrumo gali nebūti, tačiau dešinėje pusėje gali būti tiesiosios žarnos ar makšties jautrumas. Šlapimo tyrime gali būti mikroskopinės hematūrijos ir leukocitų.
Prieš ir po klubinės žarnos (5 %) – požymių ir simptomų gali nebūti. Vėmimas gali būti stipresnis, o dėl distalinės klubinės žarnos dirginimo gali atsirasti viduriavimas.
Apendicito simptomai vaikams
Vaikams apendicito simptomai priklauso nuo amžiaus grupių. [ 37 ] Naujagimiams ir kūdikiams jis retas ir sunkiai diagnozuojamas. [ 38 ] Paprastai jis pasireiškia pilvo išsipūtimu, vėmimu, viduriavimu, apčiuopiamu pilvo dariniu ir dirglumu. [ 39 ] Apžiūros metu dažnai nustatoma dehidratacija, hipotermija ir kvėpavimo sutrikimas, todėl gydytojui apendicito diagnozė mažai tikėtina. Ikimokyklinio amžiaus vaikams iki 3 metų paprastai pasireiškia vėmimas, pilvo skausmas, daugiausia difuzinis karščiavimas, viduriavimas, sunkumai vaikštant ir dešinės kirkšnies sustingimas. [ 40 ] Tyrimo metu tiesiosios žarnos tyrimo metu gali būti nustatytas pilvo išsipūtimas, sustingimas arba darinys. [ 41 ] 5 metų ir vyresniems vaikams dažniau pasireiškia klasikiniai simptomai, įskaitant migruojantį pilvo skausmą, anoreksiją, pykinimą ir vėmimą. Klinikinio įvertinimo metu nustatomas karščiavimas ir tachikardija, susilpnėję žarnyno garsai ir dešiniojo apatinio kvadranto jautrumas, o tai padidina diagnozės tikimybę šioje amžiaus grupėje.[ 42 ] Ūminio apendicito pasireiškimas mažiems vaikams paprastai būna netipiškas, sutampančiais simptomais, imituojančiais kitas sistemines ligas, todėl dažnai diagnozuojama klaidinga diagnozė ir atsiranda komplikacijų, dėl kurių padidėja sergamumas. Be to, jaunesnis amžius yra gerai žinomas nepageidaujamų komplikacijų, susijusių su komplikuotu apendicitu, rizikos veiksnys.[ 43 ]
Tipiški apendicito simptomai suaugusiesiems yra migruojantis skausmas dešinėje klubakaulio duobėje, anoreksija, pykinimas su vėmimu arba be jo, karščiavimas ir lokalizuotas / generalizuotas sąstingis.[ 44 ],[ 45 ] Klasikinė simptomų seka apima neryškų bambos skausmą, anoreksiją / pykinimą / trumpalaikį vėmimą, migruojantį skausmą dešiniajame apatiniame kvadrante ir nedidelį karščiavimą.
Netipiniai apendicito požymiai ir simptomai
Be tipiško apendicito pasireiškimo, gali būti pastebėti ir netipiniai požymiai bei simptomai. Tai gali būti kairėje pusėje esantis pilvo skausmas, lokalizuotas kairiajame viršutiniame kvadrante. Nors kairėje pusėje esantis apendicitas yra gana retas, pasireiškiantis maždaug 0,02 % suaugusiųjų populiacijos, jis dažniau pasitaiko žmonėms, sergantiems žarnyno malrotacija arba apversta žarna.[ 46 ] Apendicitas taip pat susijęs su viduriavimu kaip netipišku išplitusio apendicito simptomu, ypač pacientams, sergantiems tarpžarniniais abscesais.[ 47 ]
Vaikams simptomai paprastai būna neaiškūs, todėl diagnozę sunku nustatyti remiantis anamneze ir apžiūra. Netipiškas apendicito pasireiškimas vaikams gali pasireikšti skausmu ir jautrumu visame dešiniajame šone, besitęsiančiame nuo dešiniojo viršutinio kvadranto iki dešiniosios klubakaulio duobės. Tai gali būti aklosios žarnos nusileidimo sustojimo pasekmė, kai akloji žarna yra po kepenimis.[ 48 ] Suaugusiems vyrams gali pasireikšti netipiški apendicito simptomai, tokie kaip stiprus dešinės pusės hemiplegijos skausmas, kuris vėliau tampa lengvu, išplitusiu pilvo skausmu. Tuo tarpu moterims gali pasireikšti urogenitalinės sistemos sutrikimai, tokie kaip šlaunies jautrumas su dariniu ir viduriavimas.[ 49 ],[ 50 ] Vyresnio amžiaus žmonėms apendicitas gali pasireikšti netipiškai kaip įstrigusi kirkšnies išvarža su nespecifiniais simptomais.[ 51 ]
Nėščiosioms dažniau pasireiškia netipiniai skundai, tokie kaip gastroezofaginis refliuksas, bendras negalavimas, dubens skausmas, diskomfortas epigastriniame regione, nevirškinimas, pilvo pūtimas, dizurija ir pakitusi tuštinimosi tvarka.[ 52 ] Be to, fizinės apžiūros rezultatai yra sudėtingi ir nenormalūs, nes pilvas yra išsipūtęs, todėl padidėja atstumas tarp uždegiminės ataugos ir pilvaplėvės, todėl maskuojamas rigidiškumas ir sumažėjęs jautrumas. Vėlyvuoju nėštumo laikotarpiu ataugas gali pasislinkti į viršutinę pilvo dalį dėl padidėjusios gimdos, sukeldamas viršutinio pilvo skausmą.[ 53 ] Tačiau, nepaisant gestacinio amžiaus, viršutinio pilvo skausmas išlieka dažniausias ūminio apendicito klinikinis požymis nėštumo metu. [ 54 ] Leukocitozė gali būti nepatikimas ūminio apendicito rodiklis nėščioms moterims dėl fiziologinės leukocitozės nėštumo metu. Tyrimai parodė, kad nėščioms moterims apendicitas pasireiškia rečiau nei nenėščioms moterims. Tačiau antrąjį trimestrą ūminio apendicito išsivystymo rizika yra didesnė. [ 55 ]
Komplikacijos ir pasekmės
Vyraujanti mikrobų flora, susijusi su ūminiu apendicitu, yra E. coli, Kleibciella, Proteus ir Bacteroides (Altemeier 1938 [ 56 ]; Leigh 1974 [ 57 ]; Bennion 1990 [ 58 ]; Blewett 1995 [ 59 ]). Šie mikrobai gali sukelti pooperacinę infekciją, priklausomai nuo apendicito uždegimo laipsnio, chirurginės technikos ir operacijos trukmės. [ 60 ]
Apendikso perforacija
Apendicito perforacija yra susijusi su padidėjusiu sergamumu ir mirtingumu, palyginti su neperforuojančiu ūminiu apendicitu. Mirtingumo rizika sergant ūminiu, bet negangreniniu ūminiu apendicitu yra mažesnė nei 0,1 %, tačiau sergant gangreniniu ūminiu apendicitu rizika padidėja iki 0,6 %. Kita vertus, perforuoto ūminio apendicito mirtingumas yra didesnis – apie 5 %. Dabar daugėja įrodymų, leidžiančių manyti, kad perforacija nebūtinai yra neišvengiama apendicito obstrukcijos pasekmė, o vis daugiau įrodymų rodo ne tik tai, kad ne visiems pacientams, sergantiems apendicitu, išsivysto perforacija, bet ir kad liga netgi gali dažnai išnykti.[ 61 ]
Pooperacinė žaizdos infekcija
Pooperacinės žaizdos infekcijos dažnis nustatomas pagal intraoperacinį žaizdos užterštumą. Infekcijos dažnis svyruoja nuo < 5 % esant paprastam apendicitui iki 20 % esant perforacijai ir gangrenai. Nustatyta, kad perioperacinių antibiotikų vartojimas sumažina pooperacinių žaizdų infekcijų dažnį.
Pilvo ertmės arba dubens abscesai
Pooperaciniu laikotarpiu, kai pilvaplėvės ertmė yra labai užteršta, gali susidaryti intraabdominaliniai arba dubens abscesai. Pacientas karščiuoja, o diagnozę galima patvirtinti ultragarsu arba KT skenavimu. Abscesus galima gydyti radiologiškai naudojant kiaulės uodegos drenažą, nors dubens abscesams gali prireikti atviro arba tiesiosios žarnos drenažo. Įrodyta, kad perioperacinių antibiotikų vartojimas sumažina abscesų dažnį.
Peritonitas
Jei apendicitas plyšta, pilvo ertmės gleivinė (pilvaplėvė) užsikrečia bakterijomis. Ši būklė vadinama peritonitu.
Peritonito simptomai gali būti šie:
- stiprus, nuolatinis pilvo skausmas;
- jaustis blogai arba sirgti;
- aukšta temperatūra;
- padidėjęs širdies susitraukimų dažnis;
- dusulys su greitu kvėpavimu;
- pilvo pūtimas.
Jei peritonitas negydomas nedelsiant, jis gali sukelti ilgalaikių problemų ir net mirtinų pasekmių.
Diagnostika apendicitas
Alvarado skalė gali būti naudojama pacientams, kuriems pasireiškia apendicito simptomai, stratifikuoti; skalės patikimumas konkrečiose pacientų grupėse ir skirtingais momentais vis dar neaiškus. Alvarado skalė yra naudingas diagnostinis „išskyrimo“ skalė, kurios riba visoms pacientų grupėms yra 5. Ji yra gerai sukalibruota vyrams, nenuosekli vaikams ir pervertina apendicito tikimybę moterims visose rizikos grupėse.[ 62 ]
Alvarado skalė leidžia stratifikuoti pacientų, kenčiančių nuo pilvo skausmo, riziką, susiejant apendicito tikimybę su rekomendacijomis dėl išrašymo, stebėjimo ar operacijos.[ 63 ] Kai apendicito tikimybė yra tarpinė, rekomenduojami tolesni tyrimai, tokie kaip ultragarsas ir kompiuterinė tomografija (KT).[ 64 ] Tačiau laiko uždelsimas, didelė kaina ir kintamas vaizdavimo procedūrų prieinamumas reiškia, kad Alvarado skalė gali būti vertinga diagnostinė priemonė, kai įtariama, kad apendicitas yra pagrindinė ūminio pilvo skausmo priežastis, ypač mažai išteklių turinčiose įstaigose, kur vaizdavimo tyrimai nėra prieinami.
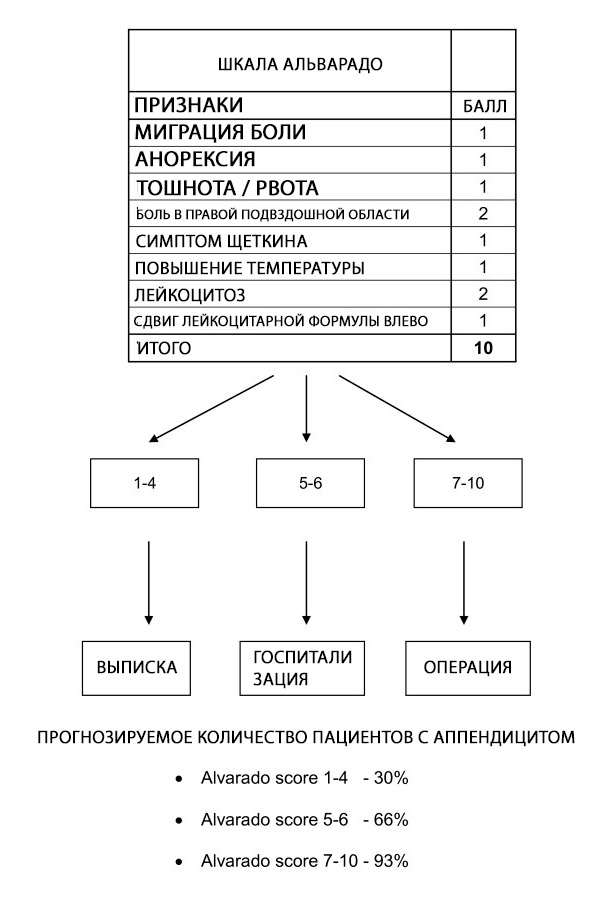
Nors Alvarado skalė nėra specifiška AA diagnozei, ribinis balas <5 yra pakankamai jautrus, kad būtų galima atmesti ūminį apendicitą (99 % jautrumas). Taigi, Alvarado skalė gali būti naudojama siekiant sumažinti pacientų, įtariamų ūminiu apendicitu, buvimo skubios pagalbos skyriuje trukmę ir radiacijos poveikį. Tai patvirtina didelis retrospektyvus kohortos tyrimas, kuriame nustatyta, kad 100 % vyrų, kurių Alvarado skalė yra 9 ar didesnė, ir 100 % moterų, kurių Alvarado skalė yra 10, ūminį apendicitą patvirtino chirurginė patologija. Priešingai, operacijos metu ūminis apendicitas buvo diagnozuotas 5 % ar mažiau moterų, kurių Alvarado skalė yra 2 ar mažesnė, ir 0 % vyrų, kurių Alvarado skalė yra 1 ar mažesnė.[ 65 ]
Vis dėlto Alvarado skalė neatskiria komplikuoto nuo nesudėtingo ūminio apendicito vyresnio amžiaus pacientams ir, atrodo, yra mažiau jautri ŽIV infekuotiems pacientams.[ 66 ],[ 67 ]
RIPASA (Raja Isteri Pengiran Anak Saleh apendicito) skalė Azijos ir Artimųjų Rytų populiacijose parodė geresnį jautrumą ir specifiškumą nei Alvarado skalė. Malik ir kt. neseniai paskelbė pirmąjį tyrimą, kuriame buvo įvertintas RIPASA skalės naudingumas prognozuojant ūminį apendicitą Vakarų populiacijoje. Sudariusi 7,5 skalės vertę (balas, rodantis ūminį apendicitą Rytų populiacijoje), RIPASA skalė parodė pagrįstą jautrumą (85,39 %), specifiškumą (69,86 %), teigiamą prognozinę vertę (84,06 %), neigiamą prognozinę vertę (72,86 %) ir diagnostinį tikslumą (80 %) Airijos pacientams, kuriems įtariama AA, ir buvo tikslesnė nei Alvarado skalė.[ 68 ]
Suaugusiųjų apendicito skalė (AAS) pacientus suskirsto į tris grupes: didelės, vidutinės ir mažos ūminio apendicito išsivystymo rizikos. Šis skalė pasirodė esanti patikima pacientų suskirstymo į atrankinius vaizdinius tyrimus priemonė, todėl neigiamų apendektomijų skaičius yra mažas. Perspektyviniame tyrime, kuriame dalyvavo 829 suaugusieji, kuriems kliniškai įtariamas ūminis apendicitas, 58 % pacientų, kuriems histologiškai patvirtintas ūminis apendicitas, turėjo bent 16 balų balą ir buvo priskirti didelės tikimybės grupei, kurios specifiškumas buvo 93 %. Pacientai, kurių balas buvo mažesnis nei 11, buvo priskirti prie pacientų, kuriems ūminio apendicito tikimybė yra maža. Tik 4 % pacientų, sergančių ūminiu apendicitu, balas buvo mažesnis nei 11, ir nė vienas iš jų neturėjo ūminio apendicito komplikacijų. Priešingai, 54 % pacientų, kuriems nebuvo AA, balas buvo mažesnis nei 11. Plotas po ROC kreive buvo žymiai didesnis, kai naujas balas siekė 0,882, palyginti su Alvarado balo AUC – 0,790 ir AIR – 0,810.[ 69 ]
Alvarado skalė nėščioms moterims gali būti didesnė dėl didesnių leukocitų verčių ir pykinimo bei vėmimo dažnio, ypač pirmąjį trimestrą, todėl tikslumas yra mažesnis, palyginti su nenėščiomis moterimis. Tyrimai rodo, kad Alvarado skalės jautrumas (7 balų riba) nėščioms moterims yra 78,9 %, o specifiškumas – 80,0 %.[ 70 ],[ 71 ] RIPASA skalės specifiškumas (7,5 balo riba) yra 96 %, tačiau tai reikia patikrinti atliekant didesnius tyrimus. Nėra Alvarado skalės tyrimų, kurie leistų atskirti nesudėtingą ir komplikuotą AA nėštumo metu.
Esant klasikiniams simptomams ir požymiams, diagnozė nustatoma kliniškai. Tokiems pacientams laparotomijos atidėliojimas dėl papildomų instrumentinių tyrimų tik padidina perforacijos ir vėlesnių komplikacijų tikimybę. Pacientams, kurių duomenys netipiški arba abejotini, instrumentiniai tyrimai turėtų būti atliekami nedelsiant.
Kontrastinė KT yra pakankamai tiksli diagnozuojant apendicitą ir gali patikrinti kitas ūminio pilvo skausmo priežastis. Laipsniškas kompresinis ultragarsas paprastai gali būti atliekamas greičiau nei KT, tačiau tyrimą kartais riboja dujų buvimas žarnyne ir jis yra mažiau informatyvus diferencinėje diagnostikoje, nustatant ne apendiksinio skausmo priežastis. Šių tyrimų naudojimas sumažino neigiamų laparotomijų procentą.
Diagnozei nustatyti gali būti naudojama laparoskopija; šis tyrimas ypač naudingas moterims, kenčiančioms nuo nepaaiškinamų apatinės pilvo dalies skausmų. Laboratoriniai tyrimai paprastai rodo leukocitozę (12 000–15 000/μl), tačiau šie duomenys labai svyruoja; leukocitų skaičius neturėtų būti naudojamas kaip kriterijus apendicitui atmesti.
Skubios pagalbos skyriaus gydytojas neturėtų skirti jokių skausmą malšinančių vaistų pacientui, kol pacientą apžiūrės chirurgas. Skausmą malšinantys vaistai gali maskuoti pilvaplėvės požymius ir atidėti diagnozę ar net sukelti apendikso plyšimą.
Laboratoriniai tyrimai
Laboratoriniai matavimai, įskaitant bendrą leukocitų (Leukocitų) skaičių, neutrofilų procentinę dalį ir C reaktyviojo baltymo (CRB) koncentraciją, yra būtini norint tęsti diagnostiką pacientams, kuriems įtariamas ūminis apendicitas.[ 72 ] Klasikiniu būdu padidėjęs leukocitų (Leukocitų) skaičius su poslinkiu į kairę ar bandemija arba be jų, yra nustatytas, tačiau iki trečdalio pacientų, sergančių ūminiu apendicitu, leukocitų skaičius yra normalus. Šlapime dažnai aptinkami ketonai, o C reaktyviojo baltymo kiekis gali būti padidėjęs. Normalių leukocitų ir CRP rezultatų derinys turi 98 % specifiškumą, kad būtų galima atmesti ūminį apendicitą. Be to, leukocitų ir CRP rezultatai turi teigiamą prognozinę vertę diferencijuojant neuždegiminį, nesudėtingą ir komplikuotą apendicitą. Tiek CRP, tiek leukocitų kiekio padidėjimas koreliuoja su žymiai padidėjusia komplikuoto apendicito tikimybe. Apendicito išsivystymo tikimybė pacientui, kurio leukocitų ir CRP vertės yra normalios, yra labai maža. [ 73 ] 10 000 ląstelių/mm^3 leukocitų skaičius pacientams, sergantiems ūminiu apendicitu, yra gana nuspėjamas; tačiau pacientams, sergantiems komplikuotu apendicitu, šis skaičius bus padidėjęs. Atitinkamai, 17 000 ląstelių/mm^3 ar didesnis leukocitų skaičius yra susijęs su ūminio apendicito komplikacijomis, įskaitant perforuotą ir gangreninį apendicitą.
Vizualizacija
Apendicitas tradiciškai diagnozuojamas klinikine forma. Tačiau diagnostikos veiksmams atlikti naudojami keli vaizdo gavimo metodai, įskaitant pilvo ertmės KT, ultragarsą ir MRT.
Kompiuterinė tomografija
Pilvo ertmės KT apendicito diagnozei tikslumas yra >95 %, todėl šis tyrimas vis dažniau naudojamas. KT apendicito kriterijai apima padidėjusį apendicitą (>6 mm skersmens), sustorėjusią apendicito sienelę (>2 mm), riebalų sankaupas aplink apendicitą, apendicito sienelės sustiprėjimą ir apendicito akmenų buvimą (maždaug 25 % pacientų). Daugeliu apendicito atvejų neįprasta matyti orą ar kontrastinę medžiagą apendicito spindyje dėl spindžio išsiplėtimo ir galimo užsikimšimo. Nesugebėjimas vizualizuoti apendicito neatmeta apendicito. Ultragarsas yra mažiau jautrus ir specifiškas nei KT, tačiau gali būti naudingas siekiant išvengti jonizuojančiosios spinduliuotės vaikams ir nėščioms moterims. MRT taip pat gali būti naudingas nėščioms moterims, kurioms įtariamas apendicitas ir ultragarso rezultatas neaiškus. Klasikiškai geriausias būdas diagnozuoti ūminį apendicitą yra surinkus gerą anamnezę ir atlikus išsamų fizinį tyrimą, kurį atlieka patyręs chirurgas; tačiau labai lengva atlikti KT tyrimą skubios pagalbos skyriuje. Įprasta, kad ūminiam apendicitui diagnozuoti daugiausia remiamasi KT tyrimais. Kartais apendicitozė aptinkama atsitiktinai atliekant įprastinius rentgeno ar kompiuterinės tomografijos tyrimus.
KT tyrimas rodo uždegiminę masę dešinėje klubakaulio duobėje, kurią sukėlė ūminis apendicitas.
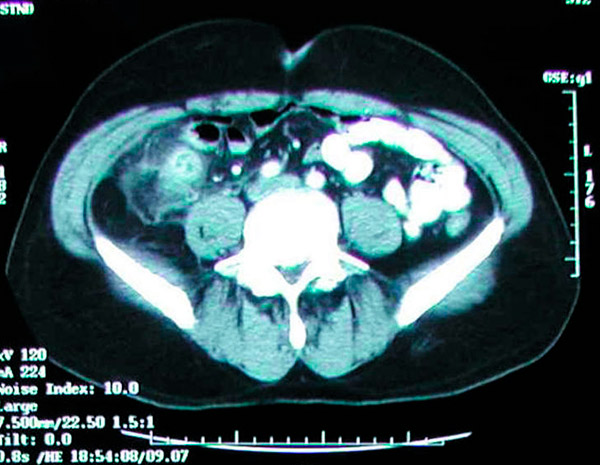
Pagrindinis pilvo ir dubens KT tyrimo rūpestis yra radiacijos poveikis; tačiau vidutinė radiacijos dozė, gaunama atliekant įprastą KT tyrimą, neviršys 4 mSv, o tai yra šiek tiek daugiau nei foninė spinduliuotė, kuri siekia beveik 3 mSv. Nepaisant didesnės KT vaizdų, gautų esant maksimaliai 4 mSv radiacijos dozei, skiriamosios gebos, mažesnės dozės neturės įtakos klinikiniams rezultatams. Be to, pacientams, kuriems įtariamas ūminis apendicitas, atliekant pilvo ir dubens KT su intraveniniu kontrastiniu tyrimu, priimtinas glomerulų filtracijos greitis (GFR) turėtų būti 30 ml/min. ar didesnis. Šiems pacientams apendicito išsivystymo rizika yra didesnė nei bendroje populiacijoje. Šiems pacientams reikėtų apsvarstyti profilaktinę apendektomiją. Tyrimai taip pat parodė, kad apendicitų dažnis apendektomijos mėginiuose, atliktuose dėl ūminio apendicito, svyruoja nuo 10 % iki 30 %. [ 74 ], [ 75 ], [ 76 ]
Ultragarsinė echografija
Pilvo ultragarsas yra plačiai naudojamas ir prieinamas pirminis pacientų, kenčiančių nuo ūminio pilvo skausmo, įvertinimas. Specifinis suspaudžiamumo indeksas, mažesnis nei 5 mm skersmens, naudojamas apendicitui atmesti. Priešingai, tam tikri požymiai, įskaitant didesnį nei 6 mm priekinį užpakalinį skersmenį, apendicitolitus ir nenormaliai padidėjusį periapendinio audinio echogeniškumą, rodo ūminį apendicitą. Pagrindiniai rūpesčiai, susiję su pilvo ultragarso naudojimu galimai ūminio apendicito diagnozei įvertinti, yra būdingi sonografijos apribojimai nutukusiems pacientams ir operatoriaus priklausomybė nustatant įtartinus požymius. Be to, laipsnišką suspaudimą sunku toleruoti pacientams, sergantiems peritonitu.[ 77 ]
MRT
Nepaisant didelio MRT jautrumo ir specifiškumo nustatant ūminį apendicitą, atliekant pilvo srities MRT yra didelių problemų. Pilvo srities MRT tyrimas yra ne tik brangus, bet ir reikalauja aukšto lygio patirties interpretuojant rezultatus. Todėl jo indikacijos daugiausia apsiriboja specialiomis pacientų grupėmis, įskaitant nėščias moteris, kurioms kyla nepriimtina radiacijos poveikio rizika. [ 78 ]
Ką reikia išnagrinėti?
Kaip patikrinti?
Diferencialinė diagnostika
Diferencinė diagnozė apima Krono ileitą, mezenterinį adenitą, aklosios žarnos divertikulo uždegimą, Mittelschmerz sindromą, salpingitą, kiaušidžių cistos plyšimą, negimdinį nėštumą, kiaušintakių ir kiaušidžių abscesą, raumenų ir kaulų sutrikimus, endometriozę, dubens uždegiminę ligą, gastroenteritą, dešinės pusės kolitą, inkstų dieglius, inkstų akmenis, dirgliosios žarnos ligą, sėklidės susisukimą, kiaušidės susisukimą, apvaliųjų raiščių sindromą, epididimitą ir kitas neaiškias virškinimo trakto problemas. Norint atmesti diferencines diagnozes, būtina išsami ligos istorija ir problemai skirtas fizinis tyrimas. Todėl neseniai įvykusi virusinė infekcija paprastai rodo ūminį mezenterinį adenitą ir stiprėjantį stiprų kaklo jautrumą transvaginalinio tyrimo metu, kuris dažnai pastebimas sergant dubens uždegimine liga. Viena iš sudėtingų diferencinių diagnozių yra ūminė Krono liga. Nors teigiama Krono ligos anamnezė praeityje gali padėti išvengti nereikalingų chirurginių procedūrų, Krono liga pirmą kartą gali pasireikšti ūmiai, imituodama ūminį apendicitą. Uždegusios klubinės žarnos buvimas operacijos metu turėtų sukelti įtarimą dėl Krono ligos kartu su kitomis bakterinėmis ūminio ileito priežastimis, įskaitant Yersinia arba Campylobacter ileitą. Pageidaujamas metodas yra apendektomija, net jei nėra ūminio apendicito požymių. Tačiau pacientams, kuriems yra ileito požymių kartu su aklosios žarnos uždegimu, apendektomija yra kontraindikuotina, nes tai dar labiau apsunkins procedūrą. [ 79 ]
Su kuo susisiekti?
Gydymas apendicitas
Neoperacinio gydymo (NOG) tikslas – leisti pacientams išvengti operacijos naudojant antibiotikus.[ 80 ] Ankstyvieji tyrimai, atlikti šeštajame dešimtmetyje, pranešė apie sėkmingą ūminio apendicito gydymą vien antibiotikais ir rekomendavo gydyti apendicitą, kurio simptomai trunka trumpiau nei 24 valandas.[ 81 ],[ 82 ] Pastaraisiais metais vėl susidomėjimas NOG nekomplikuoto ūminio apendicito atveju, kai keli tyrimai rodo sėkmingą maždaug 65 % atvejų gydymą vien antibiotikais. Tačiau tokie tyrimai kaip APPAC, ACTUAA ir metaanalizės parodė nevienodus rezultatus: trumpalaikio ir ilgalaikio NOG nesėkmės rodiklis svyravo nuo 11,9 % iki 39,1 %. [ 83 ] Be to, NOG naudojimo komplikuoto apendicito atveju tyrimų yra nedaug, tačiau jie parodė, kad nors jis gali būti sėkmingas, jis susijęs su padidėjusiu pakartotinio hospitalizacijos dažniu ir ilgesne hospitalizacija. [ 84 ], [ 85 ]
Ūminio apendicito gydymas susideda iš uždegiminės ataugos pašalinimo; kadangi mirtingumas didėja kuo vėliau pradedamas gydymas, 10 % neigiamų apendektomijų rodiklis laikomas priimtinu. Chirurgas paprastai pašalina ataugą, net jei ji yra perforuota. Kartais sunku nustatyti ataugos vietą: tokiais atvejais ataugas paprastai yra už aklosios ar klubinės žarnos arba už gaubtinės žarnos dešiniojo šono žarnų pasaito.
Apendektomijos kontraindikacijos yra uždegiminė žarnyno liga, pažeidžianti akląją žarną. Tačiau terminalinio ileito atvejais, kai akloji žarna nepažeista, apendiksas turėtų būti pašalintas.
Prieš pašalinant apendicitą, reikia į veną leisti antibiotikų. Pirmenybė teikiama trečios kartos cefalosporinams. Esant nesunkiam apendicitui, daugiau antibiotikų nereikia. Įvykus perforacijai, antibiotikų terapija turi būti tęsiama tol, kol paciento temperatūra ir leukocitų skaičius normalizuosis (maždaug 5 dienos). Jei operacija neįmanoma, antibiotikai, nors ir ne gydymas, žymiai pagerina išgyvenamumą. Be operacijos ar antibiotikų terapijos mirtingumas siekia daugiau nei 50 %.
Skubios pagalbos skyriuje pacientas neturėtų vartoti skysčių per burną (NPO) ir turėtų būti hidratuojamas į veną kristaloidais, o antibiotikai turėtų būti leidžiami į veną, kaip nurodė chirurgas. Sutikimas yra chirurgo atsakomybė. Auksinis standartinis ūminio apendicito gydymas yra apendektomija. Laparoskopinė apendektomija yra tinkamesnė nei atviras metodas. Dauguma nesudėtingų apendektomijų atliekamos laparoskopiškai. Keli tyrimai palygino laparoskopinės apendektomijos grupės ir pacientų, kuriems buvo atlikta atvira apendektomija, rezultatus. Rezultatai parodė mažesnį žaizdų infekcijos dažnį, sumažėjusį pooperacinių analgetikų poreikį ir trumpesnį pooperacinį hospitalizavimą pirmojoje grupėje. Pagrindinis laparoskopinės apendektomijos trūkumas yra ilgesnis operacijos laikas.[ 86 ]
Veikimo laikas
Neseniai atliktame retrospektyviniame tyrime nenustatytas reikšmingas komplikacijų dažnio skirtumas tarp ankstyvos (<12 valandų po operacijos) ir vėlyvos (12–24 valandų) apendektomijos.[ 87 ] Tačiau neatsižvelgiama į faktinį laiką nuo simptomų atsiradimo iki operacijos, kuris gali turėti įtakos perforacijos dažniui.[ 88 ] Praėjus pirmosioms 36 valandoms nuo simptomų atsiradimo, vidutinis perforacijos dažnis yra 16–36 %, o perforacijos rizika yra 5 % kas kitas 12 valandų.[ 89 ] Todėl, nustačius diagnozę, apendektomija turėtų būti atliekama nedelsiant.
Laparoskopinė apendektomija
Absceso ar išplitusios infekcijos atvejais gali prireikti atviro metodo. Laparoskopinis metodas yra mažiau skausmingas, greitesnis atsigavimas ir galimybė ištirti didesnę pilvo dalį per mažus pjūvius. Situacijose, kai yra žinomas perforuotos apendicito abscesas, gali prireikti perkutaninės drenažo procedūros, kurią paprastai atlieka intervencinis radiologas. Tai stabilizuoja paciento būklę ir suteikia laiko uždegimui nuslūgti, leidžiant vėliau atlikti mažiau sudėtingą laparoskopinę apendektomiją. Gydytojai pacientams taip pat skiria plataus spektro antibiotikus. Yra tam tikrų ginčų dėl antibiotikų vartojimo prieš operaciją nesudėtingo apendicito atveju. Kai kurie chirurgai mano, kad įprastas antibiotikų vartojimas šiais atvejais yra netinkamas, o kiti juos skiria įprastai.
Pacientams, sergantiems apendicito abscesu, kai kurie chirurgai kelias savaites tęsia antibiotikų vartojimą, o tada atlieka planinę apendektomiją. Plyšus apendicitui, procedūrą galima atlikti laparoskopiškai, tačiau būtinas platus pilvo ir dubens plovimas. Be to, trokaro įvedimo vietos gali tekti palikti atviras. Nemažai pacientų, kuriems įtariamas ūminis apendicitas, gali būti gydomi be komplikacijų taikant laparoskopinį metodą. Tačiau keli veiksniai lemia perėjimo prie atviro metodo poreikį. Vienintelis priešoperacinis nepriklausomas veiksnys, lemiantis perėjimą prie laparoskopinės apendektomijos, yra gretutinių ligų buvimas. Be to, keli intraoperaciniai radiniai, įskaitant periapendicialinį abscesą ir difuzinį peritonitą, yra nepriklausomi ne tik didesnio konversijos dažnio, bet ir reikšmingo pooperacinių komplikacijų padidėjimo prognozuotojai.[ 90 ]
Atvira apendektomija
Nors laparoskopinė apendektomija daugelyje centrų yra plačiai taikoma kaip pageidaujamas chirurginis ūminio apendicito gydymo metodas, atvira apendektomija vis tiek gali būti pasirinkta kaip praktiškas pasirinkimas, ypač gydant komplikuotą apendicitą su celiulitu ir pacientams, kuriems buvo atlikta chirurginė konversija nuo laparoskopinio metodo, daugiausia dėl galimų problemų, susijusių su prastu matomumu.
Alternatyvūs chirurginiai metodai
Neseniai buvo pristatyta keletas kitų alternatyvių chirurginių metodų, įskaitant natūralios angos transliuminalinę endoskopinę chirurgiją (NOTES) ir vieno pjūvio laparoskopinę chirurgiją (SILS). Idėja naudoti lankstų endoskopą patekti į virškinimo traktą arba makštį, o vėliau perpjauti minėtą organą, kad jis patektų į pilvo ertmę, yra įdomi alternatyva pacientams, kurie yra jautrūs kosmetiniams procedūrų aspektams. Vėliau tai buvo išbandyta sėkmingai atliekant transgastrinę apendektomiją dešimties Indijos pacientų grupėje. Pagrindiniai galimi apendektomijos, atliekamos naudojant NOTES, privalumai yra randų nebuvimas ir pooperacinio skausmo ribojimas. Atsižvelgiant į ribotą pacientų, kuriems atliekama apendektomija naudojant NOTES, skaičių, išsamus pooperacinių rezultatų palyginimas dar neįmanomas. Todėl pagrindinis šios technikos trūkumas yra poreikis ją derinti su laparoskopiniu metodu, siekiant užtikrinti tinkamą atitraukimą procedūros metu ir patvirtinti įėjimo vietos uždarymą. [ 91 ], [ 92 ], [ 93 ] Kaip chirurginė technika, SILS apendektomijai atliekama per bambos pjūvį arba jau esamą pilvo randą. Galimi SILS privalumai: sumažėjęs pooperacinis skausmas, poprocedūrinių žaizdų komplikacijos ir trumpesni nedarbingumo atostogos. [ 94 ] Tačiau iki 40 % pacientų vis tiek pereina prie tradicinės laparoskopijos tam tikru procedūros metu. Pagrindinis SILS trūkumas apendicito operacijos metu yra didesnė ilgalaikė komplikacija, susijusi su pjūvio išvarža.
Aptikus didelį uždegiminį ertmę užimantį pažeidimą, apimantį apendiksą, distalinę klubinę žarną ir akląją žarną, pageidautina atlikti viso pažeidimo rezekciją ir ileostomiją.
Pažengusiais atvejais, kai jau susidaręs perikolinis abscesas, pastarasis drenuojamas per odą įvestu vamzdeliu, kontroliuojant ultragarsu, arba atvira operacija (vėliau pavėluotai pašalinant apendiksą). Mekkelio divertikulas pašalinamas lygiagrečiai su apendikso šalinimu, tačiau tik tuo atveju, jei uždegimas aplink apendiksą netrukdo šiai procedūrai.
Daugiau informacijos apie gydymą
Prognozė
Laiku atliekant chirurginę intervenciją, mirtingumas yra mažesnis nei 1 %, o pasveikimas paprastai būna greitas ir visiškas. Komplikacijų atveju (perforacija ir absceso ar peritonito išsivystymas) prognozė yra blogesnė: galimos pakartotinės operacijos ir ilgas pasveikimas.

