Medicinos ekspertas
Naujos publikacijos
Gastrektomija
Paskutinį kartą peržiūrėta: 29.06.2025

Visas „iLive“ turinys yra peržiūrėtas medicinoje arba tikrinamas, kad būtų užtikrintas kuo didesnis faktinis tikslumas.
Mes turime griežtas įsigijimo gaires ir susiejamos tik su geros reputacijos žiniasklaidos svetainėmis, akademinių tyrimų institucijomis ir, jei įmanoma, medicininiu požiūriu peržiūrimais tyrimais. Atkreipkite dėmesį, kad skliausteliuose ([1], [2] ir tt) esantys numeriai yra paspaudžiami nuorodos į šias studijas.
Jei manote, kad bet koks mūsų turinys yra netikslus, pasenęs arba kitaip abejotinas, pasirinkite jį ir paspauskite Ctrl + Enter.
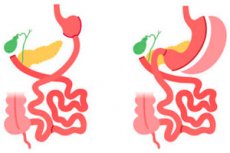
Gastrektomija yra chirurginė procedūra, kurios metu pašalinamas visas arba dalis skrandžio audinio. Gastrektomija gali būti atliekama dėl įvairių priežasčių ir skirtingu kiekiu, priklausomai nuo medicininio poreikio. Štai keletas gastrektomijos tipų:
- Dalinė gastrektomija: šios procedūros metu pašalinama tik viršutinė skrandžio dalis. Tai gali būti būtina, jei šioje srityje yra navikas ar opa. Dalinės gastrektomijos metu išsaugoma didžioji skrandžio dalis ir virškinimo sistema gali normaliai funkcionuoti.
- Gastrektomija su daliniu skrandžio pašalinimu: šios procedūros metu pašalinama dalis skrandžio, o likusi dalis prijungiama prie stemplės arba plonosios žarnos. Ji gali būti atliekama sergant skrandžio vėžiu ar kitomis ligomis, pažeidžiančiomis šį organą.
- Gastrektomija su visišku skrandžio pašalinimu (visiška gastrektomija): šiuo atveju pašalinamas visas skrandis, o stemplė sujungiama su plonąja žarna. Ši procedūra gali būti reikalinga skrandžio vėžio ar kitų rimtų skrandžio sutrikimų atvejais.
Gastrektomija gali turėti skirtingą poveikį pacientams, įskaitant virškinimo ir valgymo gebėjimų pokyčius. Žmonėms, kuriems buvo atlikta gastrektomija, po operacijos gali prireikti specialios dietos ir medicininės priežiūros. Ši procedūra paprastai atliekama esant sunkioms skrandžio ligoms ir tam tikrais atvejais gali pagerinti paciento sveikatą. [ 1 ]
Procedūros nuorodos
Ši operacija gali būti atliekama dėl įvairių indikacijų, įskaitant:
- Skrandžio vėžys: Gastrektomija dažnai naudojama skrandžio vėžiui gydyti. Priklausomai nuo vėžio stadijos, gali būti pašalintas tik navikas arba net visas skrandis.
- Polipai ir ikivėžinės būklės: Gastrektomija gali būti rekomenduojama, jei aptinkamos ikivėžinės būklės arba dideli polipai skrandyje, kurių negalima pašalinti kitais metodais.
- Nutukimas: Gastrektomija gali būti atliekama kaip nutukimo gydymo metodas pacientams, kurių kūno masės indeksas (KMI) yra didelis. Ši procedūra sumažina skrandžio dydį, dėl kurio gali sumažėti maisto suvartojimas ir sumažėti svoris.
- Nutukimas su gretutinėmis ligomis: gastrektomija taip pat gali būti rekomenduojama nutukusiems pacientams, sergantiems gretutinėmis ligomis, tokiomis kaip 2 tipo cukrinis diabetas ar arterinė hipertenzija, kurios gali pagerėti numetus svorio.
- Skrandžio opų komplikacijos: Kai kuriais atvejais, kai skrandžio opos sukelia komplikacijų, tokių kaip kraujavimas ar perforacija, gali prireikti gastrektomijos.
- Gastroparezė: Gastrektomija kartais gali būti naudojama gastroparezei, būklei, kai sumažėja skrandžio motorinė funkcija, kuri gali sukelti sunkių simptomų, gydyti.
Gastrektomija yra rimta chirurginė procedūra, ir sprendimą dėl jos atlikimo gydytojas turėtų priimti individualiai, remdamasis medicininėmis indikacijomis ir aptaręs pacientą.
Paruošimas
Pasiruošimas gastrektomijai vaidina pagrindinį vaidmenį operacijos sėkmei ir saugumui bei vėlesniam pasveikimui. Štai pagrindiniai pasiruošimo žingsniai:
Konsultacija su gydytoju:
- Pirmasis žingsnis – konsultacija su gydytoju, kuris atliks operaciją. Šios konsultacijos metu galite aptarti savo ligos istoriją, dabartinę sveikatos būklę, simptomus ir pageidavimus dėl operacijos.
Egzaminas ir testai:
- Jums gali būti paskirti įvairūs kraujo ir šlapimo laboratoriniai tyrimai, įskaitant bendrą kraujo tyrimą, biochemiją, koagulogramą ir kitus.
- Krūtinės ląstos rentgenograma ir eKG, siekiant įvertinti plaučius ir širdį.
- Norint išsamiau ištirti skrandį, gali prireikti gastrofibroskopijos arba skrandžio endoskopijos.
Skrandžio paruošimas:
- Jums gali būti patarta kelias dienas prieš operaciją valgyti skystą arba pusiau skystą maistą. Tai padės sumažinti skrandžio turinio tūrį ir padarys operaciją saugesnę.
Nutraukimas vartojant tam tikrus vaistus:
- Gydytojas gali paprašyti laikinai nutraukti tam tikrų vaistų, kurie gali paveikti kraujo krešėjimą ar kitus operacijos aspektus, vartojimą.
Pasirengimas anestezijai:
- Jei bus taikoma bendroji nejautra, prieš operaciją gali tekti trumpam pasninkauti (nevalgyti ir negerti vandens). Tai bus aptarta su anesteziologu.
Psichologinė pagalba:
- Gastrektomija gali paveikti paciento psichologinę savijautą. Svarbu aptarti savo lūkesčius ir rūpesčius su psichologu ar psichiatru, jei tinka.
Pooperacinio laikotarpio planas:
- Pasiruoškite specialiai dietai ir priežiūrai, kurios jums reikės po gastrektomijos. Aptarkite tai su savo gydytojais ir dietologais.
Palaikymas šeimai ir artimiesiems:
- Šeimos ir draugų palaikymas vaidina svarbų vaidmenį pasiruošimo ir pooperacinės reabilitacijos procese.
Sutikimo pasirašymas:
- Jums bus duotas informuotas sutikimas dėl operacijos, o tai reiškia, kad jūs visiškai suprantate operacijos riziką ir pasekmes.
Laikydamiesi medicininių patarimų:
- Svarbu laikytis visų gydytojo ir anesteziologo nurodymų, ypač dienomis prieš operaciją.
Pasiruošimas gastrektomijai reikalauja kruopštumo ir drausmės. Svarbu aptarti visus operacijos ir atsigavimo plano aspektus su savo medicinos komanda, kad būtumėte pasiruošę procedūrai ir sumažintumėte riziką.
Technika gastrektomijos
Toliau pateikiama bendra informacija apie gastrektomijos atlikimo techniką:
- Pasiruošimas operacijai:
- Prieš operaciją pacientui atliekamas išsamus sveikatos įvertinimas, įskaitant kraujo tyrimus, elektrokardiogramą ir kitus būtinus tyrimus.
- Prieš operaciją gali prireikti pasiruošimo, pavyzdžiui, maisto ir skysčių vartojimo apribojimo, siekiant sumažinti komplikacijų riziką.
- Anestezija: Pacientui atliekama bendroji anestezija, siekiant užtikrinti nejautrumą operacijos metu.
- Prieiga prie skrandžio: chirurgas atlieka mažus pjūvius skrandyje arba vieną didelį pjūvį, priklausomai nuo gastrektomijos tipo (laparoskopinės ar atviros). Laparoskopinė gastrektomija atliekama naudojant mažyčius instrumentus ir vaizdo kamerą, įkišamą per mažus pjūvius.
- Skrandžio izoliacija: chirurgas izoliuoja skrandį nuo likusios pilvo dalies, kad būtų galima atlikti pašalinimą.
- Skrandžio pašalinimas: pašalinamas pats skrandis. Pašalinimo būdas priklauso nuo gastrektomijos tipo:
- Visiškos gastrektomijos (gastrektomijos su visiška skrandžio rezekcija) metu skrandis visiškai pašalinamas.
- Vertikalios skrandžio rezekcijos (gastrektomijos, apimančios dalį skrandžio) metu pašalinama tik dalis skrandžio.
- Peržiūra: pašalinus skrandį, chirurgas apžiūri aplinkinius organus ir audinius, kad įsitikintų, jog nėra komplikacijų ar nutekėjimų.
- Virškinimo sistemos rekonstrukcija: pašalinus skrandį, sukuriamas naujas virškinimo būdas. Tai gali apimti stemplės tiesioginį sujungimą su žarnynu (ezofagojejadenoanastomozė), kad maistas galėtų patekti iš stemplės į žarnyną.
- Žaizdų uždarymas: chirurgas uždaro pilvo pjūvius arba odos siūlus po laparoskopinės gastrektomijos.
- Pooperacinė priežiūra: Po operacijos pacientui teikiama pooperacinė priežiūra ir stebėjimas, siekiant stebėti jo būklę ir išvengti komplikacijų.
Gastrektomijos tipai
Yra keletas skirtingų gastrektomijos tipų, priklausomai nuo pašalinto skrandžio kiekio ir pašalinimo vietos. Štai keletas iš jų:
Visiška gastrektomija
Visiška gastrektomija yra chirurginė procedūra, kurios metu pašalinamas visas skrandis. Ši operacija gali būti atliekama esant įvairioms medicininėms būklėms, įskaitant skrandžio vėžį, tam tikras ikivėžines ligas ir kitas medicinines būkles. Štai pagrindiniai visiškos gastrektomijos aspektai:
- Indikacijos: Pagrindinė visiškos gastrektomijos indikacija yra skrandžio vėžys, ypač tais atvejais, kai naviko negalima pašalinti nepašalinus viso skrandžio. Ji taip pat gali būti atliekama esant sunkioms skrandžio opoms ar ikivėžinėms būklėms.
- Procedūra: Visiškos gastrektomijos metu chirurgas pašalina visą skrandį. Pašalinus skrandį, viršutinė stemplės dalis (esofagus) tiesiogiai jungiasi su žarnynu, kad maistas būtų virškinamas ir slenka.
- Pooperacinis laikotarpis: Pacientams, kuriems atlikta visiška gastrektomija, reikalinga speciali pooperacinė priežiūra ir reabilitacija. Jie turi laikytis specialios dietos ir gyvenimo būdo, kad prisitaikytų prie skrandžio nebuvimo ir pakitusios virškinimo sistemos.
- Pasekmės: Visiška gastrektomija gali turėti reikšmingų pasekmių pacientui, įskaitant valgymo įpročių pokyčius, maistinių medžiagų įsisavinimą ir prisitaikymą prie naujo gyvenimo būdo. Po operacijos pacientams taip pat gali būti atliekami reguliarūs medicininiai vertinimai ir tolesni tyrimai.
- Galimos komplikacijos: Kaip ir bet kuri chirurginė procedūra, visiška gastrektomija nėra be rizikos ir komplikacijų. Tai gali būti infekcijos, kraujavimas, virškinimo sutrikimai ir kitos komplikacijos. Tačiau gydytojai stengiasi kuo labiau sumažinti riziką ir užtikrinti paciento gerovę.
Visiška gastrektomija yra sudėtinga operacija, atliekama tik esant rimtoms medicininėms indikacijoms. Sprendimą atlikti šią procedūrą turėtų priimti gydytojas, remdamasis išsamiu paciento apžiūros ir būklės įvertinimu. [ 2 ]
Gastrektomija su limfodisekcija.
Gastrektomija su limfinės disekcija yra chirurginė procedūra, kurios metu pašalinamas skrandis (visiška arba dalinė gastrektomija) ir atliekama limfinės disekcija, t. y. aplinkinių limfmazgių pašalinimas. Ši procedūra dažnai atliekama skrandžio vėžio atvejais, siekiant pašalinti naviką ir užkirsti kelią vėžio ląstelių plitimui į aplinkinius audinius ir limfmazgius.
Štai pagrindiniai su gastrektomija su limfodisekcija susiję punktai:
- Indikacijos: Pagrindinė gastrektomijos su limfinės disekcijos indikacija yra skrandžio vėžys. Ši procedūra taip pat gali būti atliekama stemplės vėžio atvejais, kai gali tekti pašalinti viršutinę skrandžio dalį.
- Gastrektomijos tipai: Yra keletas gastrektomijos tipų, įskaitant visišką gastrektomiją (viso skrandžio pašalinimą) ir dalinę gastrektomiją (tik dalies skrandžio pašalinimą). Pasirinktas tipas priklauso nuo naviko išplitimo ir individualių paciento savybių.
- Limfinės disekcija: limfinės disekcijos metu pašalinami limfmazgiai, esantys netoli skrandžio ir stemplės. Tai atliekama siekiant nustatyti ir pašalinti vėžio ląsteles, kurios galėjo išplisti limfinėje sistemoje.
- Pooperacinis atsigavimas: po gastrektomijos su limfodisekcija pacientams gali prireikti specialios dietos ir reabilitacijos. Laipsniškas maisto ir gyvenimo būdo pokyčių įdiegimas padės pacientams prisitaikyti prie naujos virškinimo aplinkos.
- Medicininis stebėjimas: Pacientams, kuriems atlikta gastrektomija, reikia nuolat stebėti jų būklę ir reaguoti į bet kokias komplikacijas.
Gastrektomija su limfodisekcija yra sudėtinga ir rimta chirurginė procedūra, kuriai atlikti reikalingas patyręs chirurgas ir gerai aprūpinta gydytojų komanda. Tai gali būti veiksmingas skrandžio vėžio gydymo būdas, ypač ankstyvosiose stadijose, tačiau jis turi savo riziką ir reikalauja kruopštaus dėmesio pooperacinei reabilitacijai bei paciento priežiūrai. [ 3 ], [ 4 ]
Tarpinė gastrektomija
Subtotalinė gastrektomija yra chirurginė procedūra, kurios metu pašalinama dalis skrandžio, bet ne visas skrandis. Šios procedūros metu chirurgas pašalina viršutinę skrandžio dalį (dažniausiai didesnį išlinkimą ir dalį skrandžio kūno), palikdamas apatinę skrandžio dalį, kuri jungiasi su dvylikapiršte žarna, nepažeistą. Subtotalinė gastrektomija gali būti atliekama dėl įvairių medicininių priežasčių, įskaitant skrandžio vėžį, opas, polipus ar kitas ligas, pažeidžiančias viršutinę skrandžio dalį. [ 5 ]
Svarbūs subtotalinės gastrektomijos aspektai:
- Viršutinės skrandžio dalies pašalinimas: chirurgas pašalina viršutinę skrandžio dalį, kuri gali apimti didesnį išlinkį, skrandžio kūną ir kartais viršutinę anatominio išlinkio dalį.
- Apatinės skrandžio dalies išsaugojimas: apatinė skrandžio dalis, vadinama anatominiu išlinkimu (gastroduodenine jungtimi), lieka nepažeista. Tai leidžia tęsti virškinimą ir kontroliuoti maisto slinkimą per skrandį.
- Virškinimo sistemos rekonstrukcija: pašalinus viršutinę skrandžio dalį, likęs skrandis sujungiamas su stemple arba žarnomis. Tai galima atlikti įvairiais metodais, įskaitant anatominę anastomozę (Roux anastomozę) ar kitus variantus.
- Pooperacinė priežiūra ir atsigavimas: Po subtotalinės gastrektomijos pacientui reikalinga speciali pooperacinė priežiūra ir dieta. Maistas gali patekti per likusią skrandžio ir stemplės dalį į žarnyną, tačiau tam gali prireikti keisti mitybą ir valgymo būdą.
Tarpinė gastrektomija gali būti veiksmingas tam tikrų viršutinės skrandžio dalies ligų gydymas, tačiau ji taip pat gali turėti įtakos paciento virškinimui ir valgymui. Todėl svarbu aptarti visus šios operacijos aspektus su savo chirurgu ir gauti patarimų dėl pooperacinės priežiūros ir dietos, siekiant geriausių rezultatų. [ 6 ]
Distalinė gastrektomija
Distalinė gastrektomija yra chirurginė procedūra, kurios metu pašalinama apatinė skrandžio dalis, o viršutinė dalis paliekama. Ši operacija gali būti atliekama dėl įvairių medicininių priežasčių, įskaitant skrandžio vėžio, skrandžio opų ar tam tikrų kitų viršutinės virškinimo trakto ligų gydymą. [ 7 ]
Distalinės gastrektomijos procesas paprastai apima šiuos veiksmus:
- Pjūvis: chirurgas padaro pjūvį paciento pilve, kad pasiektų skrandį ir aplinkines struktūras.
- Apatinės skrandžio dalies pašalinimas: chirurgas pašalina apatinę skrandžio dalį, kuri dažnai apima ir antralinę skrandžio dalį. Ji pašalinama vėžiniams navikams pašalinti arba kitoms ligoms gydyti.
- Anastomozės sukūrimas: pašalinus dalį skrandžio, chirurgas sukuria anastomozę tarp likusios viršutinės skrandžio dalies ir stemplės arba dvylikapirštės žarnos. Tai leidžia tęsti normalų maisto slinkimą ir virškinimą.
- Pjūvio uždarymas: sukurta anastomozė uždaroma chirurginiais siūlais arba kitais metodais, siekiant užtikrinti tvirtą sujungimą.
Distalinė gastrektomija gali būti atliekama kaip atvira chirurginė procedūra su dideliu pjūviu pilve arba naudojant laparoskopinius metodus (minimaliai invazinę chirurgiją), kurie gali sutrumpinti atsigavimo laikotarpį ir sumažinti komplikacijas po operacijos.
Po distalinės gastrektomijos pacientams gali prireikti keisti mitybą ir gyvenimo būdą, todėl jie turėtų laikytis gydytojų komandos rekomendacijų, kad sėkmingai prisitaikytų prie naujos aplinkos [ 8 ].
Kombinuota gastrektomija
Kombinuota gastrektomija yra chirurginė procedūra, kurios metu pašalinamas skrandis (gastrektomija) ir tuo pačiu metu pašalinami kiti aplinkiniai organai ar audiniai. Tai gali būti būtina, kai vėžys ar kita skrandžio liga išplinta į kaimynines struktūras ar organus.
Kombinuotos gastrektomijos tipas gali skirtis priklausomai nuo naviko vietos ir stadijos bei kitų veiksnių. Štai keletas kombinuotos gastrektomijos pavyzdžių:
- Gastrektomija su limfinės disekcija: tai kombinuota procedūra, kurios metu, be skrandžio pašalinimo, taip pat pašalinami aplinkiniai limfmazgiai. Tai atliekama siekiant nustatyti vėžio mastą ir užkirsti kelią jo tolesniam plitimui.
- Kombinuota gastrektomija su kepenų rezekcija: jei skrandžio vėžys išplito į kepenis, gali tekti pašalinti dalį kepenų kartu su skrandžiu.
- Kombinuota gastrektomija su blužnies rezekcija: jei navikas išplito į blužnį, gali tekti pašalinti blužnį kartu su skrandžiu.
- Kombinuota gastrektomija su kitų organų pašalinimu: kai kuriais atvejais navikas gali išplisti į kitus organus ar audinius, tokius kaip kepenys, kasa, žarnos ar kiti. Tokiais atvejais atliekama kombinuota gastrektomija su atitinkamų organų pašalinimu.
Kombinuotos gastrektomijos paprastai atliekamos mediciniškai sudėtingais atvejais, joms reikalingas ilgesnis pooperacinis atsigavimo laikotarpis ir ypatingas gydytojų komandos dėmesys. Pacientams, kuriems buvo atliktos šios procedūros, reikalingas ilgalaikis medicininis stebėjimas ir gydytojų rekomendacijų laikymasis, siekiant sėkmingos reabilitacijos.
Laparoskopinė gastrektomija.
Laparoskopinė gastrektomija yra chirurginė procedūra, kurios metu skrandis pašalinamas naudojant laparoskopinę (minimaliai invazinę) techniką. Laparoskopija leidžia chirurgams atlikti operaciją per mažus pjūvius pilvo sienelėje, naudojant specialius instrumentus ir kamerą vidaus organams vizualizuoti. [ 9 ]
Štai pagrindinės laparoskopinės gastrektomijos savybės:
- Indikacijos: pagrindinė laparoskopinės gastrektomijos indikacija yra skrandžio vėžys arba kitos skrandžio ligos, kurioms reikia pašalinti šį organą. Laparoskopinė technika gali būti taikoma ankstyvos ir vidutinės stadijos vėžiui.
- Privalumai: Laparoskopinė gastrektomija turi keletą pranašumų, palyginti su atvira (tradicine) chirurgija, įskaitant mažesnę infekcijos riziką, greitesnį atsigavimą, mažesnį skausmą po operacijos ir trumpesnę hospitalizaciją.
- Operacija: Laparoskopinės gastrektomijos metu chirurgas pilvo sienelėje padaro kelis mažus pjūvius ir įdeda laparoskopinius instrumentus, įskaitant kamerą, kad galėtų naršyti ir atlikti operaciją. Per vieną iš pjūvių pašalinamas skrandis.
- Reabilitacija: po laparoskopinės gastrektomijos pacientams gali prireikti specialios dietos ir reabilitacijos, kad jie prisitaikytų prie pakitusios anatomijos ir virškinimo metodo. Tačiau atsigavimas paprastai būna greitesnis nei po atviros operacijos.
- Medicininis stebėjimas: Po operacijos pacientai reguliariai tikrinami gydytojo, kad būtų galima stebėti jų būklę ir stebėti galimas komplikacijas.
Laparoskopinei gastrektomijai atlikti reikalingas patyręs chirurgas ir gerai įrengta operacinė. Daugeliui pacientų tai tapo pageidaujamu metodu, nes paprastai jis susijęs su greitesniu atsigavimu ir mažiau komplikacijų nei tradicinė atvira operacija [ 10 ].
Rankovinė gastrektomija (gastrektomija su kriaušės formavimu skrandyje)
Rankovinė gastrektomija yra chirurginė procedūra, naudojama nutukimui gydyti ir skrandžio dydžiui sumažinti, siekiant sumažinti maisto suvartojimą ir kontroliuoti apetitą. Rankovinės gastrektomijos metu chirurgas pašalina didžiąją dalį skrandžio, paversdamas jį siauru vertikaliu rankovės formos organu. Šis metodas išpopuliarėjo bariatrinėje chirurgijoje ir gali padėti pacientams gerokai numesti svorio. [ 11 ]
Pagrindiniai rankovės gastrektomijos etapai ir ypatybės:
- Dalies skrandžio pašalinimas: chirurgas padaro vertikalų pjūvį paciento pilve ir atidaro prieigą prie skrandžio. Tada pašalinama didžioji skrandžio dalis, paliekant tik siaurą vertikalią rankovę. Pašalinta skrandžio dalis paprastai sudaro apie 75–80 % pradinio tūrio.
- Pilorinio vožtuvo išsaugojimas: Pilorinis vožtuvas (vožtuvas, skiriantis skrandį ir dvylikapirštę žarną) paprastai yra išsaugomas, kad maistas galėtų normaliai judėti iš skrandžio į žarnas.
- Sumažėjęs skrandžio tūris: po operacijos skrandžio tūris sumažėja ženkliai, todėl maisto porcijos yra mažesnės, o apetitas – mažesnis. Tai padeda pacientams greičiau pajusti sotumo jausmą ir sumažinti suvartojamų kalorijų kiekį.
- Poveikis apetitui ir hormonų pusiausvyrai: Rankovinė gastrektomija taip pat gali paveikti hormonų pusiausvyrą organizme, o tai padeda kontroliuoti apetitą ir medžiagų apykaitą.
Rankovinė gastrektomija laikoma gana saugia procedūra daugeliui nutukusių pacientų. Ji gali padėti pasiekti reikšmingą svorio metimą ir pagerinti su nutukimu susijusias medicinines problemas, tokias kaip 2 tipo cukrinis diabetas, arterinė hipertenzija ir obstrukcinė miego apnėja. Tačiau, kaip ir bet kuri chirurginė procedūra, rankovės gastrektomija nėra be rizikos ir reikalauja atidaus medicininio stebėjimo prieš operaciją ir po jos.
Pacientai, svarstantys apie rankovės gastrektomiją, turėtų pasikonsultuoti su bariatrijos chirurgu, kad aptartų procedūros indikacijas, riziką ir naudą bei pasiruoštų gyvenimo būdo ir mitybos pokyčiams po operacijos.
Išplėstinė gastrektomija
Išplėstinė gastrektomija yra chirurginė procedūra, kurios metu pašalinama didžioji dalis arba visa viršutinė skrandžio dalis, o kartais net dalis stemplės ir kitų netoliese esančių struktūrų. Ši operacija gali būti atliekama skrandžio vėžio atvejais, kai navikas yra toks didelis arba išplitęs taip toli, kad reikia radikaliai pašalinti pažeistą audinį.
Išplėstinės gastrektomijos procesas apima šiuos veiksmus:
- Pjūvis: chirurgas padaro pjūvį paciento pilve, kad pasiektų skrandį, stemplę ir kitas struktūras.
- Skrandžio ir kitų audinių pašalinimas: chirurgas pašalina didžiąją dalį arba visą viršutinę skrandžio dalį, o kartais ir dalį stemplės, limfmazgių ir kitų pažeistų audinių.
- Anastomozės sukūrimas: pašalinus pažeistą audinį, chirurgas sukuria anastomozę tarp likusios stemplės dalies ir žarnyno trakto, kad maistas galėtų normaliai praeiti ir virškinti.
- Pjūvio uždarymas: sukurta anastomozė uždaroma chirurginiais siūlais arba kitais metodais, siekiant užtikrinti tvirtą sujungimą.
Išplėstinė gastrektomija gali turėti reikšmingų pasekmių pacientui, įskaitant gyvenimo būdo ir mitybos pokyčius. Po operacijos pacientams gali prireikti specializuotos mitybos ir atidžiai prižiūrėti gydytoją. Didelės skrandžio dalies pašalinimas chirurginiu būdu laikomas radikalia priemone ir kruopščiai aptariamas su pacientu, atsižvelgiant į medicinines indikacijas ir individualias atvejo charakteristikas.
Paliatyvi gastrektomija
Paliatyvioji gastrektomija yra chirurginė procedūra, atliekama siekiant palengvinti simptomus ir pagerinti pacientų, sergančių išplitusiu skrandžio vėžiu ar kitomis nepagydomomis ligomis, gyvenimo kokybę, kai radikalus gydymas nebėra veiksmingas arba įmanomas. Ji skirta ne radikaliam išgydymui, o simptomų palengvinimui ir pacientų komforto užtikrinimui. [ 12 ]
Pagrindiniai paliatyviosios gastrektomijos tikslai yra šie:
- Simptomų mažinimas: Gastrektomija gali sumažinti tokius simptomus kaip pilvo skausmas, pykinimas, vėmimas, disfagija (sunkumas rijoti) ir kitas diskomfortas, dažnai lydintis išplitusį skrandžio vėžį.
- Virškinimo gerinimas: pašalinus dalį arba visą skrandį, galima atkurti normalų virškinimą, kai skrandžio auglys trukdo normaliam maisto praėjimui.
- Pagerinta gyvenimo kokybė: paliatyvi gastrektomija gali pagerinti pacientų gyvenimo kokybę, leisdama jiems geriau valdyti simptomus ir toliau normaliai maitintis.
- Gyvenimo pratęsimas: kai kuriais atvejais paliatyvi gastrektomija gali pailginti likusį paciento gyvenimo laiką, pagerindama bendrą būklę ir leisdama tęsti gydymą vaistais ar simptominį gydymą.
Svarbu pažymėti, kad paliatyvioji gastrektomija gali būti sudėtinga operacija ir ji netinka visiems pacientams, sergantiems išplitusiu skrandžio vėžiu ar kitomis panašiomis ligomis. Sprendimas atlikti paliatyviąją gastrektomiją turėtų būti kruopščiai apsvarstytas ir pagrįstas kiekvieno paciento individualiomis aplinkybėmis, bendra sveikatos būkle ir gydymo lūkesčiais. Prieš atliekant paliatyviąją gastrektomiją, svarbu išsamiai pasikonsultuoti su gydytojų komanda ir aptarti visus operacijos aspektus, riziką ir naudą pacientui. [ 13 ]
Davidoffo gastrektomija.
Davydovo gastrektomija yra chirurginė procedūra, atliekama skrandžio vėžiui gydyti, ypač kai navikas yra distalinėje (apatinėje) skrandžio dalyje. Šią procedūrą sukūrė sovietinis chirurgas Andrejus Davydovas ir ji turi savo ypatybes.
Davydovo gastrektomijos procedūra apima šiuos veiksmus:
- Skrandžio pašalinimas: operacijos metu pašalinama dalis arba visas skrandis, priklausomai nuo to, kiek išplitęs vėžys, ir medicininių priežasčių. Dažniausiai pašalinama apatinė (distalinė) skrandžio dalis.
- Stemplės rezekcija: pašalinama viršutinė stemplės dalis (stemplė), paliekant tik apatinę, kuri jungiasi su žarnynu.
- Virškinimo trakto anastomozės sukūrimas: likusi stemplės dalis (stemplė) jungiasi su plonąja žarna (dvylikapiršte žarna), kad maistas galėtų patekti į žarnyną ir virškinti.
- Limfmazgių pašalinimas: chirurgas taip pat pašalina aplinkinius limfmazgius, kad nustatytų, kiek toli išplito vėžys, ir neleistų jam toliau plisti.
Davidoffo gastrektomija gali būti pasirinkta, kai skrandžio vėžys yra apatinėje organo dalyje ir gali būti pašalintas, išsaugant dalį viršutinės skrandžio dalies ir stemplės. Tai išsaugo normalesnį virškinimą ir gyvenimo kokybę pacientams po operacijos.
Kaip ir kitų tipų gastrektomijos atveju, Davidoffo gastrektomija yra sudėtinga operacija, todėl pacientams reikalinga speciali pooperacinė priežiūra ir reabilitacija.
Gastrektomijos anastomozės
Gastrektomijos, ypač visiškos gastrektomijos (viso skrandžio pašalinimo), metu sukuriamos specialios anastomozės, kad būtų atkurtas normalus virškinimas ir maisto patekimas iš stemplės į likusį virškinamąjį traktą. Štai keletas anastomozių tipų, kurie gali būti sukurti gastrektomijos metu:
Stemplės ir dvylikapirštės žarnos anastomozė (EDA)
Tai anastomozės tipas, kuris sukuriamas operacijos metu, atliekant viršutinės stemplės ir dvylikapirštės žarnos operacijas. Šio tipo anastomozė jungia stemplės galą su pirmąja dvylikapirštės žarnos dalimi (dvylikapiršte žarna). EDA sukūrimas gali būti naudojamas atliekant įvairias chirurgines procedūras, įskaitant gastrektomiją (skrandžio pašalinimą) ir stemplės bei viršutinės virškinamojo trakto dalies patologijų korekciją.
Atvejų, kai gali prireikti EDA, pavyzdžiai:
- Visiška gastrektomija: kai pašalinamas visas skrandis (visiška gastrektomija), stemplės galas sujungiamas su pirmąja dvylikapirštės žarnos dalimi EDA. Tai sukuria naują kelią maistui patekti iš stemplės į žarnyną.
- Stemplės chirurgija: Kai kuriais atvejais, kai reikia ištaisyti stemplės defektus ar navikus, gali tekti sukurti EDA, kad būtų atkurtas normalus maisto praėjimas.
- Struktūrinių anomalijų korekcija: EDA gali būti naudojama struktūrinėms anomalijoms, tokioms kaip stenozės (susiaurėjimai) ar kiti viršutinės stemplės ir dvylikapirštės žarnos sutrikimai, koreguoti.
- Virškinimo trakto šuntavimo procedūros: Kai kuriuose nutukimo gydymo metoduose, tokiuose kaip Roux-en-Y virškinimo trakto šuntavimas, EDA sukuriama kaip procedūros dalis, skirta nukreipti maisto srautą.
EDA sukūrimas yra sudėtinga chirurginė technika, kuriai atlikti reikalingas patyręs chirurgas. Po operacijos pacientams gali prireikti specialios dietos ir medicininės priežiūros, kad būtų užtikrintas sėkmingas pasveikimas ir prisitaikymas prie pakitusio virškinimo.
Stemplės ir skrandžio anastomozė (EJA).
Tai chirurginė procedūra, kurios metu po skrandžio dalies arba viso skrandžio pašalinimo ar kitos viršutinės virškinimo trakto dalies operacijos stemplė sujungiama su skrandžiu. Ši anastomozė sukuriama siekiant atkurti normalų maisto patekimą iš stemplės į skrandį, leidžiant tęsti virškinimą.
Stemplės ir skrandžio anastomozės sukūrimo procesas gali skirtis priklausomai nuo konkrečios chirurginės procedūros ir individualių paciento savybių, tačiau paprastai jis apima šiuos veiksmus:
- Stemplės ir skrandžio pjūvis: chirurgas pjūvius padaro stemplės ir skrandžio galuose toje vietoje, kur bus sukurta jungtis.
- Anastomozės sukūrimas: atlikus pjūvius stemplėje ir skrandyje, chirurgas sujungia šių organų galus, kad maistas galėtų laisvai patekti iš stemplės į skrandį.
- Pjūvio uždarymas: sukurta anastomozė uždaroma chirurginiais siūlais arba specialiais medicinos prietaisais, siekiant užtikrinti tvirtą sujungimą.
Stemplės ir skrandžio anastomozė gali būti įvairių chirurginių procedūrų, tokių kaip skrandžio rezekcija dėl skrandžio vėžio, stemplės defektų korekcija, bariatrinė chirurgija ir kitų, dalis. Ši procedūra atlieka svarbų vaidmenį atkuriant virškinimo funkciją po tokių operacijų ir užtikrina, kad pacientai galėtų toliau normaliai valgyti ir virškinti.
Stemplės ir skrandžio anastomozė su Roux-en-Y (EJA su Roux-en-Y)
Roux-en-Y anastomozė (Roux-en-Y anastomozė) yra vienas iš virškinamojo trakto atkūrimo metodų po gastrektomijos (skrandžio pašalinimo). Šis metodas pavadintas prancūzų chirurgo Cesaro Roux, kuris pirmasis jį aprašė, vardu. Roux anastomozė dažnai naudojama gastrektomijos metu gydant skrandžio vėžį ar kitas ligas, kurioms reikia pašalinti dalį skrandžio. Čia pateikiami pagrindiniai Roux anastomozės žingsniai ir charakteristikos:
- Skrandžio pašalinimas: pirmiausia, priklausomai nuo medicininės būklės, pašalinama dalis arba visas skrandis. Chirurgas gali pašalinti didelį skrandžio išlinkį (dalinė gastrektomija) arba visą skrandį (visiška gastrektomija).
- Virškinimo trakto anastomozės sukūrimas: chirurgas sukuria jungtį tarp stemplės (pašalinus skrandį) ir plonosios žarnos. Tai atliekama naudojant žarnyno dalį, vadinamą distaliniu arba tolimuoju galu. Šios procedūros metu sukuriama virškinimo trakto anastomozė, leidžianti maistui patekti į žarnyną.
- Rū (Roux limb) kilpa: nupjaunamas tolimiausias plonosios žarnos galas (distalinis galas) ir sukuriama išėjimo anga (roux), kuri jungiasi prie virškinamojo trakto anastomozės. Roux yra trumpa žarnyno kilpa, nukreipta žemyn ir į kairę nuo anastomozės.
- Biliopankreatinio divertikulo sukūrimas: retais atvejais gali būti sukurtas biliopankreatinis divertikulas – rankiniu būdu nukreipiamas tulžis ir kasos sultys iš pagrindinės žarnyno dalies (virškinimo anastomozė) į atskirą žarnyno kilpą. Tai gali padėti išvengti tulžies ir sulčių refliukso į stemplę.
Ru anastomozė leidžia maistui patekti į žarnyną, aplenkiant pašalintą skrandį, ir tęsti virškinimą. Šis metodas gali sumažinti tulžies ir kasos sulčių refliukso į stemplę riziką, kuri gali būti problema po gastrektomijos.
Dvylikapirštės žarnos ir skrandžio anastomozė (DDA)
Tai chirurginės anastomozės tipas, jungiantis viršutinę skrandžio dalį su pirmąja dvylikapirštės žarnos dalimi. Ši anastomozė gali būti sukurta atliekant įvairias chirurgines procedūras, susijusias su skrandžio ir stemplės keitimu ar rekonstrukcija.
Situacijų, kai gali prireikti dvylikapirštės žarnos ir skrandžio anastomozės, pavyzdžiai:
- Skrandžio chirurgija: Chirurginių procedūrų, tokių kaip skrandžio ertmės rezekcija (dalinis skrandžio pašalinimas) arba skrandžio sutrikimų korekcija, metu DDA gali būti naudojama normaliam maisto patekimui iš viršutinės skrandžio dalies į dvylikapirštę žarną atkurti.
- Dvylikapirštės žarnos atrezija: Naujagimiams, sergantiems dvylikapirštės žarnos atrezija, kuri yra įgimta dvylikapirštės žarnos anomalija, gali prireikti DDA, kad būtų atkurtas normalus maisto judėjimas.
- Virškinimo trakto šuntavimas: Kai kuriuose chirurginiuose nutukimo gydymo metoduose, tokiuose kaip biliopankreatinis šuntavimas (BPD) arba Scopinaro procedūra, gali būti sukurta DDA, skirta nukreipti maisto ir skrandžio sulčių srautą.
DDA sukūrimas yra didelė chirurginė procedūra, kuriai reikalingas patyręs chirurgas ir kruopštus planavimas. Po operacijos pacientai turi laikytis specialios dietos ir medicininių rekomendacijų, kad sėkmingai pasveiktų ir prisitaikytų prie pakitusios virškinimo sistemos.
Ruda anastomozė gastrektomijai.
Rudoji anastomozė (dar vadinama Rudosios žarnos duodenojejedenostomija arba duodenojejunaline anastomoze) yra chirurginė procedūra, kurios metu po gastrektomijos ar kitų skrandžio ir viršutinės virškinamojo trakto operacijų sukuriamas ryšys tarp likusios stemplės ir dvylikapirštės žarnos dalies.
Šio tipo anastomozė gali būti atliekama, kai skrandis yra pašalintas arba yra problemų su jo funkcija ir būtina leisti maistui patekti iš stemplės į žarnyną. Rudos anastomozės metu maistas gali patekti iš stemplės į dvylikapirštę žarną, apeinant trūkstamą skrandį.
Procedūra apima šiuos veiksmus:
- Stemplės pjūvis: chirurgas padaro pjūvį stemplės gale.
- Anastomozės sukūrimas: tarp stemplės galo ir dvylikapirštės žarnos sukuriamas ryšys, leidžiantis maistui laisvai patekti į žarnyną.
- Pjūvio uždarymas: sukurta anastomozė uždaroma chirurginiais siūlais arba kitais metodais.
Rudoji anastomozė padeda atkurti virškinimo funkciją ir užtikrinti normalų virškinimą po chirurginio skrandžio pašalinimo ar kitų viršutinės virškinimo trakto operacijų. Ši procedūra gali būti išsamios chirurginės skrandžio vėžio ar kitų patologijų, kai reikia pakeisti maisto kelią, gydymo dalis.
Šias anastomozes sukuria chirurgas, kad pašalinus arba pakeitus skrandį maistas galėtų normaliai virškinti ir patekti į žarnyną. Konkretus anastomozės tipas pasirenkamas priklausomai nuo chirurginės procedūros, operacijos tikslų ir paciento būklės. Po operacijos svarbu griežtai laikytis gydytojų ir dietologo rekomendacijų, kad sėkmingai atsigautų ir prisitaikytų prie naujo virškinimo proceso.
Kontraindikacijos procedūrai
Kontraindikacijos gali būti šios būklės ar aplinkybės:
- Bendras sutrikimas: jei pacientas yra kritinės būklės arba serga keliomis sunkiomis gretutinėmis ligomis, gastrektomija gali būti nepriimtina dėl didelės rizikos gyvybei.
- Nesugebėjimas toleruoti operacijos: Kai kuriems pacientams gali būti kitų veiksnių, dėl kurių operacija neįmanoma arba yra pernelyg rizikinga.
- Vėlyvos skrandžio vėžio stadijos: Kai kuriais atvejais, kai skrandžio vėžys yra pažengusios stadijos ir jau metastazavo į kitus organus, gastrektomija gali būti beprasmė, o pacientams gali būti pasiūlytas kitas gydymas arba paliatyvioji priežiūra.
- Stemplės arba skrandžio obstrukcija: Jei stemplė arba skrandis yra užblokuoti arba yra sunkiai įveikiamų kliūčių, gastrektomija gali būti neįmanoma.
- Psichologinės ar socialinės problemos: Kai kuriems pacientams gali kilti psichologinių ar socialinių problemų, kurios gali turėti įtakos sėkmei ir pooperaciniam atsigavimui.
Sprendimo dėl gastrektomijos priėmimo procesas turėtų būti išsamus ir apimti visų medicininių bei psichologinių veiksnių įvertinimą. Sprendimą operuoti paprastai priima gydytojas, remdamasis klinikiniu įvertinimu ir medicininėmis indikacijomis. Pacientai turėtų aptarti visus savo klausimus ir rūpesčius su savo gydytoju, kad galėtų priimti informacija pagrįstą sprendimą dėl gastrektomijos.
Pasekmės po procedūros
Pasekmės ir poveikis po gastrektomijos gali labai skirtis priklausomai nuo procedūros tipo (visiškos ar dalinės gastrektomijos), sveikatos būklės ir individualių paciento savybių. Štai keletas dažnų pasekmių, kurios gali pasireikšti po gastrektomijos:
- Mitybos elgsenos pokyčiai: po gastrektomijos pacientams gali pakisti apetitas ir gebėjimas suvartoti dideles maisto porcijas. Tai gali sukelti greitą sotumą ir svorio kritimą.
- Refliuksas ir virškinimo sutrikimai: po gastrektomijos pacientams gali padidėti skrandžio turinio refliuksas į stemplę, dėl kurio gali atsirasti rėmuo ir kitų virškinimo problemų.
- Maistinių medžiagų trūkumas: Po gastrektomijos pacientams gali tekti atkreipti ypatingą dėmesį į mitybą ir maistinių medžiagų įsisavinimą, nes pašalintas skrandis atlieka svarbų vaidmenį virškinant ir įsisavinant tam tikrus vitaminus ir mineralus.
- Gyvenimo būdo pokyčiai: Pacientams gali tekti keisti gyvenimo būdą, įskaitant dažnesnį mažų porcijų valgymą ir baltyminio maisto vartojimą.
- Sveikatos rizika: Gastrektomija gali sumažinti tam tikrų ligų, tokių kaip diabetas ir hipertenzija, riziką, jei ji atliekama nutukimui gydyti. Tačiau ji taip pat gali padidinti tam tikrų vitaminų ir mineralų trūkumo riziką.
- Psichologiniai aspektai: Gastrektomija gali turėti įtakos paciento psichologinei gerovei, nes valgymo įpročių ir išvaizdos pokyčiai gali sukelti stresą ir adaptacijos sunkumų.
Svarbu suprasti, kad kiekvienas atvejis yra skirtingas ir rezultatai gali skirtis. Po gastrektomijos pacientams paprastai reikalinga atidi medicininė stebėsena ir pagalba, siekiant sumažinti riziką ir maksimaliai padidinti procedūros naudą. Pacientams taip pat patariama laikytis gydytojų ir dietologų rekomendacijų, kad po gastrektomijos būtų sėkmingai reabilituota ir palaikoma sveikata.
Anemija po gastrektomijos
Tai dažna šios chirurginės procedūros komplikacija. Ji gali atsirasti dėl daugelio veiksnių, susijusių su virškinimo sistemos pokyčiais ir maistinių medžiagų įsisavinimu po skrandžio pašalinimo. [ 14 ] Štai keletas galimų anemijos po gastrektomijos priežasčių:
- Geležies trūkumas: po gastrektomijos gali sumažėti geležies absorbcija iš maisto, nes skrandis atlieka svarbų vaidmenį šiame procese. Tai gali sukelti geležies stokos anemiją. [ 15 ]
- Vitamino B12 trūkumas: Skrandis taip pat būtinas vitamino B12 absorbcijai iš maisto. Po gastrektomijos pacientams gali prireikti išorinio šio vitamino vartojimo, o trūkumas gali sukelti anemiją.
- Folio rūgšties trūkumas: po gastrektomijos taip pat gali sumažėti folio rūgšties absorbcija, o tai gali prisidėti prie anemijos.
- Chirurginės komplikacijos: komplikacijos po operacijos, tokios kaip kraujavimas ar infekcijos, taip pat gali sukelti anemiją.
- Mitybos apribojimai: Pacientams, kuriems atlikta gastrektomija, dažnai rekomenduojama speciali dieta, todėl jie gali negauti pakankamai maistinių medžiagų dėl sumažėjusio gebėjimo vartoti maistą.
Norint išvengti arba gydyti anemiją po gastrektomijos, svarbu glaudžiai bendradarbiauti su savo medicinos komanda ir laikytis rekomendacijų dėl mitybos ir vitaminų bei mineralų vartojimo. Gydymas gali apimti geležies, vitamino B12, folio rūgšties ir kitų būtinų mikroelementų vartojimą. Reguliarūs kraujo tyrimai ir konsultacijos su gydytoju padės stebėti jūsų sveikatą ir laiku nustatyti bei gydyti anemiją.
Stemplės erozija po gastrektomijos
Tai būklė, kai stemplės gleivinė yra uždegta ir pažeista dėl įvairių veiksnių. Gastrektomija, kurios metu pašalinama dalis arba visas skrandis, gali pakeisti virškinimo sistemos anatomiją ir sukurti sąlygas, kurios prisideda prie stemplės erozijos vystymosi. Žemiau pateikiamos kelios galimos priežastys ir veiksniai, galintys prisidėti prie stemplės erozijos vystymosi po gastrektomijos:
- Skrandžio turinio refliuksas: po gastrektomijos, ypač po visiškos gastrektomijos, stemplėje gali padidėti skrandžio turinio refliuksas (atgalinis srautas) aukštyn link stemplės. Tai gali sukelti stemplės gleivinės dirginimą ir pažeidimą, dėl kurio gali atsirasti erozijų.
- Druskos rūgšties trūkumas: pacientams po gastrektomijos skrandyje gali trūkti druskos rūgšties, dėl kurios gali pakisti cheminė sudėtis stemplėje ir padidėti erozijų rizika.
- Mitybos pokyčiai: Pacientai po gastrektomijos gali pakeisti savo mitybos įpročius ir mitybą, o tai gali paveikti stemplės gleivinės būklę. Pavyzdžiui, padidėjęs rūgščių maisto produktų vartojimas arba užkandžiavimas tarp valgymų gali prisidėti prie erozijos vystymosi.
- Nekontroliuojamų vaistų vartojimas: Nekontroliuojamas arba netinkamas vaistų, tokių kaip tam tikri vaistai nuo uždegimo ar aspirinas, vartojimas gali padidinti stemplės erozijos išsivystymo riziką.
Stemplės erozijos po gastrektomijos gydymas gali apimti mitybos ir valgymo įpročių keitimą, antacidinių vaistų ar kitų vaistų, galinčių sumažinti skrandžio turinio rūgštingumą, vartojimą ir konsultaciją su gastroenterologu dėl išsamesnio įvertinimo ir gydymo. Svarbu aptarti visus simptomus ar rūpesčius su gydytoju, kad būtų paskirtas tinkamas gydymas ir išvengta tolesnio stemplės pažeidimo.
Komplikacijos po procedūros
Kaip ir bet kuri operacija, ji gali sukelti įvairių komplikacijų. Komplikacijos po gastrektomijos gali būti šios:
- Infekcijos: infekcijos chirurginėje vietoje gali būti rimta komplikacija. Svarbu laikytis asepsijos ir antisepsijos taisyklių tiek prieš operaciją, tiek po jos.
- Kraujavimas: operacijos metu gali kraujuoti iš kraujagyslių, kurios buvo sukryžiuotos. Dėl to gali prireikti papildomos chirurginės intervencijos.
- Kraujo krešuliai: Po operacijos gali padidėti kraujo krešulių (kraujo krešulių) rizika. Tai gali sukelti rimtų komplikacijų, tokių kaip plaučių embolija ar insultas.
- Vitaminų ir mineralų trūkumo sindromas: Kadangi gastrektomija pakeičia virškinimo procesą, pacientams gali trūkti svarbių vitaminų ir mineralų, tokių kaip vitaminas B12, geležis, kalcis ir kiti. Tai gali sukelti anemiją ir kitas sveikatos problemas.
- Skrandžio refliuksas: Pacientams po gastrektomijos gali prasidėti skrandžio turinio refliuksas į stemplę. Tai gali sukelti diskomfortą ir uždegimą.
- Dempingo sindromas: Po gastrektomijos kai kuriems pacientams gali pasireikšti dempingo sindromas, kuris pasireiškia tokiais simptomais kaip pykinimas, vėmimas, viduriavimas ir silpnumas pavalgius maisto, ypač tų, kuriuose gausu cukraus.
- Valgymo sutrikimai: pašalinus skrandį, pacientams gali būti sunku valgyti ir virškinti maistą. Dėl to gali tekti pakeisti mitybą ir valgymo įpročius.
- Psichologiniai aspektai: gastrektomija gali paveikti paciento psichologinę savijautą, sukelti depresiją, nerimą ar kitas emocines problemas.
Svarbu atkreipti dėmesį, kad komplikacijos po gastrektomijos gali skirtis priklausomai nuo operacijos tipo ir individualių paciento savybių. Chirurgas ir gydytojų komanda turėtų suteikti pacientui išsamią informaciją apie galimas komplikacijas, kaip jų išvengti ir gydyti. Gydytojų patarimų laikymasis ir reguliarūs patikrinimai gali padėti sumažinti komplikacijų riziką ir užtikrinti sėkmingą pasveikimą po gastrektomijos. [ 16 ]
Priežiūra po procedūros
Po gastrektomijos procedūros reikalinga specializuota priežiūra, padedanti pacientui greičiau atsigauti ir prisitaikyti prie virškinimo pokyčių. Štai keli pagrindiniai priežiūros po gastrektomijos aspektai:
- Mityba: Po gastrektomijos pacientams paprastai rekomenduojama laikytis specialios dietos. Gydytojai gali sudaryti individualų mitybos planą, atsižvelgdami į gastrektomijos tipą ir paciento būklę. Paprastai maistas pradedamas maitinti skystu maistu, vėliau pereinama prie minkšto maisto ir galiausiai – prie įprasto maisto.
- Vaistai: Pacientams gali būti skiriami vaistai, skirti sumažinti infekcijos riziką ir palengvinti gijimą. Taip pat gali tekti vartoti vaistus virškinimui gerinti, simptomams kontroliuoti ir sveikatai palaikyti.
- Fizinis aktyvumas: laipsniškas fizinio aktyvumo didinimas padės pacientui grįžti į normalų gyvenimą. Kineziterapija gali padėti atgauti jėgas ir palaikyti optimalią fizinę formą.
- Stebėjimas: Reguliarus medicininis stebėjimas yra svarbus norint stebėti paciento būklę ir nustatyti bet kokias komplikacijas ar šalutinį poveikį po gastrektomijos.
- Palaikymas ir konsultavimas: Pacientams gali prireikti psichologinės pagalbos ir konsultavimo, kad jie prisitaikytų prie naujų dietų ir gyvenimo būdo. Palaikymo grupės gali būti naudingos dalijantis patirtimi ir patarimais su kitais, kuriems buvo atliktos panašios procedūros.
- Laikykitės gydytojo nurodymų: Svarbu laikytis gydytojo nurodymų ir receptų, kad išvengtumėte komplikacijų ir pasiektumėte geriausių įmanomų rezultatų po gastrektomijos.
- Saugumas: Po gastrektomijos pacientams gali būti didesnė rizika susirgti tam tikromis ligomis, tokiomis kaip anemija ar vitaminų ir mineralų trūkumas. Gydytojai gali rekomenduoti vartoti specialius papildus šiems nuostoliams kompensuoti. [ 17 ]
Mityba ir dieta po gastrektomijos
Mityba ir dieta po gastrektomijos priklauso nuo operacijos tipo (visiškos ar dalinės gastrektomijos) ir individualių paciento poreikių. Svarbu aptarti mitybos rekomendacijas su gydytoju arba dietologu, nes jos gali būti individualizuojamos kiekvienu atveju. Čia pateikiamos bendrosios mitybos po gastrektomijos gairės:
- Laipsniškas maisto įvedimas: Po operacijos pacientai paprastai pradeda nuo skystos dietos ir palaipsniui pereina prie tirštesnio maisto. Tai leidžia organizmui prisitaikyti prie naujų virškinimo sąlygų.
- Skysta dieta: šiame etape meniu gali būti sultiniai, skystos sriubos, rauginti pieno gėrimai, neriebūs sultiniai ir vaisių bei daržovių tyrės.
- Pusiau kieta dieta: Palaipsniui įtraukite daugiau kieto maisto, pavyzdžiui, košės ant vandens, daržovių ir vaisių košės, neriebios varškės tyrės.
- Minkšta dieta: šiame etape valgomas minkštas maistas, pavyzdžiui, minkšta vištiena, žuvis, minkšti vaisiai ir daržovės. Atskiri valgiai turi būti gerai sukramtyti.
- Subalansuota mityba: Laikantis dietos po gastrektomijos, svarbu užtikrinti subalansuotą mitybą, kurioje būtų baltymų, angliavandenių, riebalų, vitaminų ir mineralų. Vitaminas B12 dažnai skiriamas papildų forma, nes po gastrektomijos gali sutrikti jo absorbcija.
- Mažos porcijos: po gastrektomijos skrandis yra mažesnis, todėl svarbu valgyti dažnai ir mažomis porcijomis. Tai padeda išvengti skrandžio pertempimo ir diskomforto.
- Tam tikrų maisto produktų vengimas: Kai kurie maisto produktai po gastrektomijos gali sukelti diskomfortą ar nepatogumų, todėl gydytojas gali rekomenduoti jų vengti. Tai gali būti per riebus, saldus, aštrus arba gazuotas maistas.
- Svorio valdymas: Po operacijos pacientams kartais kyla svorio kritimo rizika dėl riboto maisto įsisavinimo. Svarbu stebėti svorį ir prireikus aptarti svorio palaikymo strategijas su gydytoju.
Kiekvienas pacientas gali turėti individualių skirtumų ir apribojimų, todėl dietologas ar gydytojas turėtų sudaryti mitybos planą, kuris geriausiai atitiktų kiekvieno individualaus atvejo poreikius ir galimybes.
Autoritetingų knygų ir tyrimų, susijusių su gastrektomijos tyrimais, sąrašas
- Buchwald H, Avidor Y, Braunwald E ir kt. Bariatrinė chirurgija: sisteminė apžvalga ir metaanalizė. JAMA. 2004 spalio 13 d.; 292 (14): 1724–37.
- Csendes A, Burdiles P, Braghetto I ir kt. Perspektyvus atsitiktinių imčių tyrimas, kuriuo lyginama D2 visiška gastrektomija su D2 visiška gastrektomija ir blužnies pašalinimu 187 pacientams, sergantiems skrandžio karcinoma. Surgery. 2002 gegužė; 131 (5): 401-7.
- Skrandžio vėžio chirurgija: sergamumas ir mirtingumas Vakarų šalyse. Ann Surg Oncol. 2003 vasaris; 10 (2): 218-25.
- Skrandžio vėžio chirurgija: naujos technikos ir strategijos. „World J Surg.“ 1995 m. lapkritis–gruodis; 19 (6): 765–72.
- Deans C, Yeo MS, Soe MY ir kt. Skrandžio širdies vėžio atvejų Azijos populiacijoje daugėja ir jis yra susijęs su nepageidaujama baigtimi. „World J Surg.“ 2011 m. lapkritis; 35 (11): 617–24.
- Dikken JL, van Sandick JW, Allum WH ir kt. Priežiūros kokybė po skrandžio vėžio operacijos Nyderlanduose: populiacijos tyrimas. Ann Surg Oncol. 2011 birželis; 18 (6): 1757–65.
- Karanicolas PJ, Smith SE, Inculet RI ir kt. Nutukimo įtaka laparoskopinės Nissen fundoplikacijos komplikacijoms. J Gastrointest Surg. 2007 birželis; 11 (6): 738–45.
- Lee KG, Lee HJ, Yang JY ir kt. Komplikacijų po laparoskopinės distalinės gastrektomijos ir atviros distalinės gastrektomijos skrandžio vėžio atveju palyginimas naudojant Clavien-Dindo klasifikaciją. Surg Endosc. 2012 vasaris; 26 (2): 1287-95.
- Mohiuddin K, Noura S, Subhani J ir kt. Lyginamasis laparoskopinės ir atviros rankovės gastrektomijos komplikacijų tyrimas. J Coll Physicians Surg Pak. 2017 lapkritis; 27 (11): 696-699.
- Lee SS, Chung HY, Kwon OK ir kt. Laparoskopinės gastrektomijos skrandžio vėžio atveju mokymosi kreivė. Surg Endosc. 2011 balandis; 25 (4): 1083-90.
Literatūra
- Chissov, VI Onkologija / Red. Autorius VI Chissov, MI Davydov - Maskva: GEOTAR-Media, 2008. I. Chissov, MI Davydov - Maskva: GEOTAR-Media, 2008 m.
- Saveliev, V. S. Klinikinė chirurgija. 3 tom. 1 tomas: nacionalinis vadovas / Red. V. S. Saveliev. S. Saveljev, A. I. Kirienko. - Maskva: GEOTAR-Media, 2008.

