Medicinos ekspertas
Naujos publikacijos
Lumbarinė punkcija
Paskutinį kartą peržiūrėta: 04.07.2025

Visas „iLive“ turinys yra peržiūrėtas medicinoje arba tikrinamas, kad būtų užtikrintas kuo didesnis faktinis tikslumas.
Mes turime griežtas įsigijimo gaires ir susiejamos tik su geros reputacijos žiniasklaidos svetainėmis, akademinių tyrimų institucijomis ir, jei įmanoma, medicininiu požiūriu peržiūrimais tyrimais. Atkreipkite dėmesį, kad skliausteliuose ([1], [2] ir tt) esantys numeriai yra paspaudžiami nuorodos į šias studijas.
Jei manote, kad bet koks mūsų turinys yra netikslus, pasenęs arba kitaip abejotinas, pasirinkite jį ir paspauskite Ctrl + Enter.
Juosmens punkcija (juosmens punkcija, nugaros smegenų povoratinklinio tarpo punkcija, stuburo punkcija, juosmens punkcija) – tai adatos įvedimas į nugaros smegenų povoratinklinį tarpą diagnostikos ar gydymo tikslais.
Juosmens punkcija yra vienas iš plačiai naudojamų tyrimo metodų neurologijoje. Kai kuriais atvejais (centrinės nervų sistemos infekcinės ligos, subarachnoidinė kraujavimas) diagnozė visiškai pagrįsta juosmens punkcijos rezultatais. Jos duomenys papildo klinikinį vaizdą ir patvirtina diagnozę esant polineuropatijai, išsėtinei sklerozei ir neuroleukemijai. Reikėtų pažymėti, kad plačiai įdiegus neurovaizdinius metodus, smarkiai sumažėjo diagnostinių juosmens punkcijų skaičius. Punktūra kartais gali būti naudojama terapiniais tikslais antibiotikų ir chemoterapinių vaistų intratekaliniam vartojimui, taip pat intrakranijiniam slėgiui mažinti esant gerybinei intrakranijinei hipertenzijai ir normotenzinei hidrocefalijai.
Bendras smegenų skysčio tūris suaugusiesiems yra apie 120 ml. Kalbant apie nedidelių jo kiekių (nuo 10 iki 20 ml) paėmimą diagnostikos tikslais, reikia turėti omenyje, kad paros sekreto tūris yra 500 ml. Taigi, pilnas smegenų skysčio atnaujinimas vyksta 5 kartus per dieną.
Procedūros nuorodos
Juosmens punkcija atliekama diagnostiniais arba terapiniais tikslais.
- Diagnostiniais tikslais atliekama punkcija smegenų skysčiui ištirti. Analizuojant smegenų skystį, nustatoma spalva, skaidrumas ir ląstelių sudėtis. Galima ištirti smegenų skysčio biocheminę sudėtį, atlikti mikrobiologinius tyrimus, įskaitant jo sėjimą ant specialių terpių. Juosmens punkcijos metu matuojamas smegenų skysčio slėgis, o suspaudimo mėginiais tiriamas nugaros smegenų povoratinklinio tarpo praeinamumas.
- Terapiniais tikslais atliekama juosmens punkcija, siekiant pašalinti smegenų skystį ir normalizuoti smegenų skysčio cirkuliaciją, kontroliuoti su komunikuojančia hidrocefalija susijusias būkles, taip pat dezinfekuoti smegenų skystį sergant įvairių etiologijų meningitu ir skirti vaistų (antibiotikų, antiseptikų, citostatikų).
Yra absoliučios ir santykinės juosmens punkcijos indikacijos.
- Absoliučios indikacijos: įtariama CNS infekcija ( meningitas, encefalitas, ventrikulitas), onkologiniai smegenų ir nugaros smegenų membranų pažeidimai, normotenzinė hidrocefalija; smegenų skysčio nutekėjimo diagnostika ir smegenų skysčio fistulių nustatymas įvedant dažiklius, fluorescencines ir rentgenokontrastines medžiagas į subarachnoidinę ertmę; subarachnoidinės hemoragijos diagnostika, kai KT neįmanoma atlikti.
- Santykinės indikacijos: nežinomos kilmės karščiavimas vaikams iki 2 metų amžiaus, septinė kraujagyslių embolija, demielinizacijos procesai, uždegiminės polineuropatijos, paraneoplastiniai sindromai, sisteminė raudonoji vilkligė ir kt.
Technika juosmeninė punkcija
Juosmens punkcija gali būti atliekama pacientui gulint arba sėdint. Pastaroji padėtis šiandien naudojama retai. Paprastai punkcija atliekama pacientui gulint ant šono, galvą palenkus į priekį, o kojas sulenkus per klubo ir kelio sąnarius. Sveiko suaugusiojo nugaros smegenų kūgis paprastai yra tarp L1 ir L2 slankstelių vidurinių dalių . Duralinis maišelis paprastai baigiasi S2 lygyje. Linija, jungianti klubakaulius, kerta L4 keterinę ataugą arba erdvę tarpL4 ir L5 keterinių ataugų (Jacobi linija).
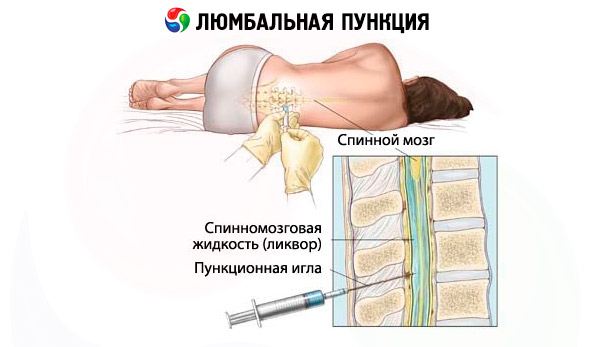
Suaugusiesiems juosmens punkcija paprastai atliekama L3-L4 tarpe ; vaikams procedūra turėtų būti atliekama per L4-L5 tarpą . Oda punkcijos vietoje apdorojama antiseptiniu tirpalu, po to atliekama vietinė nejautra, suleidžiant anestetiką į odą, po oda ir išilgai punkcijos vietos.Specialia adata su įtvaru praduriama povoratinklinė erdvė sagitalinėje plokštumoje, lygiagrečiai keterinėms ataugoms (nedideliu kampu). Adatos nuožulnumas turi būti orientuotas lygiagrečiai išilginei kūno ašiai. Kaulo obstrukcija paprastai atsiranda nukrypus nuo vidurio linijos. Dažnai, kai adata perveria geltonuosius raiščius ir kietąjį smegenų dangalą, jaučiamas nesėkmės jausmas. Jei tokio orientyro nėra, adatos padėtį galima patikrinti pagal smegenų skysčio atsiradimą adatos paviljone; tam įtvarą reikia periodiškai išimti. Jei adatos dūrimo metu atsiranda tipiškas radikulinis skausmas, procedūrą reikia nedelsiant nutraukti, adatą ištraukti pakankamu atstumu ir punkciją atlikti adatą šiek tiek pakreipus link priešingos kojos. Jei adata remiasi į slankstelio kūną, ją reikia pakelti 0,5–1 cm. Kartais adatos spindis gali uždengti nugaros smegenų šaknį, tokiu atveju gali padėti nedidelis adatos pasukimas aplink savo ašį ir pakėlimas 2–3 mm. Kartais, net jei adata įsminga į durinį maišelį, dėl sunkios smegenų skysčio hipotenzijos neįmanoma gauti smegenų skysčio. Tokiu atveju padeda adatos galvūgalio pakėlimas, galima paprašyti paciento kosėti, atlikti suspaudimo mėginius. Atliekant daugkartines punkcijas (ypač po chemoterapijos ), punkcijos vietoje susidaro šiurkštus sukibimo procesas. Jei, nepaisant visų taisyklių laikymosi, nepavyksta pasiekti smegenų skysčio atsiradimo, patartina bandyti atlikti punkciją kitame lygyje. Retos priežastys, dėl kurių neįmanoma atlikti juosmens punkcijos, yra stuburo kanalo navikas ir pažengęs pūlingas procesas.
Smegenų skysčio slėgio matavimas ir suspaudimo testai
Iškart po to, kai adatų paviljone pasirodo smegenų skysčio, galima išmatuoti slėgį povoratinkliniame tarpe, prijungus prie adatos plastikinį vamzdelį arba specialią sistemą. Matuojant slėgį, pacientas turi būti kuo labiau atsipalaidavęs. Normalus skysčio slėgis sėdint yra 300 mm H2O, gulint – 100–200 mm H2O. Netiesiogiai slėgio lygį galima įvertinti pagal smegenų skysčio nutekėjimo greitį (60 lašų per minutę paprastai atitinka normalų slėgį). Slėgis didėja esant smegenų dangalų ir kraujagyslių rezginių uždegiminiams procesams, sutrikus skysčių nutekėjimui dėl padidėjusio slėgio veninėje sistemoje (veninė stazė). Povoratinklinių tarpų praeinamumui nustatyti naudojami skysčio dinaminiai testai.
- Kvenšteto testas. Nustačius pradinį smegenų skysčio slėgį, kaklo venos suspaudžiamos ne ilgiau kaip 10 sekundžių. Tokiu atveju slėgis paprastai padidėja vidutiniškai 10–20 cm H2O ir grįžta į normalią būseną po 10 sekundžių nuo suspaudimo nutraukimo.
- Stukey testo metu 10 sekundžių kumščiu spaudžiamas pilvas bambos srityje, taip sukuriant spūstį apatinėje tuščiojoje venoje, kur kraujas teka iš krūtinės ir juosmens-kryžkaulio nugaros smegenų dalių bei epidurinių venų. Normaliomis sąlygomis slėgis taip pat didėja, bet lėčiau ir ne taip reikšmingai, kaip atliekant Queckenstedt testą.
Kraujas smegenų skystyje
Kraujas smegenų skystyje yra labiausiai būdingas subarachnoidinei kraujavimui. Kai kuriais atvejais juosmens punkcijos metu gali būti pažeista kraujagyslė, o smegenų skystyje atsiranda „keliaujančio kraujo“ priemaiša. Esant intensyviam kraujavimui ir neįmanoma gauti smegenų skysčio, būtina pakeisti kryptį arba punkcijos lygį. Imant smegenų skystį su krauju, reikia atlikti diferencinę diagnostiką tarp subarachnoidinės kraujavimo ir „keliaujančio kraujo“ priemaišos. Šiuo tikslu smegenų skystis surenkamas į tris mėgintuvėlius. Subarachnoidinės kraujavimo atveju smegenų skystis visuose trijuose mėgintuvėliuose yra beveik vienodos spalvos. Trauminės punkcijos atveju smegenų skystis nuo pirmojo iki trečiojo mėgintuvėlio palaipsniui skaidrėja. Kitas metodas – įvertinti supernatanto spalvą: geltonas smegenų skystis (ksantochrominis) yra patikimas kraujavimo požymis. Ksantochromija atsiranda per 2–4 valandas po subarachnoidinės kraujavimo (hemoglobino skaidymo dėl suirusių raudonųjų kraujo kūnelių pasekmė). Nedidelę subarachnoidinę kraujavimą gali būti sunku vizualiai atskirti nuo uždegiminių pokyčių, tokiu atveju reikia palaukti laboratorinių tyrimų rezultatų. Retais atvejais ksantochromija gali būti hiperbilirubinemijos pasekmė.
Kontraindikacijos procedūrai
Esant tūriniam smegenų dariniui, okliuzinei hidrocefalijai, sunkios smegenų edemos ir intrakranijinės hipertenzijos požymiams, juosmens punkcijos metu yraašinio pleišto rizika, kurios tikimybė padidėja naudojant storas adatas ir pašalinant didelį kiekį smegenų skysčio. Tokiomis sąlygomis juosmens punkcija atliekama tik esant būtinybei, o pašalinamo smegenų skysčio kiekis turėtų būti minimalus. Jei punkcijos metu atsiranda pleišto simptomų (šiuo metu tai itin reta situacija), rekomenduojama skubiai suleisti reikiamą skysčio kiekį endolumbaliniu būdu. Kitos juosmens punkcijos kontraindikacijos nelaikomos tokiomis absoliučiomis. Tai infekciniai procesai juosmens-kryžkaulio srityje, kraujo krešėjimo sutrikimai, antikoaguliantų ir antitrombocitinių vaistų vartojimas (epidurinio ar subduralinio kraujavimo rizika su antriniu nugaros smegenų suspaudimu). Atliekant juosmens punkciją (pašalinant minimalų smegenų skysčio kiekį), būtina būti atsargiems, jei įtariamas kraujavimas iš smegenų kraujagyslių aneurizmos plyšimo (pakartotinio plyšimo rizika) ir nugaros smegenų subarachnoidinės erdvės blokada (neurologinio deficito atsiradimo ar pablogėjimo rizika).
 [ 9 ]
[ 9 ]
Normalus našumas
Standartiniam tyrimui smegenų skystis paimamas į tris mėgintuvėlius: bendrajai, biocheminei ir mikrobiologinei analizei.
Standartinė klinikinė smegenų skysčio analizė apima smegenų skysčio tankio, pH, spalvos ir skaidrumo įvertinimą prieš ir po centrifugavimo, bendros citozės įvertinimą (paprastai ne daugiau kaip 5 ląstelės 1 μl), baltymų kiekio nustatymą. Priklausomai nuo laboratorijos poreikių ir galimybių, taip pat tiriamas limfocitų, eozinofilų, neutrofilų, makrofagų, pakitusių ląstelių, poliblastų, plazminių ląstelių, arachnoendotelio ląstelių, epidermio ląstelių, granuliuotų kamuoliukų, naviko ląstelių skaičius.
Smegenų skysčio santykinis tankis paprastai yra 1,005–1,008, jis padidėja esant uždegiminiams procesams, sumažėja susidarant skysčių pertekliui. Normalus pH yra 7,35–7,8, jis sumažėja sergant meningitu, encefalitu, paralyžiumi, padidėja esant paralyžiui (prieš gydymą), smegenų sifiliui, epilepsijai, lėtiniam alkoholizmui.
Geltona smegenų skysčio spalva galima esant dideliam baltymų kiekiui, anksčiau buvusiai subarachnoidinei kraujavimui ir hiperbilirubinemijai. Melanomos metastazių ir geltos atveju smegenų skystis gali būti tamsus. Reikšminga neutrofilinė citozė būdinga bakterinei infekcijai, limfocitinė – virusinėms ir lėtinėms ligoms. Eozinofilai būdingi parazitinėms ligoms. Esant 200–300 leukocitų 1 μl, smegenų skystis tampa drumstas. Norint diferencijuoti subarachnoidinės kraujavimo sukeltą leukocitozę, būtina suskaičiuoti leukocitus, atsižvelgiant į tai, kad kraujyje yra maždaug 1 leukocitas 700 eritrocitų. Baltymų kiekis paprastai neviršija 0,45 g/l ir padidėja sergant meningitu, encefalitu, nugaros smegenų ir galvos smegenų navikais, įvairiomis hidrocefalijos formomis, nugaros smegenų subarachnoidinės erdvės blokada, karcinomatoze, neurosifiliu, GBS, uždegiminėmis ligomis. Reikšmingą vaidmenį atlieka ir koloidinės reakcijos – Lange reakcija („auksinė reakcija“), koloidinė mastikos reakcija, Takata-Ara reakcija ir kt.
Biocheminės smegenų skysčio analizės metu nustatomas gliukozės kiekis (paprastai 2,2–3,9 mmol/l ribose) ir laktato kiekis (paprastai 1,1–2,4 mmol/l ribose). Vertinimas turėtų būti atliekamas atsižvelgiant į tai, kad gliukozės kiekis smegenų skystyje priklauso nuo gliukozės koncentracijos kraujyje (40–60 % šios vertės). Gliukozės kiekio sumažėjimas yra dažnas įvairių etiologijų (dažniausiai bakterinės kilmės, įskaitant tuberkuliozę) meningito simptomas, o išeminio ir hemoraginio insulto atveju galima padidinti smegenų skysčio gliukozės koncentraciją.
Sumažėjęs chloridų kiekis smegenų skystyje būdingas meningitui, ypač tuberkuliozei, neurosifiliui, bruceliozei, o padidėjęs – smegenų augliams, smegenų abscesams ir echinokokozei.
Mikrobiologijos laboratorijoje smegenų skysčio tepinėlis arba nuosėdos gali būti dažomi priklausomai nuo įtariamos sukėlėjo etiologijos: pagal Gramo spalvą – įtariama bakterinė infekcija, rūgštims atspariems mikroorganizmams – įtariama tuberkuliozė, Indijos rašalu – įtariama grybelinė infekcija. Smegenų skysčio kultūros atliekamos specialiose terpėse, įskaitant terpes, kurios sugeria antibiotikus (masinio antibiotikų gydymo atveju).
Yra daugybė tyrimų, skirtų specifinėms ligoms nustatyti, pavyzdžiui, Wassermano reakcija, RIF ir RIBT neurosifiliui atmesti, įvairių antigenų tyrimai naviko antigenams tipizuoti, antikūnų prieš įvairius virusus nustatymas ir kt. Bakteriologinio tyrimo metu galima nustatyti meningokokus, pneumokokus, Haemophilus influenzae, streptokokus, stafilokokus, listerijas ir tuberkuliozės mikobakterijas. Smegenų skysčio bakteriologiniai tyrimai skirti nustatyti įvairių infekcijų sukėlėjus: kokų grupę (meningo-, pneumo-, stafilo- ir streptokokus) sergant meningitu ir smegenų abscesais, blyškiąją treponemą – sergant neurosifiliu, tuberkuliozės mikobakterijas – sergant tuberkulioziniu meningitu, toksoplazmą – sergant toksoplazmoze, cisticerkozės pūsleles – sergant cisticerkoze. Virusologiniai smegenų skysčio tyrimai skirti nustatyti virusinę ligos etiologiją (kai kurias encefalito formas).
Komplikacijos po procedūros
Bendra komplikacijų rizika yra maždaug 0,1–0,5 %. Galimos komplikacijos yra šios:
- Ašinis pleištas:
- ūminis pleištas punkcijos metu esant intrakranijinei hipertenzijai;
- lėtinis pleišto formos suaugimas dėl pakartotinių juosmens punkcijos operacijų;
- Meningizmas.
- Infekcinės komplikacijos.
- Galvos skausmas paprastai praeina gulint.
- Hemoraginės komplikacijos, dažniausiai susijusios su kraujo krešėjimo sutrikimais.
- Epidermoidinės cistos, atsiradusios dėl žemos kokybės adatų arba adatų be įdėklo naudojimo.
- Šaknų pažeidimas (galimas nuolatinio skausmo sindromo išsivystymas).
- Tarpslankstelinio disko pažeidimas su disko išvaržos susidarymu.
Kontrastinių medžiagų, anestetikų, chemoterapinių ir antibakterinių vaistų įvedimas į povoratinklinį tarpą gali sukelti meninginę reakciją. Jai būdingas citozės padidėjimas iki 1000 ląstelių per pirmąją dieną, baltymų kiekio padidėjimas esant normaliam gliukozės kiekiui ir sterilus sėjimas. Ši reakcija paprastai greitai išnyksta, tačiau retais atvejais gali sukelti arachnoiditą, radikulitą ar mielitą.
 [ 15 ]
[ 15 ]

